Greffon autologue au fauteuil à partir des dents extraites du patient pour une implantation immédiate
![]() La dent extraite du patient peut servir de greffon autologue pour la pose immédiate de l'implant. Double avantage : pas de corps étranger implanté chez le patient, pas de perte de volume osseux liée à l'implantation différée. Une nouvelle méthode révolutionnaire...
La dent extraite du patient peut servir de greffon autologue pour la pose immédiate de l'implant. Double avantage : pas de corps étranger implanté chez le patient, pas de perte de volume osseux liée à l'implantation différée. Une nouvelle méthode révolutionnaire...
Greffon autologue au fauteuil à partir des dents extraites du patient
Auteur: Priv.-Doz. Dr. Armin Nedjat, Flonheim
En France plus de 7 millions de dents par an sont extraites chez les adultes, qui doivent être remplacées. Si une préservation alvéolaire n’est pas réalisée, cela peut occasionner une perte de tissus durs et mous d‘un volume d’environ 50%. De ce fait, les implantations différées sont souvent associées à des greffes osseuses compliquées. C’est la méthode de transformation des dents extraites en greffe osseuse autologue qui permet de pallier cette perte de volume.
Depuis des décennies, des greffons de dents ont été réalisés, décrits et documentés scientifiquement pour obtenir des résultats stables. Les greffons dérivés des dents extraites sont véritablement ankylosés et aboutissent à une liaison directe avec l’os. Depuis longtemps, même des greffons osseux autologues (prélevés dans le menton, dans le ramus, ou dans la hanche du patient), les greffons osseux synthétiques (Beta-TCP), et les greffons osseux xénogènes sont utilisés avec succès en médecine dentaire. Désormais nous réalisons un concept, développé aux États-Unis et en Israël, dans notre cabinet dentaire: au lieu de jeter les dents extraites à la poubelle, ces dents sont bio-recyclées au fauteuil et nettoyées, directement après l’extraction, pour les utiliser comme greffon autologue et ostéoinducteur en comblement. Ainsi, une deuxième séance d’intervention n’est pas nécessaire pour le patient et le dentiste, et les fragments de dents contiennent des facteurs de croissance osseux (BMFs) si importants. L’efficacité du matériau dentaire naturel comme greffon osseux a été prouvé par plusieurs études et la restauration pour le patient, abordable, peut être facilement et rapidement réalisée dans tout cabinet dentaire. Le concept de Champions Smart Grinder (CSGC) a le potentiel d’être un «Must-Be», donc d’être incontournable pour chaque cabinet dentaire, et c’est une situation «WIN-WIN», gagnante-gagnante pour patients et dentistes.
Lire aussi :
Simplifier la deuxième séance en implantologie
Champions Implants : Interview
Extractions-implantations immédiates
Procédé de la préservation alvéolaire seulement avec CSGC
C’est la préservation alvéolaire, une greffe osseuse où un implant de titane ou de zircone n’est pas posé, qui est une alternative à l’extraction-implantation (également avec CSPC). Dans ce cas-là, une pose d’implant en titane ou zircone ultérieure serait recommandée lors d’une deuxième intervention en 3-4 mois.
Fig. 1-3 : Les dents extraites sont nettoyées et débarrassées de l’amalgame, des composites, et des matériaux d‘obturation endodontique à l’aide d’un diamant, sous irrigation, et avec une turbine/un contre-angle. Ensuite, les fragments de dents sont bien séchés et ensuite déposés dans le compartiment.
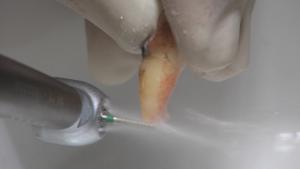
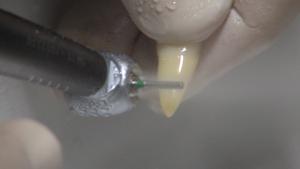
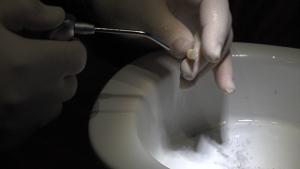
Fig. 4-6 : Le compartiment est bien fermé. Le procédé GRIND (BROYER) est ajusté à 3 secondes et SORT (TRIER) à 20 secondes. Pour démarrer le broyage, il faut appuyer sur START (DÉMARRER). Après le bruit fort du broyage, on entend un bruit vibrant, où les granulats sont triés et collectés dans les deux compartiments de filtration.

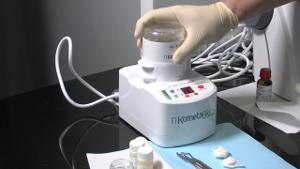
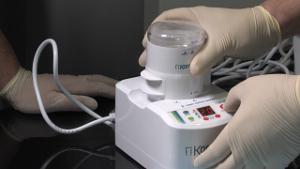
Fig. 7 + 8: Le matériau obtenu broyé et filtré est immergé, pendant 10 minutes, dans une solution nettoyante appelée «Cleanser», qui contient de l’hydroxyde de sodium avec 20% d’éthanol.

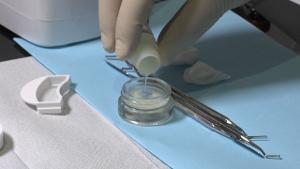
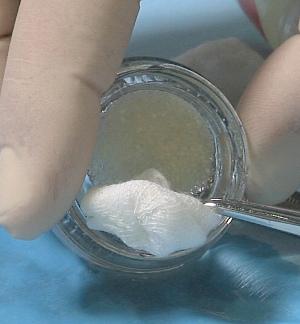
Fig. 9-11 : Le «Cleanser» permet d’ouvrir les tubules dentinaires et a un effet bactéricide. La poudre dans les récipients en verre est séchée soigneusement. Ensuite, la poudre est neutralisée dans la solution tamponnée pendant 3 minutes et à nouveau séchée avec des compresses stériles. À partir de l’IDS 2017 une troisième solution optionnelle (EDTA) peut être utilisée entre les deux solutions établies pendant une minute. En tout cas, après l’effet de la solution tamponnée et du séchage sur le broyat, le «sticky bone» (poudre osseuse visqueuse) est utilisable comme comblement dans l’alvéole. En pratique, le broyat n’émiette pas et a plutôt une capacité de coller. Une membrane et des sutures ne semblent pas nécessaires lorsque le patient ne boit, ni ne rince, ni de brosse ses dents pour 2,5 heures (voir les deux photos du titre de cet article).


Discussion
Pendant que le dentiste envisage une extraction-implantation (durée d’un maximum d’environ 10 minutes), le greffon est préparé. Lors d’une extraction-implantation, il est recommandé de poser d’abord l’implant (dans l’idéal, à une stabilité primaire de 30 Ncm) et ensuite d’implanter le greffon pour combler l’espace os-implant. Une étude prospective de Barone révèle un tissu mou stable avec un taux de succès de 95 % après 7 ans suite à une extraction-implantation et restauration immédiate (1). La position de l’implant dans ‹l’enveloppe biologique›, alors en palatinal/lingual, semble être un critère de succès! Comme je l’ai postulé il y a 15 ans, en référant à des études cliniques, il faut éviter que le greffon et/ou l’implant exerce une pression sur la lamelle buccale osseuse (même si elle très fine, avec un périoste intact) (2-5)! La résorption buccale est indépendante du biotype. Avec la méthode MIMI®- Flapless (minimalement invasive sans lambeau), il y a une résorption de seulement 0,3 mm (6), ce qui est un résultat clinique satisfaisant et même esthétique à long terme!
Par ailleurs, la stabilité des résultats esthétiques est indépendante de l’épaisseur d’os vestibulaire. Selon une étude prospective, il importe peu que la paroi osseuse vestibulaire soit mesurée 0,4 mm ou 1,2 mm lors d’une extraction-implantation (7). La mise en place d’un greffon dans la cavité entre l’os et l’implant contribue à la stabilisation de la lamelle buccale (8). Une méta-analyse a montré que la mise en place d’un greffon de tissu conjonctif lors d’une extraction-implantation n’est pas plus esthétique à long terme et est alors remise en question (9). Une autre étude randomisée a constaté qu’il n’y avait pas de différences entre un greffon de tissu conjonctif et une matrice de collagène xénogène pour l’épaississement du tissu mou périimplantaire (10). Une étude contrôlée, menée par Kim et al. (11) chez 30 patients, a prouvé que des dents autologues, déminéralisées et broyées, en combinaison avec PRP, étaient appropriées pour l’élévation sinusienne. En plus, une étude menée par Pohl et de ses employés en Autriche (12) a démontré l’utilisation des dents de sagesse broyées pour l’élévation sinusienne. Quant au Smart Grinder, il connaît un fort succès: de 100% physiologiquement-biologiquement, et sans déhiscences et complications cliniques. Psychologiquement, les patients ne doivent pas être informés sur des corps étrangers – car leurs propres dents extraites sont réutilisées - et ils n’ont plus l’impression «d’avoir perdu ses dents».
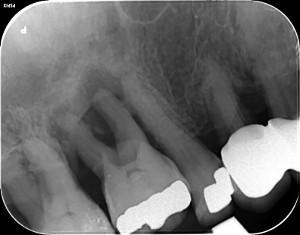
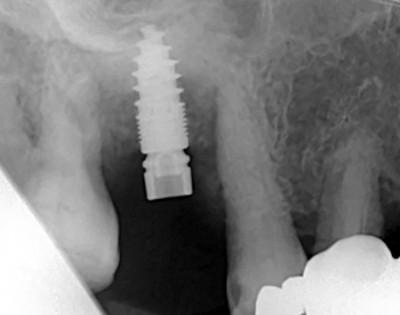
Fig. 12 : La dent 16, qui n’a pas pu être préservée, est extraite suite à un traitement antibiotique. Pendant l’extraction-implantation avec un implant Champions® (R)Evolution L10/Ø4,0, la dent est nettoyée et préparée. Après la pose de l’implant à une stabilité primaire de 30 Ncm
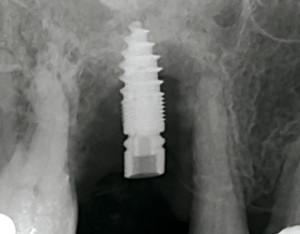
Fig.13, le broyat est mis en place dans l’alvéole
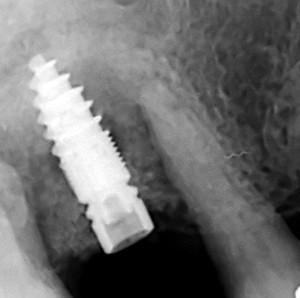
Fig.14 : Après seulement 10 semaines, des résultats très satisfaisants sont observés
Fig. 15 avec le greffon autologue selon CSGC, également en combinaison avec une extraction-implantation ou lors d’une préservation alvéolaire efficace et en même temps économique. En plus, l’os distal 15 semble bien se régénérer.
Conclusion et considérations économiques
Le dentiste généraliste, lors de son traitement de ses patients, réalise une extraction des dents qui ne peuvent pas être préservées et met en place la prothèse. En tant que dentiste il faut savoir qu’une résorption d’alvéole de 50% de volume après l’extraction nécessite un traitement efficace, nontraumatique au fauteuil et sans grand investissement dans des matériaux de laboratoire. Par exemple, le travail avec le dispositif Smart Dentin Grinder, validé par CE et ayant obtenu l’agrément FDA 510 (K) par les États-Unis (En Europe le dispositif est commercialisé par Champions Implants GmbH), peut déjà être le début d’une «petite carrière» en tant qu’implantologiste. Notre philosophie: l’implantologie ne devrait pas être un mythe et a pour but un traitement nontraumatique et fiable qui nécessite moins de séances d’intervention. Ainsi, selon le traitement avec CSG, un second site opératoire n’est pas nécessaire, le traitement est rapide, efficace, fiable, et aussi très économique pour le patient et pour le dentiste. Du point de vue économique, en comparaison avec la préservation alvéolaire classique, souvent avec les matériaux bovins et alloplastiques incluant les membranes (les frais de matériaux sont de plus de 200 euros et en plus, les honoraires des dentistes s’élèvent à 200-300 euros), le procédé au fauteuil avec CSG (Champions Smart Grinder) est facturé 100 euros (honoraires des dentistes) et 50 euros pour le matériau Kit propre au patient! Nous recommandons à tous nos confrères et consœurs dentistes: ne jetez pas les dents extraites du patient dans la poubelle, mais en tant qu’implantologiste réutilisez-les en tant que greffe autologue et communiquez-le aux patients! Dans chaque cabinet dentaire vous pourrez proposer la prestation de préservation alvéolaire à l’aide du dispositif de table CSG au fauteuil. Le CSG a le potentiel de «Must-Be» dans les cabinets dentaires et les résultats sont encourageants!
Publication LS 73 - Dr Armin Nedjat
Lire l'article en pdf
Film d’une préparation CSGC
FILM d’une restauration avec le Smart Grinder
Distribution: Champions-Implants GmbH, Champions Platz 1, 55237 Flonheim, Tel.: 06734-914080
Bibliographie, qui peut être demandée à l‘auteur: Priv.- Doz. Dr. Armin Nedjat, Präsident des VIP-ZMs (« Vereins der innovativ- praktizierender Zahnmediziner/innen »/ association allemande des dentistes qui appliquent des méthodes innovante)
Mail: nedjat@t-online.de, Mobil & WhatsApp: +49-151-15253692, HP: www.vip-zm.de
Bibliographie:
-
Barone A, Marconcini S, Giammarinaro E, Mijiritsky E, Gelpi F, Covani U. Clinical Outcomes of Implants Placed in Extraction Sockets and Immediately Restored: A 7-Year Single-Cohort Prospective Study. Clin Impl Dent Relat Res. 2016;18(6):1103-12.
-
Slagter KW, Meijer HJ, Bakker NA, Vissink A, Raghoebar GM. Immediate Single-Tooth Implant Placement in Bony Defects in the Esthetic Zone: A 1-Year Randomized Controlled Trial. J Periodontol. 2016;87(6):619-29.
-
Slagter KW, Raghoebar GM, Bakker NA, Vissink A, Meijer HJ. Buccal bone thickness at dental implants in the aesthetic zone: A 1-year follow-up cone beam computed tomography study. J Craniomaxillofac Surg. 2016.
-
Chochlidakis KM, Geminiani A, Papaspyridakos P, Singh N, Ercoli C, Chen CJ. Buccal bone thickness around single dental implants in the maxillary esthetic zone. Quintessence Int. 2016.
-
Khoury J, Ghosn N, Mokbel N, Naaman N. Buccal Bone Thickness Overlying Maxillary Anterior Teeth: A Clinical and Radiographic Prospective Human Study. Implant Dent. 2016;25(4):525-31.
-
Merheb J, Vercruyssen M, Coucke W, Beckers L, Teughels W, Quirynen M. The fate of buccal bone around dental implants. A 12-month postloading follow-up study. Clin Oral Implants Res. 2016.
-
Arora H, Ivanovski S. Correlation between pre-operative buccal bone thickness and soft tissue changes around immediately placed and restored implants in the maxillary anterior region: A 2-year prospective study. Clin Oral Implants Res. 2016.
-
Arora H, Ivanovski S. Correlation between pre-operative buccal bone thickness and soft tissue changes around immediately placed and restored implants in the maxillary anterior region: A 2-year prospective study. Clin Oral Implants Res. 2016.
-
de Oliveira-Neto OB, Barbosa FT, de Sousa-Rodrigues CF, de Lima FJ. Quality assessment of systematic reviews regarding immediate placement of dental implants into infected sites: An overview. J Prosthet Dent. 2016
-
Thoma DS, Zeltner M, Hilbe M, Hammerle CH, Husler J, Jung RE. Randomized controlled clinical study evaluating effectiveness and safety of a volume-stable collagen matrix compared to autogenous connective tissue grafts for soft tissue augmentation at implant sites. J Clin Periodontol. 2016;43(10):874-85.
-
Kim ES, Kang JY, Kim JJ, Kim KW, Lee EY. Space maintenance in autogenous fresh demineralized tooth blocks with platelet‑rich plasma for maxillary sinus bone formation: a prospective study. SpringerPlus (2016) 5:274 DOI 10.1186/s40064-0161886-1
-
Pohl V, Schuh C, Fischer MB, Haas R. A New Method Using Autogenous Impacted Third Molars for Sinus Augmentation to Enhance Implant Treatment: Case Series with Preliminary Results of an Open, Prospective Longitudinal Study. Int J Oral Maxillofac Implants. 2016 May-Jun;31(3):622-30.
-
Tan WL, Wong TL, Wong MC, Lang NP. A systematic review of post-extractional alveolar hard and soft tissue dimensional changes in humans. Clin Oral Implants Res. 2012 Feb;23 Suppl 5:121
-
Khoury F. Greffe osseuse en implantologie. Quintessence International. 2010.
-
Harris D. Advanced surgical procedures: bone augmentation. Dent Update. 1997 Oct;24(8):332-7.
-
Seibert JS. Reconstruction of deformed, partially edentulous ridges, using full thickness onlay grafts. Part I. Technique and wound healing. Compend Contin Educ Dent. 1983 SepOct;4(5):437-53.
-
Tuslane JF, Andreani JF. Les greffes osseuses en implantologie. Quintessence International. Réussir. 2004.
-
Cornell CN, Lane JM. Current understanding of osteoconduction in bone regeneration. Clin Orthop Relat Res. 1998 Oct;(355 Suppl):S267-73.
-
Murray G, Holden R, Roschlau W. Experimental and clinical study of new growth of bone in a cavity. Am J Surg. 1957 Mar;93(3):385-7.
-
Bettach R. La régénération osseuse guidée. Fil Dent. 2011 jun/jui/aoû; 64
-
Buser D. 20 years of guided bone regeneration in implant dentistry. Quintessence Publishing Co, Inc. 2009.
-
Antoun H, Karouni M, Bouchra S. La régénération osseuse guidée : résultats, limites et perspectives. Actual. Odonto-Stomatol. 2013. 11–21.
-
Tal H et al. Cross-linked and non-cross-linked collagen barrier membranes disintegrate following surgical exposure to the oral environment: a histological study in the cat. Clin Oral Implants Res. 2008 Aug;19(8):760-6.
-
Seban A. Greffes osseuses et implants. Elsevier Masson. 2008 Oct.
-
Audran M, Guillaume B, Chappard D. Tissu osseux et biomatériaux en chirurgie dentaire. Quintessence International. 2014.
-
Vidal L. L’apport de l’ingenierie tissulaire en régénération osseuse pré-implantaire. Thèse d'exercice université de Toulouse. 2012.
-
Locatelli LH. Greffes osseuses autogènes à visée implantaire. Thèse d'exercice université de Nancy. 2010.
-
Seban A. Pratique clinique des greffes osseuses et implants : modalités thérapeutiques et prise en charge des complications. Elsevier Masson. 2012 Jan.
-
Meadows CL, Gher ME, Quintero G, Lafferty TA. A comparison of polylactic acid granules and decalcified freeze-dried bone allograft in human periodontal osseous defects. J Periodontol. 1993 Feb;64(2):103-9.
-
Chai F et al. Les biomatériaux de substitution osseuse : classification et intérêt. Rev Stomatol Chir Maxillofac. 2011 Sep;112(4):212-21
-
Bowers GM. Histologic evaluation of new attachment apparatus formation in humans. Part
-
II. J Periodontol. 1989 Dec;60(12):675-82.
-
Colat-Paros J, Jordana F. Les substituts osseux. Société Francophone des Biomatériaux Dentaires. 2009.
-
Bronner S. Les matériaux de substitution osseuse utilisés en parodontologie et en implantologie : enquête auprés des membres de la SFPIO. Thèse d'exercice université de Strasbourg. 2005.
-
Picaut C. Apport des matériaux de substitution osseuse d’origine synthétique dans l’aménagement des sites pré-implantaires. Thèse d'exercice université de Nancy. 2009.
-
Association Dentaire Française. Commission des dispositifs médicaux. Les matériaux de substitution osseuse. 2005.
-
Veis AA. Bone regeneration around implants using spherical and granular forms of bioactive glass particles. Implant Dent. 2006 Dec;15(4):386-94.
-
Anderegg CR, Alexander DC, Freidman M. A bioactive glass particulate in the treatment of molar furcation invasions.J Periodontol. 1999 Apr;70(4):384-7.
-
Bouzoubaa S. Apport de l’ingenierie tissulaire en parodontologie. Thèse d'exercice université de Casablanca. 2014.
-
Scheller EL, Krebsbach PH, Kohn DH. Tissue engineering: state of the art in oral rehabilitation. J Oral Rehabil. 2009 May;36(5):368-89.
-
Urist MR. Bone: formation by autoinduction. Science. 1965 Nov 12;150(3698):893-9.
-
Myon L et al. Ingénierie du tissu osseux oro-maxillofacial par combinaison de biomatériaux, cellules souches, thérapie génique. Rev Stomatol Chir Maxillofac. 2011 Sep;112(4):201-11
-
Kingsley DM et al. The TGF-beta superfamily: new members, new receptors, and new genetic tests of function in different organisms. Genes Dev. 1994 Jan;8(2):133-46.
-
Lind M. Transforming growth factor-beta enhances fracture healing in rabbit tibiae. Acta Orthop Scand. 1993 Oct;64(5):553-6.
-
Degat MC, Ferreira E, Logeart-Avramoglou D. Utilisation de facteurs de croissance pour la réparation osseuse. Pathol Biol (Paris). 2005 Apr;53(3):131-41.
-
Schmidmaier G. Improvement of fracture healing by systemic administration of growth hormone and local application of insulin-like growth factor-1 and transforming growth factor-beta1. Bone. 2002 Jul;31(1):165-72.
-
Petite H. La bio-ingénierie de la régénération osseuse. Med Sci. 2002;18(10):995–1002.
-
Dohan S et al. De l’usage des concentrés plaquettaires autologues en application topique. EMC-Odontol. 2005:141–180.
-
Bouyer-Bel AS. Régénération parodontale au niveau des lésions intra-osseuses avec l’Emdogain: analyse de la littérature de 1997 à 2006. Thèse d'exercice université de Nantes. 2007.
-
Chemistry. Pignatello R. 2011:127-140
-
Kim YK et al. Healing mechanism and clinical application of autogenous tooth bone graft material. Advances in Biomaterials Science and Biomedical Applications. Pignatello, R. 2013.
-
Kim YK et al. Tooth-derived bone graft material. J Korean Assoc Oral Maxillofac Surg. 2013 Jun;39(3):103-11.
-
Kim YK et al. Development of a novel bone grafting material using autogenous teeth. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010 Apr;109(4):496-503.
-
Moharamzadeh K, Freeman C, Blackwood K. Processed bovine dentine as a bone substitute. Br J Oral Maxillofac Surg. 2008 Mar;46(2):110-3.
-
Garcia A. L’autogreffe dentaire est-elle toujours d’actualité? Rev. Odontostomatol. 2002:177–190.
-
Nampo T et al. A new method for alveolar bone repair using extracted teeth for the graft material. J Periodontol. 2010 Sep;81(9):1264-72. ,
-
Belinchon-Sanchez A. L’intégration minérale en Implantologie. Etude histologique des interfaces autres qu’osseuse lors de la pose d’implant trans-corono-radiculaire. Thèse d'exercice université de Bordeaux. 2014.
-
Chen CL, Pan YH. Socket shield technique for ridge preservation : a case report. Journal of Prosthodontics and Implantology. 2013.
-
Seo BM et al. SHED repair critical-size calvarial defects in mice. Oral Dis. 2008 Jul;14(5):428-34.
-
Viguet-Carrin S, Garnero P, Delmas PD. The role of collagen in bone strength. Osteoporos Int. 2006;17(3):319-36.
-
Matsukawa R et al. Immunohistological observation of milled teeth in a rat mandibular incisor extraction socket. J. Hard Tissue Biol. 2014:29–34.
-
Verdelis K et al. DSPP effects on in vivo bone mineralization. Bone. 2008 Dec; 43(6): 983–990
-
Karfeld-Sulzer LS, Weber FE. Biomaterial development for oral and maxillofacial bone regeneration. J. Korean Assoc. Oral Maxillofac. Surg. 2012.
-
Urist MR, Strates BS. The classic: Bone morphogenetic protein. Clin Orthop Relat Res. 2009 Dec;467(12):3051-62.
-
Ike M, Urist MR. Recycled dentin root matrix for a carrier of recombinant human bone morphogenetic protein. J Oral Implantol. 1998;24(3):124-32.
-
Kim YK et al. Bone graft material using teeth. J. Korean Assoc. Oral Maxillofac. Surg. 2012:134
-
Kim YK. Analysis of the inorganic component of autogenous tooth bone graft material. J Nanosci Nanotechnol. 2011 Aug;11(8):7442-5.
-
Murata M et al. Autograft of dentin materials for bone regeneration. Advances in Biomaterials Science and Biomedical Applications. Pignatello, R. 2013.
-
Kim SK, Kim SW, Kim KW. Effect on bone formation of the autogenous tooth graft in the treatment of peri-implant vertical bone defects in the minipigs. Maxillofac Plast Reconstr Surg. 2015 Jan 29;37(1):2.
-
Devecioğlu D, Tözüm TF, Sengün D, Nohutcu RM. Biomaterials in periodontal regenerative surgery: effects of cryopreserved bone, commercially available coral, demineralized freeze-dried dentin, and cementum on periodontal ligament fibroblasts and osteoblasts. J Biomater Appl. 2004 Oct;19(2):107-20.
-
Gomes MF, dos Anjos MJ, Nogueira Tde O, Catanzaro Guimarães SA. Autogenous demineralized dentin matrix for tissue engineering applications: radiographic and histomorphometric studies.Int J Oral Maxillofac Implants. 2002 Jul-Aug;17(4):488-97.
-
Kim YK et al. Autogenous teeth used for bone grafting: a comparison with traditional grafting materials.Oral Surg Oral Med Oral Pathol Oral Radiol. 2014 Jan;117(1):e39-45
-
Kim YK, Um IW, Murata, M. Tooth bank system for bone regeneration-Safety report. J. Hard Tissue Biol. 2014:371–376.
-
Park SM., Um IW, Kim YK, Kim KW. Clinical application of auto-tooth bone graft material.
-
J. Korean Assoc. Oral Maxillofac. Surg. 2012.
-
Murata M et al. Bone induction of human tooth and bone crushed by newly developed automatic mill. J. Ceram. Soc. Jpn. 2010:434–437.
-
Binderman I et al. Processing extracted teeth for immediate grafting of autogenous dentin. Implant Practice US. 2015 May. 8(2) :43-46.
-
Kim ES et al. Autogenous fresh demineralized tooth graft prepared at chairside for dental implant. Maxillofac Plast Reconstr Surg. 2015 Feb 18;37(1):8..
-
Bessho K, Tagawa T, Murata M. Purification of rabbit bone morphogenetic protein derived from bone, dentin, and wound tissue after tooth extraction. J Oral Maxillofac Surg. 1990 Feb;48(2):162-9.
-
Suzuki S et al. Dentin sialoprotein and dentin phosphoprotein have distinct roles in dentin mineralization. Matrix Biol. 2009 May;28(4):221-9
-
Boden SD, LMP-1, a LIM-domain protein, mediates BMP-6 effects on bone formation. Endocrinology. 1998 Dec;139(12):5125-34.
-
Bhaskar SN et al. Tissue reaction to intrabony ceramic implants. Oral Surg Oral Med Oral Pathol. 1971 Feb;31(2):282-9.
-
Fugazzotto PA, De Paoli S, Benfenati SP. The use of allogenic freeze-dried dentin in the repair of periodontal osseous defects in humans. Quintessence Int. 1986 Aug;17(8):461-77.
-
Jeong KI et al. Clinical study of graft materials using autogenous teeth in maxillary sinus augmentation. Implant Dent. 2011 Dec;20(6):471-5.
-
Lee EY, Kim ES, Kim KW. Scanning electron microscopy and energy dispersive X-ray spectroscopy studies on processed tooth graft material by Vacuum-ultrasonic acceleration. Maxillofacial Plastic and Reconstructive Surgery.2014 :103–110.
-
Jun SH et al. A prospective study on the effectiveness of newly developed autogenous tooth bone graft material for sinus bone graft procedure. J Adv Prosthodont. 2014 Dec;6(6):528-38.
-
Lee JY, Lee J, Kim YK. Comparative analysis of guided bone regeneration using autogenous tooth bone graft material with and without resorbable membrane. J. Dent. Sci. 2013 :281–286.
-
Su-Gwan K, Hak-Kyun K, Sung-Chul L. Combined implantation of particulate dentine, plaster of Paris, and a bone xenograft (Bio-Oss) for bone regeneration in rats. J Craniomaxillofac Surg. 2001 Oct;29(5):282-8.
-
Kim SG, Kim YK, Park JS. Scientific evidence for autogenous tooth bone graft material (AutoBT). J. Korean Dent. Sci. 2009 :42–45.
-
Kim SG, Yeo HH, Kim YK. Grafting of large defects of the jaws with a particulate dentinplaster of paris combination. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1999 Jul;88(1):22
-
Kim SG et al. Use of particulate dentin-plaster of Paris combination with/without plateletrich plasma in the treatment of bone defects around implants. Int J Oral Maxillofac Implants. 2002 Jan-Feb;17(1):86-94.
-
Estrade D. Comment transformer les dents extraites en greffe osseuse autologue en une séance au cabinet? Today -Informations indépendantes pour visiteurs et exposants. 2014.
-
Binderman I, Sapozhnikov L. Présentation Smart Dentin Grinder. 2014. (Internet)
-
Itzhak B et al. A novel procedure to process extracted teeth for immediate grafting of autogenous dentin. Interdisciplinary medecine and dental science. 2014 : 2–6.
-