Le cone beam en endodontie
 Comment le cone beam permet de vous aider à réussir vos traitements endodontiques?
Comment le cone beam permet de vous aider à réussir vos traitements endodontiques?
Auteur :
Dr Norbert BELLAICHE, Médecin Radiologue, Paris.
Diplômé de Radiologie Maxillo-Faciale et d’IRM
Attaché d’enseignement aux Facultés Paris VI, Paris XII, aux Universités d’Evry et d’Angers.
Ancien attaché des Hôpitaux de Paris.
Avant le webinar du 11/03/2021 de 11:45 à 13:00, dont l'objectif est de connaître 100 images clé de votre activité en cone beam, retrouvez cet article sur cone beam et endodontie.
Lire aussi sur le sujet :
La maintenance parodontale : acte essentiel aprés traitement des parodontites et peri implantites
Regénération osseuse assistée par laser
Simplicité et efficacité en hygiène bucco-dentaire
Place des lasers en Esthétique bucco dentaire quotidienne
Influence de l’utilisation d’un laser diode dans l’extraction des dents de sagesse incluses
Avulsion d'une racine fracturée en vue d'implantation assistée par laser
L’endodontie est la discipline de l’odontostomatologie concernée par le diagnostic, la prévention et le traitement des affections de la pulpe dentaire et des tissus periradiculaires, dans le but de la préservation de la dent.
Le diagnostic radiologique en endodontie a été révolutionné dans un premier temps par la tomodensitométrie (TDM), permettant depuis plusieurs décennies l’abord tridimensionnel des racines dentaires et la mise en évidence de pathologies passant inaperçues en imagerie bidimensionnelle (1). Ces dernières années, le cone beam (ou CBCT pour Cone Beam Computed Tomography) de haute résolution a supplanté la TDM, en précisant encore l’analyse tridimensionnelle et en affinant la mise en évidence des canaux radiculaires et des fractures mal visualisés en scanner (2-5). L’apport du CBCT en endodontie est multiple, concernant le bilan pré-thérapeutique, le contrôle post-opératoire et la surveillance ultérieure.
I. SIGNES REVELATEURS D’UNE PATHOLOGIE ENDODONTIQUE (6).
1. LA DOULEUR DENTAIRE peut être d’origine dentinaire, pulpaire ou péri-apicale.
La douleur dentinaire pure, par mise à nu de la dentine, est aigüe, provoquée par le froid, le chaud,
le sucre, l’acidité ; elle est immédiate, bien localisée, de courte durée et s’arrête avec le stimulus.
La pulpite aigüe L’irritation dentinaire entraîne une tuméfaction pulpaire, responsable d’une réaction inflammatoire associant vasodilatation et œdème qui provoquent une hyperpression pulpaire à l’origine de la douleur. La pulpite séreuse, ou «rage de dent» est une urgence thérapeutique, caractérisée par des douleurs pulsatiles, spontanées et intermittentes, évoluant par crises et rémissions rythmées par les épisodes de congestion et décongestion.
Les parodontites apicales sont dues à l’infection d’origine pulpaire de l’espace périapical.
.La desmodontite se traduit par une douleur lancinante provoquée par le simple contact et aggravée par le décubitus, avec sensation de «dent longue», résistant volontiers aux antalgiques et évoluant par crises ;
la dent est reconnue à la percussion et peut présenter un certain degré de mobilité.
.En cas d’abcès aigu, la douleur est intolérable, irradiante,
la palpation est douloureuse en regard de l’apex en raison de la présence de pus.
.L’évolution se fait spontanément vers la fistulisation, le plus souvent vestibulaire.
La cellulite aigüe, urgence thérapeutique, est une infection du tissu cellulaire due à l’évolution d’une pulpite non traîtée ou à un refoulement septique apico-canalaire.
.Elle associe tuméfaction faciale et tableau clinique rappelant la parodontite apicale.
.Elle peut évoluer en l’absence de traitement vers la cellulite suppurée, avec aggravation des signes fonctionnels et généraux: insomnie, fièvre et asthénie, dont les risques majeurs sont la thrombophlébite suppurée de la veine faciale et du sinus caverneux, l’arrêt respiratoire par compression des voies aéro-digestives supérieures et l’atteinte cardiaque par envahissement médiastinal.
Les signes évocateurs de fêlure radiculaire (7) : Son origine est le plus souvent attribuée à un traumatisme occlusal, parfois iatrogène (tenon, fausse-route…).
. au début, les douleurs sont d’origine dentinaire, au froid et à la mastication, vives et fugaces ; la positivité
du test au mordu l’évoque: absence de douleur à la pression verticale de la dent et douleur au relâchement.
. en l’absence de diagnostic, la fêlure s’étend à la chambre pulpaire, avec signes de pulpite,
puis vers l’apex avec des signes de parodontite, justifiant percussion, palpation et sondage parodontal.
Ces douleurs dentaires, organiques, sont à distinguer des douleurs dysfonctionnelles ou extra-dentaires (8):
- odontalgie atypique, algie faciale atypique, stomatodynie et certaines douleurs musculo-squelettiques,
toutes douleurs « fonctionnelles » sans support organique dentaire, se démarquant aussi d’autres douleurs :
- la névralgie du trijumeau, l’algie vasculaire de la face et la migraine.
Il revient donc au clinicien de rattacher ces douleurs à leur origine dentaire par l’examen clinique et au
besoin par l’exploration radiologique.
2. LA DECOUVERTE RADIOLOGIQUE FORTUITE sur un panoramique dentaire, une rétro-alvéolaire (RA) et volontiers sur un scanner ou un cone beam, d’une lésion d’origine endodontique (LOE) est fréquente, l’évolution pouvant se faire à bas bruit, y compris parfois jusqu’à la fracture.
II .BILAN RADIOLOGIQUE EN ENDODONTIE
1. LES EXAMENS RADIOLOGIQUES UTILES EN ENDODONTIE dépendent du contexte clinique.
-Le panoramique dentaire peut avoir un intérêt d’examen de débrouillage, ainsi que de dépistage de caries
ou de LOE pouvant évoluer à bas bruit, parfois à distance de la dent incriminée par la douleur.
-Les clichés rétro-alvéolaires (RA), outre le dépistage des caries (9), sont le plus souvent suffisants aux stades précoces de douleur dentinaire pure ou de pulpite, voire de desmodontite (périodontite aigüe) à la recherche d’un élargissement desmodontal volontiers apical. Mais souvent l’imagerie est en retard sur la clinique et l’examen est négatif.
-Le cone beam ou CBCT est indispensable en cas d’abcédation et à fortiori de cellulite, ainsi qu’à la recherche d’une fracture ou d’une fêlure. Ces diagnostics exigent une technique rigoureuse (Fig. 1):
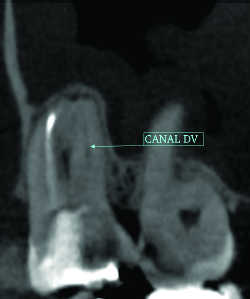
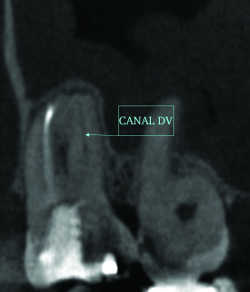
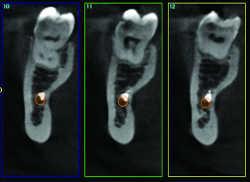
Fig. 01a Canal radiculaire à 125µ Fig. 01b Canal radiculaire à 80µ
.acquisition en haute définition (avec voxels de 125 à 150µm) à champ moyen (12 cm) pour le diagnostic
et le bilan des LOE et plutôt petit champ (6cm) en cas de recherche de fracture ou fêlure dentaire ou pour
préciser l’existence d’un canal et son trajet ,
.avec si nécessaire reconstructions secondaires en ultra haute définition (UHD) avec voxels de 80 ou 75µm,
.reconstructions multiplanaires axiales, frontales et sagittales, au mieux obliques dans l’axe des structures
et reconstructions tridimensionnelles parfois utiles.
-Quant au scanner, il tire ses rares indications des limitations du cone beam: artéfacts cinétiques rendant la lecture des images impossible et envahissement aux parties molles d’un abcès important.
2. INTERET DU CBCT EN ENDODONTIE
Il est multiple, diagnostique, pré et postopératoire.
A) DIAGNOSTIC ET BILAN DES LESIONS D’ORIGINE ENDODONTIQUES (LOE). Dues à l’évolution chronique d’une périodontite apicale, elles traduisent la destruction du desmodonte et de l’os adjacent.
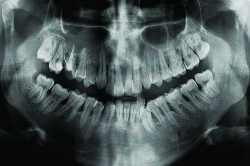
Fig. 02a Douleurs maxillaires droites. Panoramique montrant une carie de 16 connue.
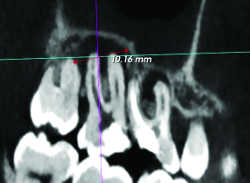
Fig. 02b Même patient. Granulomes en 16 (5mm de diamètre) et en 17( 10mm de diamètre).
a. LE DEPISTAGE DES LOE est mieux assuré par CBCT (Fig. 2)(10, 11, 12). Une étude comparative portant sur la sensibilité du panoramique dentaire (PD), des rétro-alvéolaires (RA) et du cone beam (CB) a ainsi montré qu’en moyenne les rétro-alvéolaires détectaient deux fois plus de LOE que le panoramique et que le cone beam était presque deux fois plus sensible que les RA. Comme le succès du traitement endodontique dépend en partie de sa précocité (13), le CB est de plus en plus proposé dans le diagnostic de douleurs localisées avec clichés standard négatifs et pourrait pour certains se substituer au panoramique dans le dépistage des LOE en vue de chirurgie orthopédique ou cardiaque.
b. LA CARACTERISATION DES LOE est aussi l’apanage du CBCT (10, 11, 12) . La précision géométrique, sans distorsion de l’image cone beam permet à cette technique d’établir précisément le nombre, les dimensions, la forme, la localisation et les rapports des LOE.
On distingue quatre formes cliniques (2,3) :
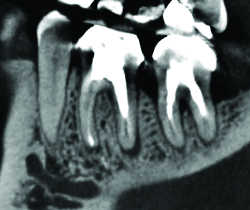
Fig. 03a Granulome débutant en distal de 36.
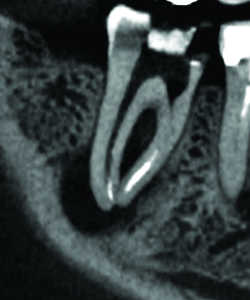
Fig. 03b Granulome apical.
-Granulome apical (Fig. 3): granulome inflammatoire développé dans l’espace desmodontal périapical, l’image est celle d’un croissant radio-clair bien limité qui devient globalement arrondi. Son évolution spontanée se fait souvent vers le kyste périapical.
-Kyste périapical, radiculodentaire ou apical (Fig. 4) : c’est le plus fréquent des kystes des maxillaires ; il est formé d’une collection liquidienne contenant des cristaux ce cholestérol et bordée par un épithélium stratifié non kératinisé et entouré de formations conjonctives serrées. Inflammatoire, il est appendu à l’apex d’une dent mortifiée ou dévitalisée. Il est souvent sous-estimé ou ignoré par les radiographies conventionnelles, surtout aux molaires maxillaires où à la superposition des racines s’ajoute celle des sinus.
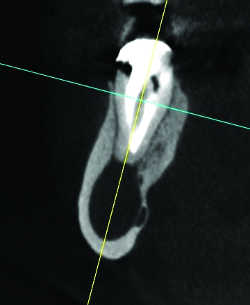
Fig. 04a Kyste apico-dentaire d'évolution lente, refoulant le canal mandibulaire .
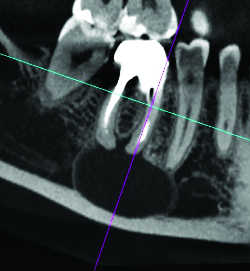
Fig. 04b Kyste apico-dentaire d'évolution lente. Même cas.
-Granulome latéral (Fig. 5), latéroradiculaire et granulome inter-radiculaire: ils sont dus à un canal radiculaire secondaire ou une fissuration volontiers iatrogène,par exemple due à un tenon divergent ou un forage mal contrôlé…
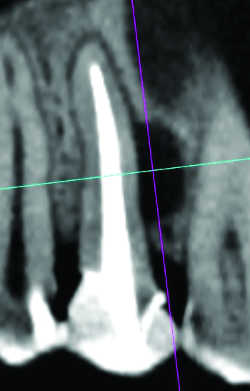
Fig. 05 Granulome latéral de 23
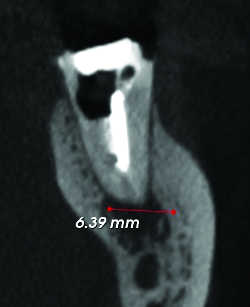
Fig. 06a Resorption interne de 36. Reconstruction sagittale.
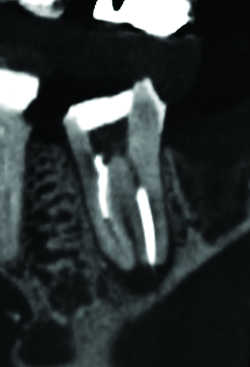
Fig. 06b Resorption interne de 36. Reconstruction frontale.
-Résorption interne (Fig. 6)(14, 15): Favorisé par une hyperplasie pulpaire chronique, il est responsable d’une résorption interne de la dent qui s’exprime radiologiquement par une clarté de la dentine puis de l’émail et qui entraîne parfois une perforation de la dent. Cet aspect est nettement distingué en cone beam des résorptions externes (16), ne touchant pas la pulpe, ce qui n’est pas toujours clair en radiologie conventionnelle
.
Fig. 07 Carie postérieure non vue au panoramique dentaire. Reconstruction 3D
L’étiologie des LOE est volontiers démontrée par CBCT, souvent supérieur aux radiographies standard: outre la carie (Fig.7) et la mortification, les variantes en forme et en nombre des racines, des canaux et des foramina radiculaires (Fig.8 à 10 : canal MV2 des premières molaires maxillaires, canal disto-lingual d’une molaire mandibulaire, deuxième canal des incisives mandibulaires, canal multiforaminal…) Les obturations incomplètes et/ou résorbées sont d’autres causes classiques des LOE. A part sont les étiologies traumatiques (Fig.11) et congénitales (Fig.12 : «dens in dente»...).
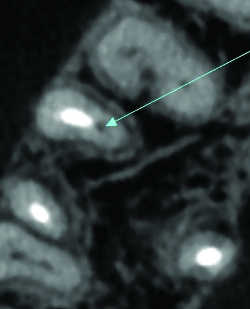
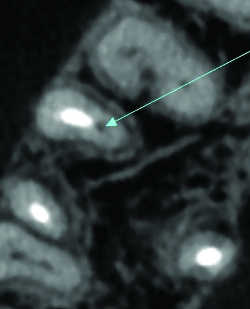
Fig. 08a 4ème Canal MV2 16. Reconstruction axiale. Fig. 08b 4ème Canal MV2 16. Reconstruction sagittale.
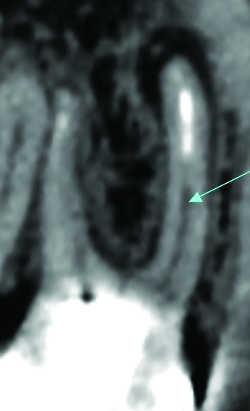
Fig. 08c 4ème Canal MV2 16. Reconstruction frontale.
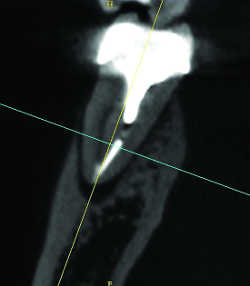
Fig. 09a 4ème Canal distovestibulaire d'une 46.
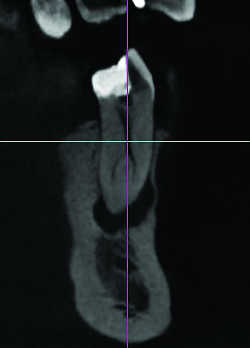
Fig.09b Racine distable de 30 bicanalaire.
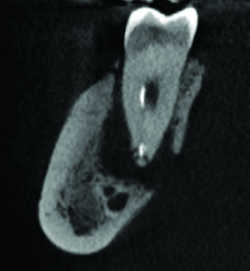
Fig. 10 Canal triforaminal. Lésion endoparodontale de 47
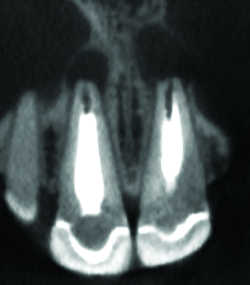
Fig. 11 Kystes post-traumatiques.
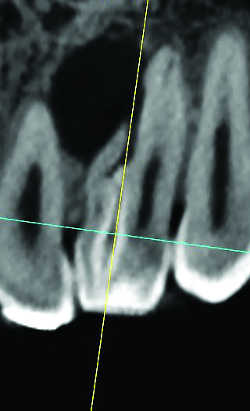
Fig. 12a Kyste sur dens in dente. Reconsruction sagittale
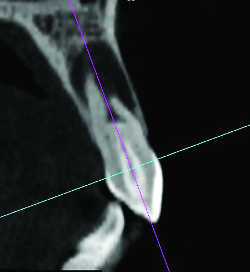
Fig. 12b Kyste sur dens in dente. Reconstruction frontale.
c. PARTICULARITES RADICULAIRES ET RAPPORTS DES LOE avec les obstacles et structures anatomiques de voisinage:
Aux deux maxillaires, les rapports des apex avec les corticales est à préciser; de même, l’extension des LOE aux corticales et leur éventuelle destruction est à décrire avant traitement (10,11).
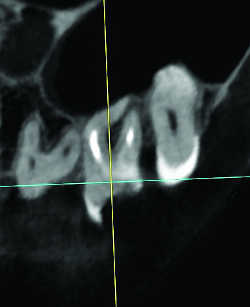
Fig. 13a Racine mésiovestibulaire de 27 courbe. Reconstruction frontale .
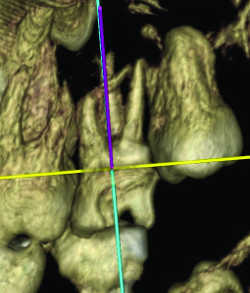
Fig. 13b Racine mésiovestibulaire de 27 courbe. Reconstruction 3D.
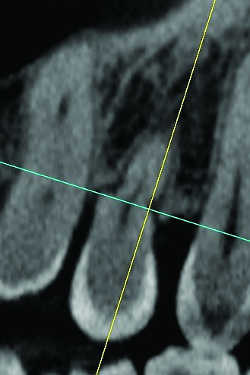
Fig. 14a Dysplasie. Rétrecissement radiculaire. Reconstruction frontale.
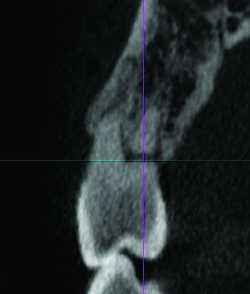
Fig. 14b Dysplasie. Même cas, pseudo fracture au niveau du rétrecissement radiculaire.
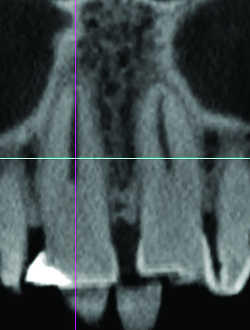
Fig. 15a Dysplasie céméntifiante obturant la partie proximale du canal radiculaire.
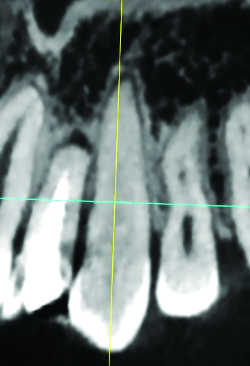
Fig. 15b Dysplasie céméntifiante obturant complètement le canal radiculaire.
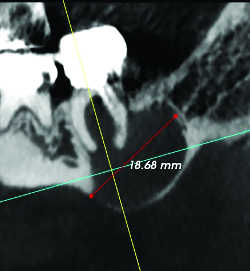
Fig. 16a Lésion endoparodontale de 37. Reconstruction frontale.
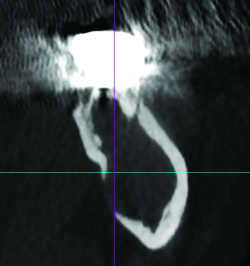
Fig. 16b Lésion endoparodontale de 37. Reconstruction sagittale
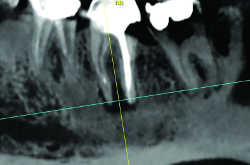
Fig. 17 Granulome de 37 et ostéite réactionnelle.
Le CBCT permet encore d’apprécier l’épaisseur des corticales, la qualité de l’os spongieux, la forme des maxillaires ainsi que la forme et l’orientation des racines (17) (Fig.13 et 14), le nombre, le calibre des canaux (éventualité d’une dysplasie cémentifiante obstruant partiellement ou complètement les canaux (Fig.15)) et le nombre des foramina, ainsi que l’éventualité d’une atteinte parodontale (Fig.16), voire d’une ostéite associées (Fig.17)
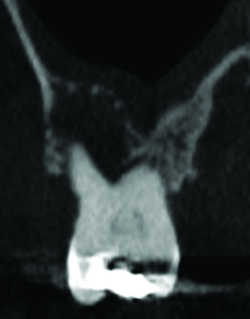
Fig. 18 Granulome soulevant le plancher sinusien, microperforé, avec réaction muqueuse sinusienne.
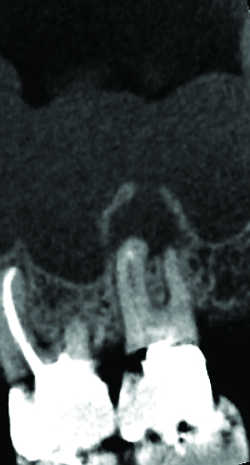
Fig. 19 Granulome ouvert sur le sinus avec franche réaction muqueuse.
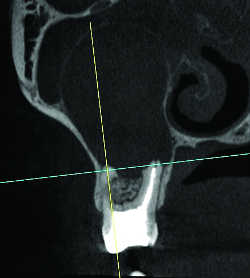
Fig. 20 Kyste apico-dentaire développé dans un sinus maxillaire inflammatoire.
Au maxillaire supérieur: Le nombre de canaux radiculaires des deux premières molaires, (18, 19, 20) comptant souvent un quatrième canal sur la racine mésio-vestibulaire (canal MV2) non obturé sur dent traîtée peut être responsable de douleurs et de LOE.
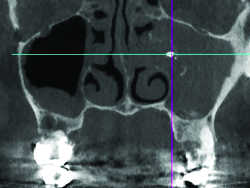
Fig. 21 Aspergillome sinusien gauche.Matériau d'obturation intra-sinusien, calcifications et truffe aspergillaire.
La simple proximité du sinus d’un apex radiculaire doit mettre en alerte l’endodontiste en vue d’un traitement canalaire, pour qu’il évite au possible la déchirure de la membrane de Schneider et ses risques de projection de pâte dentaire voire de fragment radiculaire dans le sinus. En cas de contact d’une LOE avec le plancher sinusien, celui-ci est volontiers soulevé ou déformé et dès lors le plus souvent microperforé, réalisant d’abord des micro-communications avec le sinus (Fig.18), aboutissant à terme à une communication bucco-sinusienne macroscopique (Fig.19 à 20) et sa complication principale, la sinusite d’origine dentaire, pouvant se compliquer d’aspergillose (Fig.21) si elle s’accompagne d’un passage intra-sinusien de matériau d’obturation. La distance entre l’os cortical et l’apex des racines palatines des premières molaires peut être mesurée, ce qui permettrait de prévoir un abord palatin de ces racines (21).

Fig. 22a Matériau d'obturation intra-canalaire mandibulaire.
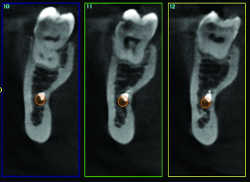
Fig. 22b Matériau d'obturation intra-canalaire mandibulaire.Même cas.
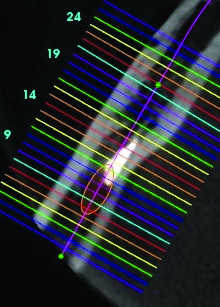
Fig. 22c Matériau d'obturation intra-canalaire mandibulaire.
A la mandibule: le cone beam permet de visualiser le canal mandibulaire et le foramen mentonnier ainsi que leur variantes (22), notamment à type de canal ou de foramen accessoires, précisant leurs rapports avec les apex radiculaires et évitant ainsi les risques de perforation ou de passage de pâte dentaire dans ces structures (Fig.22), responsables de paresthésies labio-mentonnières et de douleurs à la suite de chirurgie endodontique dans les secteurs molaires et prémolaires.
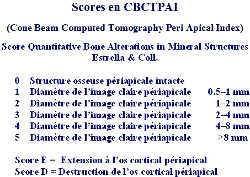
Fig. 23a CBCTPAI. Scores du CBCTPAI d'après Estrella.
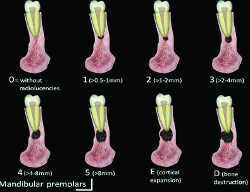
Fig. 23b CBCTPAI
Le CBCT a permis de proposer un nouveau «Péri Apical Index» (PAI), outil de consensus épidémiologique permettant d’évaluer la sévérité et la fréquence des parodontites apicales. Alors que le PAI précédent était fondé sur les RA (27), le nouvel outil, basé sur les données du cone beam (CBCTPAI d’ESTRELLA) (Fig.23) (10, 11) établit une échelle de 6 «scores» ou degrés, où le score o (zéro) correspond à un os apical intact, le score 1 à une LOE de 0,5 à 1 mm de diamètre, le score 2 à une LOE entre 1et 2 mm, le score 3 à une LOE entre 2 et 4 mm, le score 4 à une LOE entre 4 et 8 mm et le score 5 à une LOE de diamètre supérieur à 8 mm. La lettre E est ajoutée à chaque score si la LOE présente une extension à une corticale et la lettre D si la LOE est responsable de destruction d’une corticale. La LOE est mesurée par un logiciel dédié (Planimp software*) dans les trois dimensions de l’espace et seule la plus grande dimension est prise en compte. Le CBCTPAI, établi sur des mesures objectives et précises, augmente ainsi la fiabilité des études épidémiologiques.
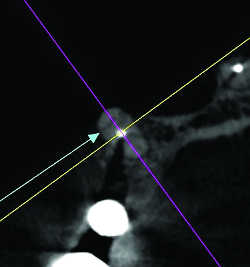
Fig. 24a Fêlure de 13. Reconstruction axiale.
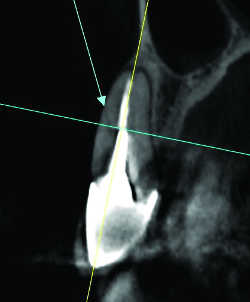
Fig. 24b Fêlure de 13. Reconstruction sagittale.
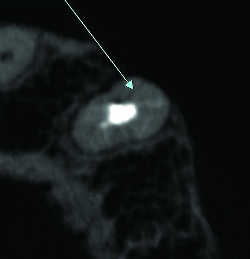
Fig. 25a Fêlure radiculaire partielle. Reconstruction axiale.
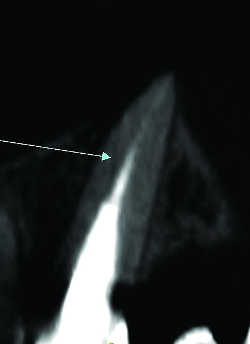
Fig. 25b Fêlure radiculaire partielle. Reconstruction frontale.
B) LE DIAGNOSTIC DES FELURES VERTICALES (7, 23-25), lésions volontiers endoparodontales, était jusque récemment dévolu à l’exploration par microscope, échappant le plus souvent à l’imagerie.
On distingue :
-la fêlure cuspidienne ;
-la fêlure coronaire qui commence par la surface occlusale;
-la fêlure verticale corono-radiculaire quand la précédente s’étend vers l’apex ;
ces trois entités pouvant être détectables en transillumination;
-quant à la fêlure radiculaire stricto sensu, elle n’intéresse que la racine et reste l’apanage du CBCT.
Signes radiologiques :
Au début, le panoramique dentaire et les RA, même long cône, sont le plus souvent muets,
le signe direct de fêlure n’étant obtenu que si le rayon directeur est orienté dans l’axe de la lésion, ce qui est rare; des signes indirects peuvent parfois l’évoquer: épaississement de la pulpe, élargissement desmodontal, tenon désaxé, lacune latéroradiculaire, fausse route suspectée par de la pâte latéro ou inter-radiculaire…
Le CBCT en ultrahaute résolution (UHD) montrant un trait fin, sans déplacement, est la seule technique permettant le diagnostic non invasif de fêlure, pouvant éviter ainsi l’exploration chirurgicale diagnostique. Ce trait est évidemment à distinguer des artéfacts métalliques (Fig.24 et 25).
L’évolution naturelle de la fêlure se fait en règle vers la fracture dentaire.
C) BILAN POSTOPERATOIRE EN ENDODONTIE (26)
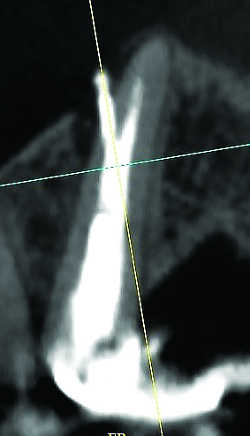
Fig. 26 Fausse route.
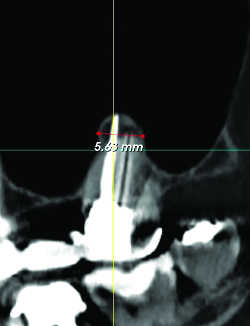
Fig. 27 Dépassement de cône responsable de granulome apical. Reconstruction frontale.
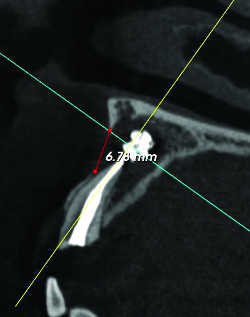
Fig. 28a Granulome sur dépassement de pâte dentaire. Reconstruction sagittale.
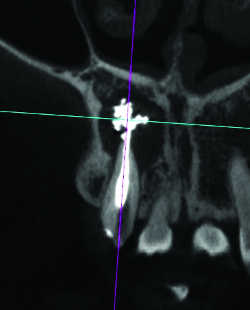
Fig. 28b Granulome sur dépassement de pâte dentaire. Reconstruction frontale.
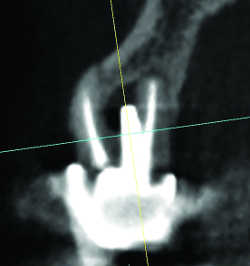
Fig. 29 Granulome latéral iatrogène par tenon désaxé.
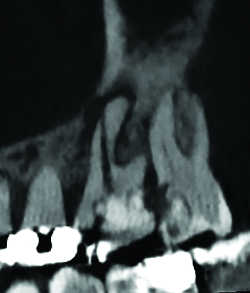
Fig. 30 Fausse route en 26 et granulome latéral.
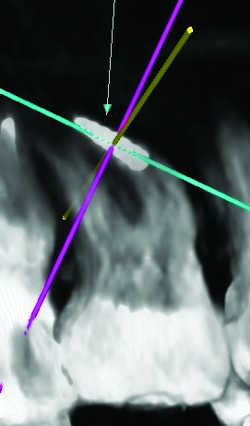
Fig. 31 Instrument intra radiculaire. Reconstruction 3D.
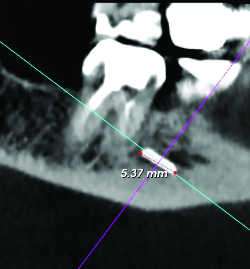
Fig. 32a Corps étranger intra-alvéolaire. Reconstruction frontale.
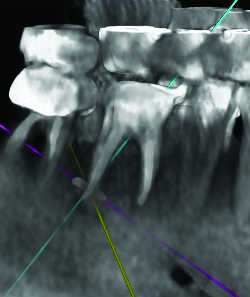
Fig. 32b Corps étranger intra-alvéolaire. Reconstruction 3D.
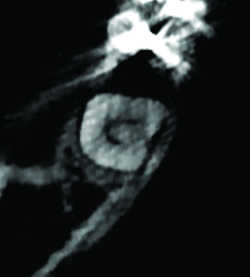
Fig. 33 Canal en C de 47
Fig. 34 Kyste résiduel de 16 absente.
Fig. 35 Kyste compliquant une résection apicale
Après traitement, la persistance de douleurs spontanées ou provoquées à la percussion doit évoquer l’échec ou l’insuffisance du traitement canalaire, pouvant faire envisager une reprise de traitement.
Les clichés RA peuvent montrer, outre une obturation incomplète, l’absence de régression, l’augmentation voire l’apparition d’une LOE et parfois la fausse route d’un tenon, une fissuration (lacune ou pâte dentaire latéro ou inter-radiculaire)…
Le CBCT outre qu’il peut révéler ou confirmer les signes précédemment décrits (Fig.26) , peut dépister un canal non obturé car ignoré, un dépassement excessif de pâte dentaire (Fig.27), un granulome iatrogène apical (Fig.28) ou latéral (Fig.29), un corps étranger intra radiculaire (Fig.31) ou alvéolaire (Fig.32), un canal en C des molaires inférieures (Fig.33) et d’autres variantes passées inaperçues, un kyste résiduel (Fig.34),…Il s’avère enfin décisif dans le suivi des résections apicales (Fig.35) et de leurs éventuelles complications (reprise inflammatoire, granulome, kyste voire ostéite secondaire…).
Le CBCT s’avère donc la technique d’imagerie tridimensionnelle de référence, de plus en plus souvent indispensable, à la prévention, au dépistage, au bilan et au suivi thérapeutique des lésions d’origine endodontique.
*Dr Norbert BELLAICHE, Médecin Radiologue, Paris.
Diplômé de Radiologie Maxillo-Faciale et d’IRM
Attaché d’enseignement aux Facultés Paris VI, Paris XII, aux Universités d’Evry et d’Angers.
Ancien attaché des Hôpitaux de Paris.
www.conebeamparis.net
Parution Lettre de la Stomatologie 61 - Mars 2014
texte
BIBLIOGRAPHIE
1- BELLAICHE N. Scanner et cone beam maxillo-facial : principe, limites et indications respectives.
Implantologie, 2009;(1): 33-55.
2- CAVEZIAN R, PASQUET G, BEL G, BALLER G. Imagerie dento-maxillaire, approche radio-clinique, 3ème éd. Issy-les-Moulineaux, Elsevier-Masson; 2006.
3- CAVEZIAN R, PASQUET G. Cone beam, imagerie diagnostique en odontostomatologie. Issy-les-Moulineaux, Elsevier-Masson ; 2011.
4- HODEZ C. BRAVETTI P. Imagerie dent-maxillo-faciale par faisceau conique «cone beam». Montpellier, Paris: Sauramps Medical ; 2010.
5- BENSIMON D, ATTAL STYM-POPER S. Le cone beam en endodontie, un pas en avant. In : Imagerie dent-maxillo-faciale par faisceau conique «cone beam». Hodez C, Bravetti P, éds. Montpellier, Paris: Sauramps Medical ; 2010: 93-117.
6- MACHTOU P, COHEN A, ETIENNE D. Douleur pulpaire et parodontale. Réal Clin 1994; 5 (2): 147-59.
7- BRONNEC F. Les fêlures et fractures radiculaires verticales. Rev Odont Stomat 2009; 38: 279-94.
8- WODA A, BODERE C. Un exemple de douleurs dysfonctionnelles: les algies orofaciales idiopathiques.
In: Le cone beam en endodontie, un pas en avant. In : Imagerie dent-maxillo-faciale par faisceau conique «cone beam». Hodez C, Bravetti P, éds. Montpellier, Paris: Sauramps Medical; 2010; p. 81-91.
9- KALATHINGAL SM, MOL A, TYNDALL DA et al. In vitro assessment of cone beam local computed tomography for proximal caries detection. Oral Surg, Oral Med, Oral Patho, Oral radiol, Endod. 2007; 104: 699-704.
10 - ESTRELA C, REIS BUENO M, CORREA AZEVIDO B, RIBAMAR AZEVEDO J A new Periapical Index based on Cone Beam Computed Tomography. J Endo 2008; 34 (11): 1325-31.
11 - ESTRELA C, REIS BUENO M, CORREA AZEVIDO B, RIBAMAR AZEVEDO J. Accuracy of Cone Beam Computed Tomography, Panoramic and Periapical Radiography for Detection of Apical Periodontis. J Endo 2008; 34 (3) p. 273-79.
12- LOFTHAG-HANSEN S. HUUMONEN S. GRÖNDAHL K, GRÖNDAL HG Limited cone-beam CT and intraoral radiography for the diagnosis of périapical pathology. Oral Surg, Oral Med, Oral Pathol, Oral Radiol, Endod 2007; 103: 114-9.
13- FRIEDMAN S Prognosis of initial endodontic therapy. Endodontic topics 2002; 2. 59-98.
14- COHENCA N, SIMON JH, ROGES R, MORAG Y, MALFAZ JM. Clinical indications for digital imaging in dento-alveolar trauma. Part 2 : root resorptions. Dental traumatology 2007 ; 23 : 105-113.
15- COTTON TP, GEISLER MT,. HOLDEN TD, SCHWARTZ AS. SCHINDLER GW Endodontic applications of cone-beam volumetric tomography. J Endo 2007; 33 (9): 1121-32.
16- PATEL S, DAWOOD A, The use of cone beam computed tomography in the management of external cervical resorption lesions. Int. Endo J. 2007, 40 p.730-37.
17- ESTRELA C, M REIS BUENO, M DAMIAO DOUSA-NETO, JD PECORA. Method for determination of root curvature radius using cone-beam computed tomography images. Braz Dental J. 2008;19 (1).
18- BARATTO-FILHO F, S ZAITTER, GA HARA-GUSHIKU, EA DE CAMPOS. Analysis of the internal anatomy of maxillary first molars by using different methods. J Endo 2009; 35 (3) : 337-42.
19- NAKATA K, NAITOH M, IZUMI M, INAMOTO K, ARIJI E, NAKAMURAH Effectiveness of dental computed tomography in diagnostic imaging of peri-radicular lesion of each root of multirooted teeth : a case report. .J Endo 2006 ; 32(6): 583-7.
20- MATHERNE R , ANGELOPOULOS C, KULILD J, TIRA D Use of Cone Beam Computed Tomography to identify root canal system In vitro. J Endo.2008; 34(1):87-9.
21- RIGOLONE M, PASQUALINI D, BIANCHI L, BERUTTI E, BIANCHI SD Vestibular surgical
access to the palatine root of the superior first molar: «low dose cone beam» CT analysis of the
pathway and its anatomic variations. J Endo 2003; 29(1): 773-5.
22- KATAMAKI K, MISHIMA A, SHIOZAKI K et al. Characteristics of accessory mental foramina observed on Limited Cone Beam Computed Tomography Images. J Endo 2008 ; 34 (12) :1141-5
23- COHENCA N, SIMON JH, ROGES R, MORAG Y, MALFAZ JM. Clinical indications for digital imaging in dento-alveolar trauma. Part 1: traumatic injuries. Dental Traumatology 2007; 23: 95-104.
24- ILGÜY D, ILGÜY M, FISEKCIOGLU E. BAYIRLI G. Detection of jaw and root fractures using cone beam computed tomography: a case report. Dento-maxillo-facial radiology 2009; 38 (3): 169-173.
25- KHAYAT B, MICHONNEAU JC. Le cone beam en endodontie. Real Clin 2008, 19(2): 167-76
26- PATEL S, DAWOOD A, PITT FORD T, WHAITES E. The potential applications of cone beam computed tomography in the management of endodontic problems. Int. Endo J. 2007: 818-30.
27- ORSTAVIK D, KEREKES K, ERIKSEN M. The Periapical Index: a scoring system for radiographic assessment of apical periodontis. Endod Dent Traumatol 1986; 2: 20




