Place du Laser Diode en pratique chirurgicale au cabinet dentaire
 Efficacité des lasers diode dans les domaines de la cicatrisation muqueuse et osseuse (effets thermiques et biostimulants) ainsi que dans la décontamination bactérienne grâce à ses effets photochimiques bactéricides
Efficacité des lasers diode dans les domaines de la cicatrisation muqueuse et osseuse (effets thermiques et biostimulants) ainsi que dans la décontamination bactérienne grâce à ses effets photochimiques bactéricides
L’utilisation du Laser diode (laser pénétrant de longueur d’onde 980nm) s’est aujourd’hui largement démocratisée dans les cabinets de Chirurgie-Dentaire.
Son efficacité n’est plus à démontrer, tant dans les domaines de la cicatrisation muqueuse et osseuse (effets thermiques et biostimulants) que dans la décontamination bactérienne grâce à ses effets photochimiques bactéricides décrits par G. Rey en 2000 et 2001
Cet article se propose de positionner le laser diode dans les différents protocoles chirurgicaux utilisés couramment en cabinet en parodontologie et implantologie et de préciser ses réglages.
Principales actions du laser sur les tissus parodontaux
Les effets physico-chimiques du laser diode couramment décrits (photochimique, photo-biostimulation mais aussi thermique) sont utilisés lors des différentes séquences de soins chirurgicaux.(1)
Nous avons choisi de décrire de façon volontairement simplifiée 7 situations cliniques courantes d’un cabinet de parodonto-implantologie
- Traitement parodontal
- Avulsion dentaire et régénération alvéolaire
- Techniques de régénérations osseuses guidées (ROG)
- Implantologie simple
- Implantologie complexe (avulsion et implantation immédiate)
- Traitement de la péri-implantite
- Chirurgie muco-gingivale (greffe épithélio-conjonctive)
Traitement parodontal
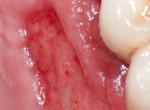
Rappel du principe de fonctionnement laser diode : l’action du rayonnement laser pénétrant sous eau oxygénée (H2O2) crée un excès d’énergie cellulaire qui sera transmis au dioxygène, nous aurons une transformation de l’oxygène fondamental en oxygène singulet; l’oxygène singulet deviendra oxygène triplet pour reprendre sa conformation d’oxygène fondamental. L’effet bactéricide puissant de l’oxygène singulet et triplet permet une décontamination immédiate et en profondeur des tissus, c’est la photothérapie dynamique PDT (Rey 2000,2001) utilisée avec succès depuis plus de 20 ans(2) (3) (4) (6)
Protocole classique utilisé dans le traitement de la parodontite :
- Débridement gingival périphérique jusqu’au contact osseux et lissage du cément sous povidone iodée grâce à des inserts montés sur Airflow Master® (EMS)
- Changement d’irrigant : eau décontaminée
- Aéropolissage perpendiculaire aux surfaces dentaires (Airflow)
- Rinçage
- Oxygénation des tissus durs et mous au niveau des poches parodontales pendant environ 3 min avec du peroxyde d'hydrogène à 3% (eau oxygénée à 10 vol.)
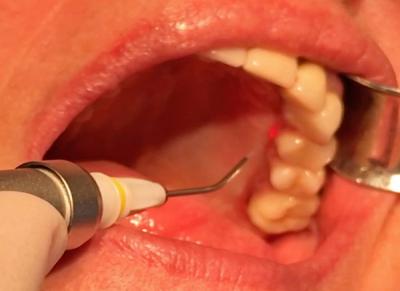
Fig. 1 -Manipulation en continu de la fibre de 400µm lors de la PDT
- Mise en œuvre de la PDT sans colorant par rayonnement laser diode, 6 min par hémi-arcade ; l’action se fait en continu sur chaque site grâce à une fibre de 400 microns, (puissance 2,5W, fréquence de 6000 Hz, Ton 50 µs, Toff 117µs et pauses de récupération thermique fréquentes). Il faut compter une action de 1 min par molaire.
- Photo-biostimulation pour accélérer la réponse et la cicatrisation tissulaire (6) (7) (8) avec production de collagénases de type 1 et d'ATP grâce à une lentille défocalisante de 1 cm² utilisée en balayage pendant 30 sec, puissance 3W, 3 min au total avec des temps de repos thermiques de 30 secondes.
NB : le traitement étiologique et la motivation à l’hygiène, bases de tout traitement parodontal, ont été réalisées en amont et sont bien sûr indispensables.
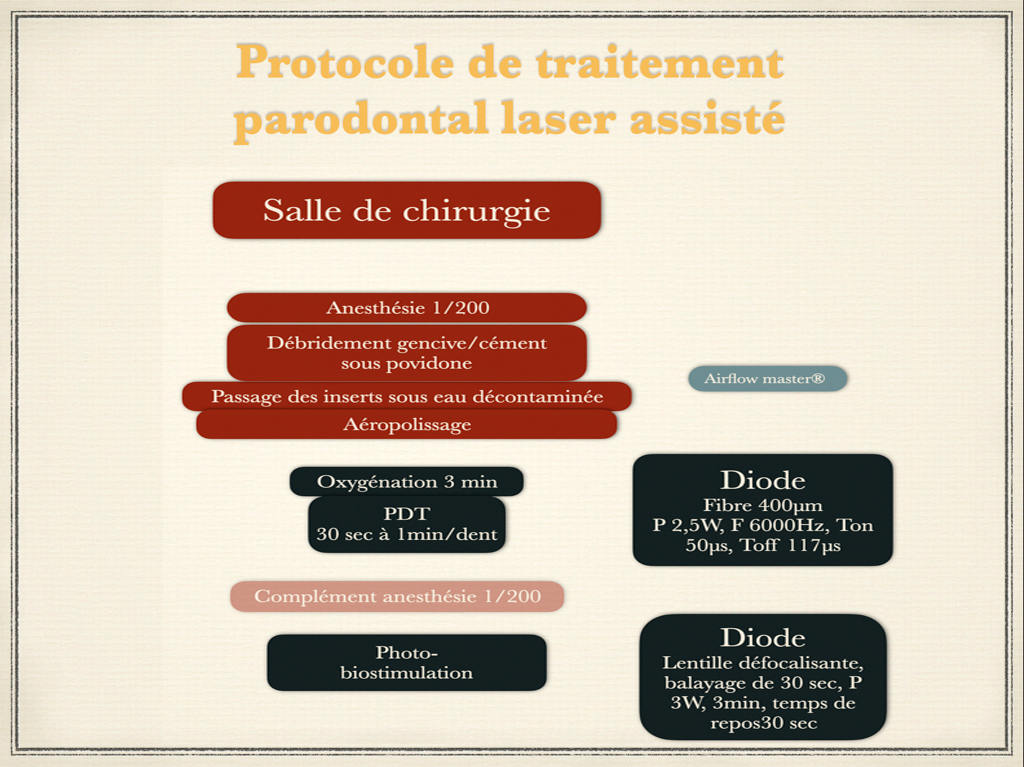
Fig. 2-Protocole de traitement parodontal laser assisté
Avulsion dentaire simple et régénération alvéolaire
Le bénéfice de l’utilisation du laser diode lors d’une avulsion dentaire est largement démontré et documenté, grâce aux effets thermiques et photo-biostimulants, mais aussi photochimiques (9) (10) (11) (12)
Protocole utilisé lors d’une avulsion dentaire classique sans perte de paroi osseuse :
- Avulsion la plus douce possible (utilisation de syndesmotomes et d’inserts de Piezosurgery®)
- Curetage soigneux de l’alvéole pour éliminer tout le tissu de granulation présent (l’utilisation du laser diode n’épargne pas l’application d’un protocole chirurgical classique rigoureux)
NB : l’utilisation du Er Yag peut être ici d’une grande utilité pour la pulvérisation des tissus de granulation
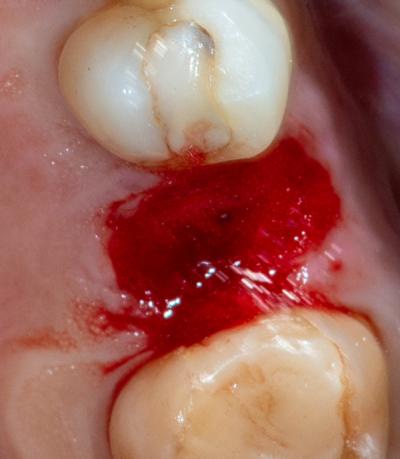
Fig. 3 - Coagulation, aspect « gelée de groseille » du caillot
- Application d’une fibre laser 400microns sous eau oxygénée(H2O2) selon le protocole décrit plus haut (PDT) en baissant la fréquence à 3000 Hz
- Hémostase avec une fibre de 400µm (puissance 3W, fréquence 100Hz, Ton et Toff 5ms) pendant des périodes de 5 sec avec temps de repos thermiques de 15 sec pour obtenir un caillot stable ainsi qu’une suture biologique
- Photo-biostimulation grâce à une lentille défocalisante de 1 cm² utilisée en balayage pendant 30 sec, puissance 3W, 3 min au total avec des temps de repos thermiques de 30 secondes, qui permettra de plus un effet antalgique post-opératoire (13)
Il en résulte un caillot qui va servir de matrice pour le processus de néoformation osseuse, la densité osseuse obtenue sera supérieure à une cicatrisation simple, le risque d’alvéolite sera écarté.
Techniques de régénération osseuse guidées après avulsion complexe
Les techniques de régénérations osseuses guidées (ROG) sont devenues aujourd'hui courantes, les conditions de mise en œuvre étant simplifiées et validées depuis plusieurs années grâce à l’utilisation de substituts osseux tel que le Bio-oss (14) (hydroxyapatite d’origine bovine associée à des facteurs de croissance et du fibrinogène), du moins pour les reconstitutions osseuses simples (défauts horizontaux)
Protocole proposé pour une ROG horizontale après avulsion suite à un accident infectieux (par exemple perte d’une paroi osseuse vestibulaire due à une fracture radiculaire) avec l’utilisation de l’association Bio-oss /PRF/fibrinogène (L-PRF Block) (15)
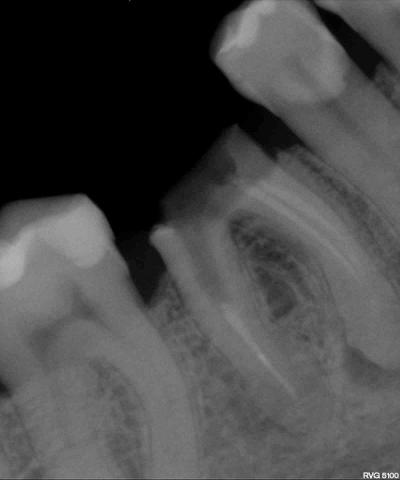
Fig. 4-Radio d’une dent condamnée, lésion d’origine endodontique et perte osseuse vestibulaire (suppuration au sondage 9mm)
- Préparation du site par perforation osseuse pour faciliter l’afflux sanguin (utilisation de fraise boule, forêt ou laser de surface type Er:Yag)
- Prélèvement sanguin et préparation du PRF + fibrinogène
- Préparation du biomatériau (technique du L-PRF Block avec mélange PRF/fibrinogène/Bio-Oss)
- Décontamination du site receveur grâce au laser diode par PDT, fibre de 400 (puissance 3W, fréquence de 10000 Hz, Ton 30 µs, Toff 70µs) avec une puissance moyenne de 0,9W
- Mise en place de la xénogreffe et positionnement de la membrane de collagène grâce à des mini-pins pour une stabilité optimale
- Recouvrement par des membranes de PRF
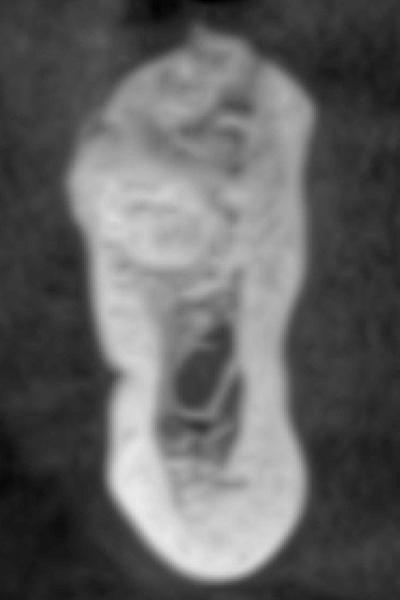
Fig. 5 - CBCT 9 mois après la ROG au niveau de la racine mésiale
- La fermeture des berges gingivales sans tension pourra être obtenue sans forcément disséquer et libérer les tissus mous, l’application du protocole laser PDT permettant en quelques séances de conserver la position de la gencive kératinisée. Cela supprimera des séances supplémentaires de gestion des tissus mous à posteriori. Une adaptation parfaite d’une prothèse amovible provisoire est indispensable.
- Photo biostimulation grâce à une lentille défocalisante de 1 cm² utilisée en balayage pendant 30 sec, Puissance 3W, 3 min au total avec des temps de repos thermiques de 30 secondes.
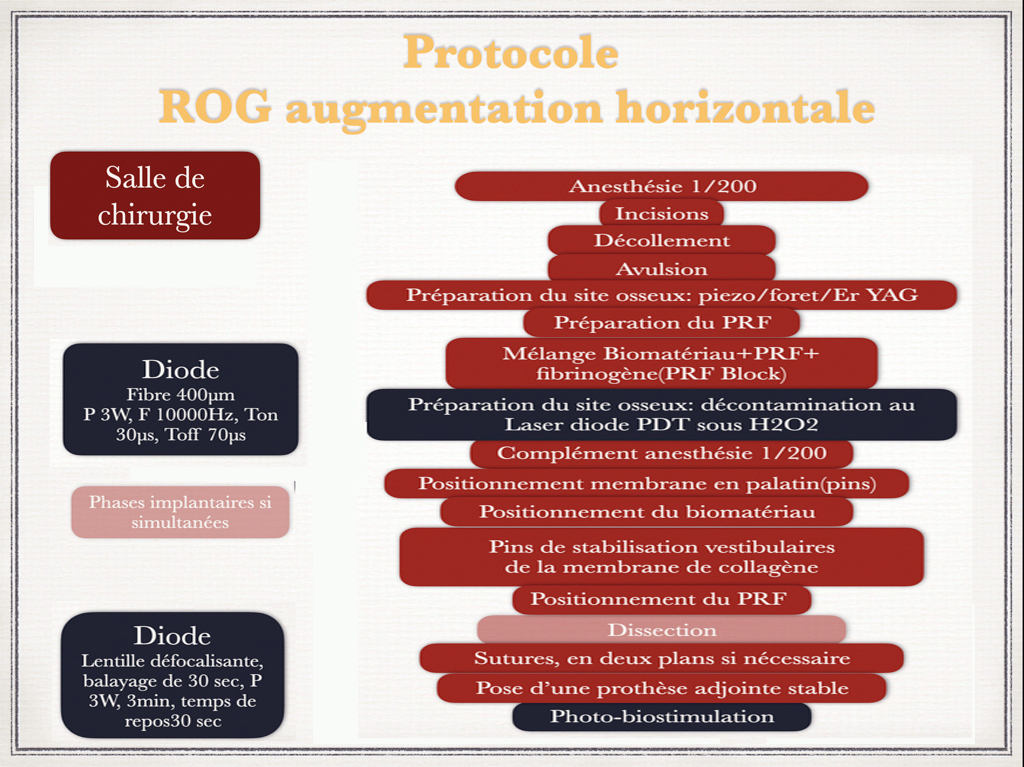
Fig. 6 – Le protocole de ROG simplifié
Implantologie simple
Le rôle du laser diode réside dans la décontamination du site de forage, la vasodilatation et la photo biostimulation
Nous décrirons l’utilisation du laser diode pour la pose d’un implant unitaire à connectique interne grâce à un protocole de forage classique
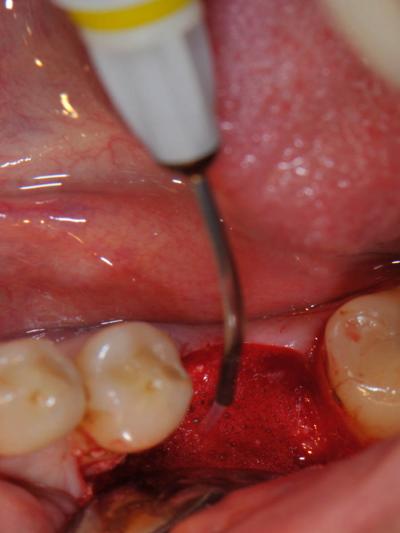
Fig. 7-PDT avant pose d’un implant
- Séquences de forage guidées (guide pour foret pilote uniquement)
- Décontamination du site de forage implantaire par PDT
- Vasodilatation en mode pulse pour faciliter le saignement et l’ostéointégration
- Pose de l’implant
- Photo-biostimulation
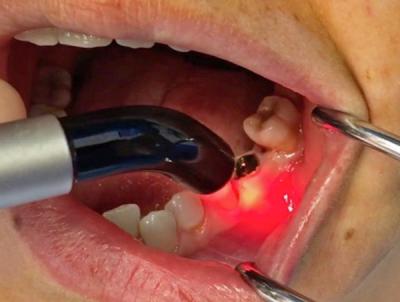
Fig. 8-Biostimulation après pose d’un implant

Fig. 9- Le Protocole simplifié pour l’implantologie
Avulsion et implantation immédiate
L’avulsion et la pose d’un implant (extraction et implantation immédiate EII) en une seule séance est aujourd'hui validée scientifiquement. (16)
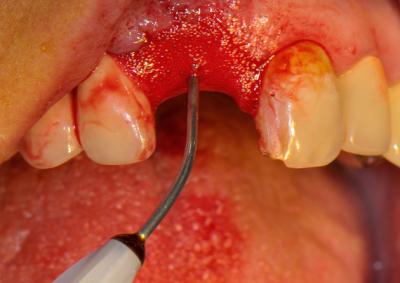
Fig. 10 – Décontamination laser assistée du site d’extraction
Cette technique a permis de réduire le nombre de séances permettant d’aboutir à la pose d’une prothèse implanto-portée fonctionnelle. Comme dans le cas d’une ROG après avulsion, l’utilisation du laser diode dans le protocole d’EII permet d’assurer une décontamination du site alvéolaire par PDT (effet photochimique) avant la pose d’implant et de biomatériaux, les dents étant extraites le plus souvent pour raison infectieuse.
Les effets thermiques et de bio stimulation sont aussi utilisés.
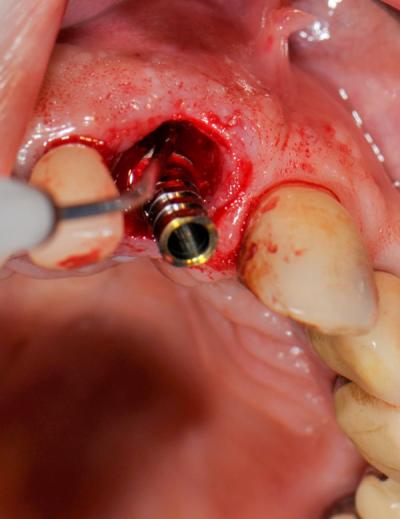
Fig.11 – Vasodilatation avant insertion de xénogreffe + greffon conjonctif
Le protocole est sensiblement le même que pour celui de la ROG et de l’implantologie simple
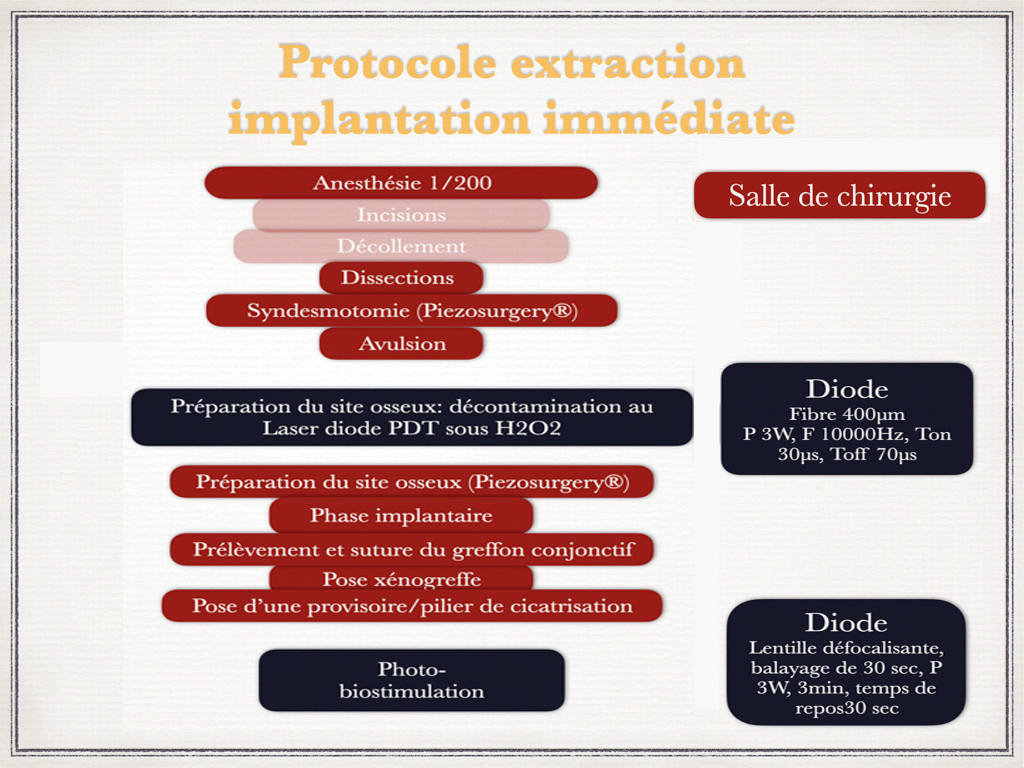
Fig. 12 – Protocole simplifié en cas d’implantologie post-extractionnelle
Traitement de la mucosite et de la péri-implantite
Une revue systématique (17) permet d’affirmer qu’à 5 ans, 42% des patients présentent une péri-implantite et 79% une mucosite.
Le traitement de l’inflammation péri-implantaire s’inscrit dans une démarche globale d’assainissement parodontal et de rééquilibration de la flore buccale du patient (traitement étiologique) . De plus les facteurs locaux implantaires doivent être méticuleusement évalués pour obtenir des résultats optimums dans nos thérapeutiques (hauteur de gencive kératinisée, épaisseur osseuse vestibulaire) L’utilisation de prothèses transvissées démontables est idéale.
Le laser diode permet d’augmenter notre efficacité dans le traitement des péri-implantites (18)
Protocole proposée pour traitement des péri-implantites (diagnostic=saignement au sondage+perte osseuse aux rayons X) avec des défauts à une ou deux parois (d’après Giovannoli et Renvert, 2012) par chirurgie résectrice
NB : le traitement non chirurgical a déjà été effectué
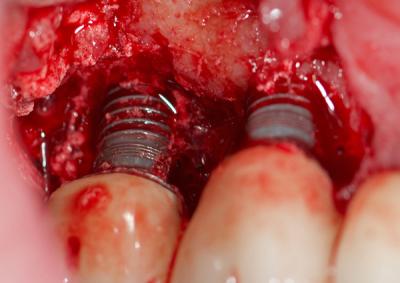
Fig.13 – Accès aux spires implantaires pour élimination des tissus de granulation
- Accès aux surfaces implantaires : incision intrasulculaire et décollement d'un lambeau de pleine épaisseur en vestibulaire et en lingual/palatin s’étendant mésialement et distalement aux papilles des éléments adjacents à la lésion péri-implantaire à traiter
- Débridement de la surface de l’implant en utilisant la Airflow Master® sous irrigation de povidone iodée (Betadine) diluée à 1/5 et curetage du tissu de granulation à l’aide de curettes et pince gouge.
- NB : curetage du tissu de granulation possible au laser Er:YAG.
- Aéropolissage de la surface implantaire sous glycine en poudre.
- Brossage de l’état de surface implantaire (brosses Ti)
- Rinçage
- Modification du relief osseux si nécessaire
- Irrigation des défauts osseux péri-implantaires avec la solution de peroxyde d'hydrogène stabilisé
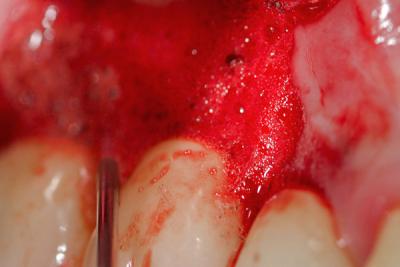
Fig.14 – Décontamination par laser Diode sous Peroxyde d’Hydrogène (PDT sans colorant)
- Traitement laser diode 980 nm par PDT avec une fibre de 400 µm (puissance moyenne 0,5 watts, Ton : 20 µs, Toff: 80 µs, fréquence: 10KHz) appliqué pendant 60 secondes sur la paroi vestibulaire et 60 secondes sur la paroi palatine/linguale en alternance pendant 3 min avec un mouvement oscillant continu qui va de distal à mésial et vice-versa (bien respecter les temps de repose thermique).
NB : Le positionnement de membranes de PRF peut permettre d’accélérer la cicatrisation du site opératoire (EAO, 2018)
- Fermeture du lambeau en deux plans par suture avec monofilament 5/0
- Biostimulation avec la lentille défocalisante coudée 2W, 1000 Hz, Ton et Toff 5µs (150J
- Grâce à une lentille défocalisante de 1 cm² utilisée en balayage pendant 30 sec, puissance 3W, 3 min au total avec des temps de repos thermiques de 30 secondes
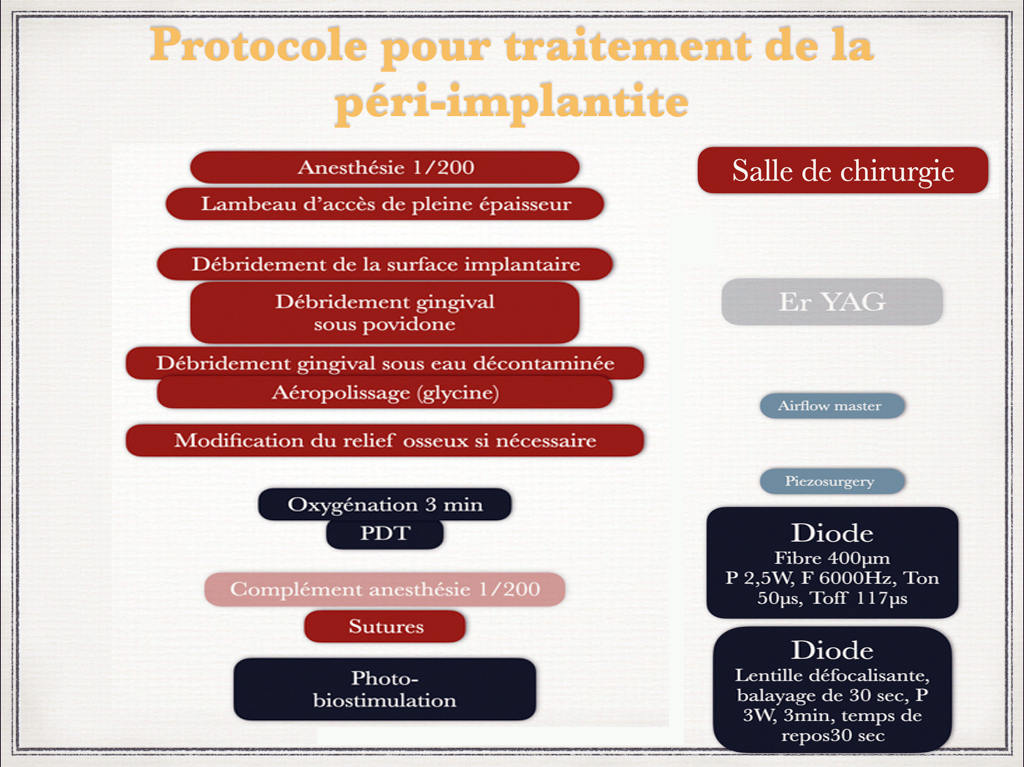
Fig.15 – Le protocole simplifié de traitement des péri-implantites
Chirurgie muco-gingivale
L’utilisation du laser diode est intéressante dans grâce à ses effets thermiques de coagulation (site donneur) et bio stimulant (site receveur)
Protocole proposé dans le cas d’un prélèvement palatin épithélio-conjonctif pour augmentation d’épaisseur de gencive kératinisée :
- Préparation du site receveur
- Prélèvement palatin
- Effet thermique de coagulation avec une fibre de 400µm activée (puissance 2W, fréquence 100 Hz, Ton/Toff 5ms)
- Pose d’une plaque palatine de protection
- Suture du greffon sur le site receveur
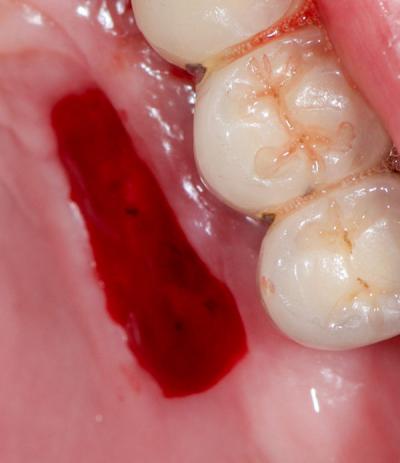
Fig.16 – Effet thermique : Coagulation
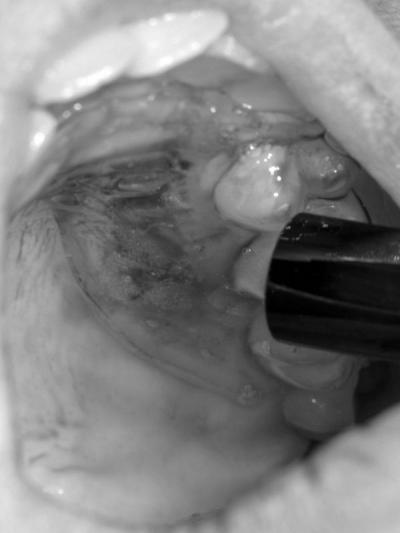
Fig.17 – Biostimulation au laser Diode avec la protection en place
Bio stimulation des sites donneur et receveur
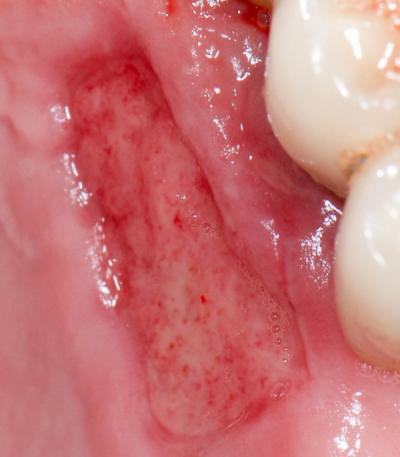
Fig.18 – Cicatrisation à 10 jours

Fig. 19
Conclusion
L’utilisation du laser diode est aujourd'hui indispensable dans notre activité chirurgicale quotidienne, avec de nombreux bénéfices obtenus tant du côté du patient que de celui du praticien. Ces quelques exemples permettent une vue d’ensemble simplifiée qu’il est nécessaire de compléter par une formation universitaire complète.
Bibliographie
Rey G. Missika P. 2010
Caccianiga G., Rey G., 2007
Annaji S, 2016
Roncati M, 2017
Dalvi SA, 2019
Hzeidari M, 2018
Pinar A, 2013
Pereira AN, 2002
Rosero KAV 2020
Hamad SA, 2016
Khalil NM, 2019
Choung HW, 2019
Echelard S, 2013
Aghaloo, 2007
Cortellini S. 2018
Lee J, 2018
Zitzmann 2008
Caccianiga G, 2016




