Greffe Osseuse Autogène d’Apposition
LS 63
Auteur :
HENRI TORDJMAN
Docteur en Chirurgie Dentaire
D.U de Chirurgie Buccale et d’Implantologie
D.U de Chirurgie Pré et Péri Implantaire
Exercice Exclusif - Meulan (78500) – France
tordjman.h@wanadoo.fr
Greffe Osseuse Autogène d’Apposition
Augmentation de crête alvéolaire par greffe osseuse autogène d’apposition en onlay d’origine ramique. Reconstruction horizontale et verticale.
Résumé
L’utilisation des greffes osseuses autologues avec implants dentaires fut décrite à l’origine par Branemark et Coll en 1975, aujourd’hui c’est une procédure orale parfaitement acceptée.
La mise en place d’un implant endo-osseux nécessite un volume osseux suffisant pour son recouvrement complet.
La résorption osseuse après la perte dentaire est souvent dramatique et irréversible. Elle peut être verticale, horizontale ou combinée, laissant une édentation sans os et ainsi difficile à implanter.
La réparation des défauts alvéolaires localisés pourra être réalisée par des greffes osseuses d’origine ramique ou symphysaire qui nous offrent plusieurs avantages : un accès chirurgical conventionnel, une proximité des sites donneurs et receveurs réduisant les temps d’intervention et d’anesthésie et c’est idéal pour les patients en consultations externes.
Comme il n’y a pas de cicatrices cutanées, les patients ont moins peur que pour un site donneur extra-oral.
Les greffes osseuses d’origine ramique donnent moins de complications postopératoires comparées à celles d’origine symphysaire. La fermeture des tissus mous et l’absence d’infection sont les conditions obligatoires pour le succès des greffes osseuses.
Mots-clés : Greffe Osseuse Autogène – Site donneur – Site Receveur – Ostéosynthèse – Implantation
Correspondance : Dr Henri Tordjman
10 Rue Gambetta – 78250 Meulan – France
Tél : 00 331 34 74 66 55
E-mail : tordjman.h@wanadoo.fr

Introduction
L’objectif du traitement implantaire est de préserver la santé de nos patients, d’obtenir des implants durables au moyen de l’ostéointégration et de restaurer la fonction et l’esthétique au moyen de prothèses supra-implantaires.
Le succès d’une réhabilitation implanto-prothétique, est conditionné par le positionnement optimal de l’implant en terme de situation, d’axe et d’émergence.
Une des conditions nécessaire est le volume et la qualité osseuse du site implantaire.
Malheureusement, nous l’avons tous constaté dans notre exercice quotidien, nous sommes de plus en plus confrontés à des situations de résorption de l’os alvéolaire (pour des raisons diverses) accompagnant la perte de l’organe dentaire. Le volume osseux résiduel ne permet pas de poser l’indication implantaire soit par manque d’épaisseur soit par absence de hauteur.
La reconstruction d’un volume osseux crestal suffisant pourra être réalisée par une greffe osseuse autogène d’apposition en onlay afin de permettre la mise en place d’implants endo-osseux et de répondre aux impératifs esthétiques, phonétiques et fonctionnels (MISCH 2000, RAGHOEBAR 2001).
Nous disposons pour ces greffes des sites donneurs intra-oraux (le maxillaire et la mandibule) et extra-oraux (le pariétal, l’os iliaque).
Le maxillaire et la mandibule sont des sites donneurs à proximité des sites receveurs et présentent la possibilité de prélever sous anesthésie locale ce qui rassure le patient (ANTOUN 2000, JOSHI 2004).
Le choix du site de prélèvement se fait en considérant le volume, la forme et la localisation sur l’arcade du déficit osseux.
Le volume osseux disponible au niveau du site donneur pressenti, et la capacité du greffon à résister aux phénomènes de résorption vont guider le praticien dans sa décision thérapeutique.
L’objectif de cette publication est de mettre à disposition du thérapeute un protocole de greffe osseuse autogène reproductible afin de réparer un déficit osseux de faible étendue et permettre une réhabilitation par une prothèse fixe implantoportée.
Présentation du cas
La présente description relate l’aménagement osseux pré-implantaire par greffe osseuse autogène d’apposition en onlay d’origine ramique.
Anamnèse – désir du patient – diagnostic
Le patient âgé de 52 ans, non fumeur et sans antécédent médical particulier, consulte suite à des abcès récidivants et une mobilité importante de la première prémolaire maxillaire gauche.
L’examen clinique et radiologique (Fig.1-2) 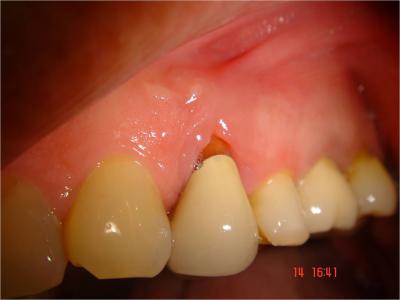
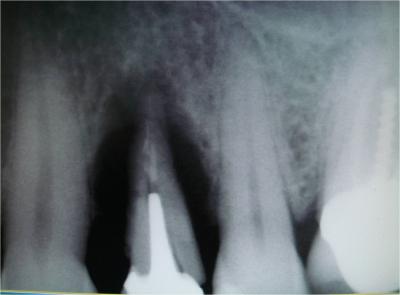 confirme une destruction totale jusqu’à l’apex des tissus parodontaux et une mobilité de la 24 ne laissant aucun doute sur l’indication d’extraction.
confirme une destruction totale jusqu’à l’apex des tissus parodontaux et une mobilité de la 24 ne laissant aucun doute sur l’indication d’extraction.
Le désir du patient à ce stade est le résultat esthétique final (le patient faisant partie du corps médical, le sourire étant capital à sa profession).
Un examen tomodensitométrique est réalisé et interprété (fig.3).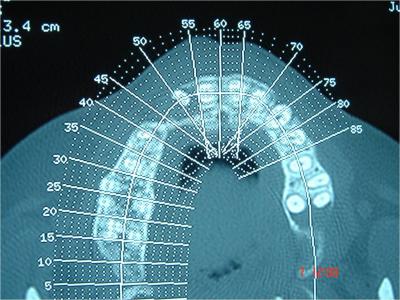
Le patient est informé du plan de traitement, des avantages et des inconvénients du choix thérapeutique, des risques liés à l’intervention et son consentement est obtenu.
Déroulement du traitement
Le plan de traitement a été réalisé en quatre étapes.
1er étape : (Fig.4-5-6)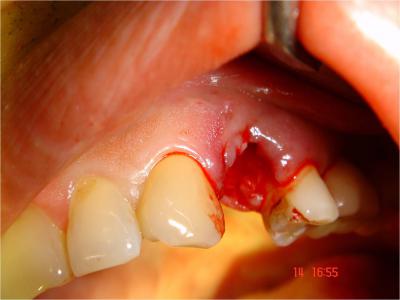
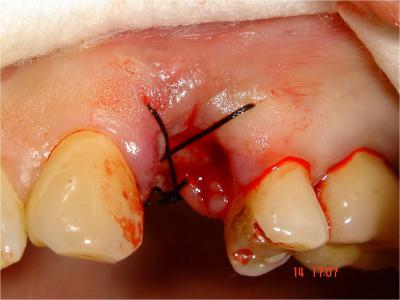
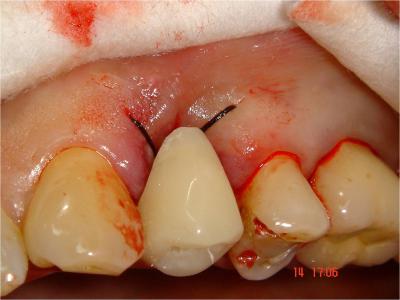
L’extraction de la 24 est réalisée, ainsi que le curetage minutieux de l’alvéole, les sutures, la mise en place et l’équilibration de la prothèse amovible transitoire.
2ème étape :
A 2 mois, l’augmentation de la crête alvéolaire, au niveau de la 24, par greffe osseuse autogène d’apposition en onlay d’origine ramique et programmée.
La prémédication est de type habituel à nos chirurgies osseuses sur des patients en bonne santé :amoxicilline :1gramme matin et soir pendant 10 jours ; corticoïde:1mg/kg pendant 4 jours; le traitement médicamenteux est commencé 3 jours avant l’intervention.
L’intervention chirurgicale est effectuée en conditions stériles dans la salle d’opération intégrée au cabinet.
La greffe osseuse autogène obéit à un protocole rigoureux.
Le dentascan réalisé, détermine le déficit osseux au niveau de la 24, le volume osseux disponible au niveau du site de prélèvement (zone rétro-molaire inférieure droite) et visualise l’obstacle anatomique à préserver (trajet du canal dentaire inférieur) (Fig.7)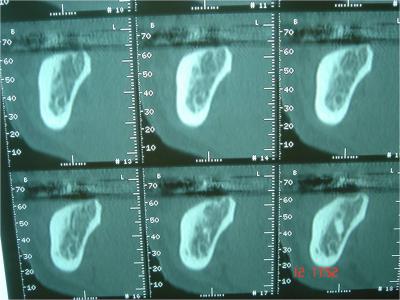 .
.
1/ Anesthésie : L’intervention débute par des injections d’anesthésique (Alphacaïne SP,Dentsply) en juxta-périostée en vestibulaire et un palatin de la 24 (Fig.8)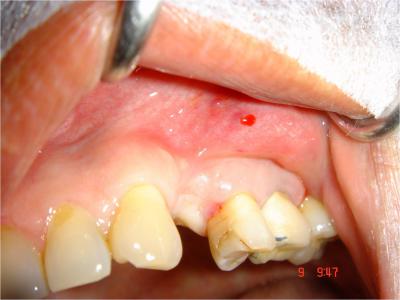 .
.
2/ La voie d’abord choisie dans ce cas, se fait à l’aide d’une lame 15C, dans la muqueuse jugale et alvéolaire selon la technique d’Edlan-Mejchar (Fig.9).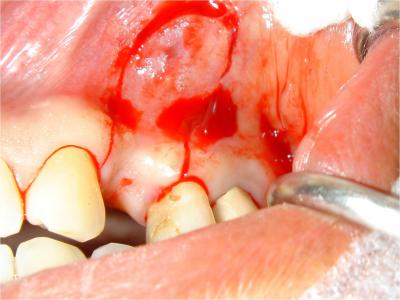
Le lambeau est d’abord en demi-épaisseur jusqu’à la ligne mucco-gingivale et ensuite, de pleine épaisseur et ce, afin d’assurer un recouvrement total du greffon et une vascularisation maximale. La zone à greffer est alors exposée et le déficit osseux évalué (Fig.10)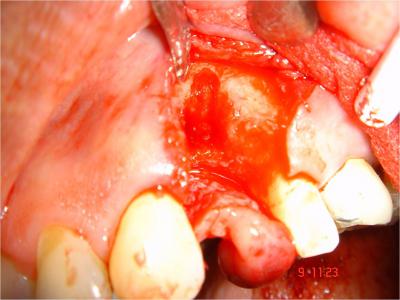 .
.
3/ Préparation du site receveur
Le site receveur est préparé et doit être exempt de tout débris muqueux ou conjonctif.
4/Le prélèvement osseux
L’accès au site donneur dans la zone rétro-molaire (Fig.11) 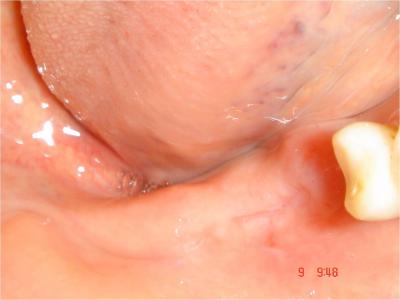 se fait après anesthésie locale, par une incision crestale associée à une incision mésiale de décharge, et un lambeau de pleine épaisseur permet l’exposition directe et large du site de prélèvement (Fig.12)
se fait après anesthésie locale, par une incision crestale associée à une incision mésiale de décharge, et un lambeau de pleine épaisseur permet l’exposition directe et large du site de prélèvement (Fig.12)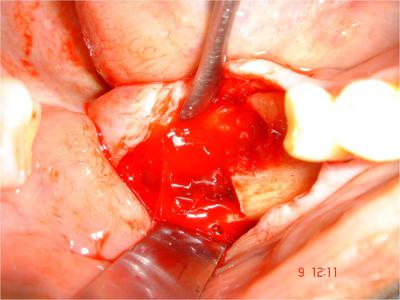 .
.
Les dimensions du greffon sont déterminées et les ostéotomies sont faites à l’aide de disque diamanté de 3.25mm de rayon, montée sur pièce à main sous irrigation abondante (trousse Frios Micro Saw Dentspy Friadent).
L’ostéotomie crestale est suivie d’une ostéotomie mésiale et distale ; l’ostéotomie basale termine la taille du greffon.
Le disque est associé à un carter de protection qui permet des ostéotomies en toute sécurité et de préserver les structures anatomiques jugales (Fig.13) .
.
Le prélèvement du bloc cortico-spongieux (Fig.14) 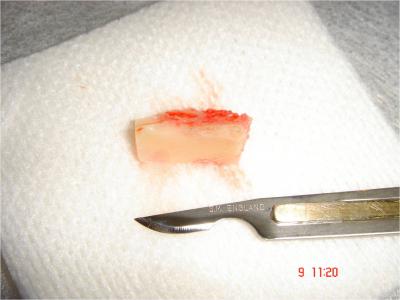 se fait par clivage à l’ostéotome droit ou courbe veillant à rester au contact de la corticale.
se fait par clivage à l’ostéotome droit ou courbe veillant à rester au contact de la corticale.
5/ La fermeture du site de prélèvement
Se fait de façon hermétique après contrôle de l’hémostase à l’aide de sutures résorbables (Vicryl 4.0).
6/ Mise en place du greffon
Le greffon laissé dans une cupule de métronidazole (Flagyl 0.5) est récupéré et ajusté parfaitement au site receveur ; à ce stade, l’alignement du bord crestal du greffon est capital.
L’immobilisation stricte du greffon est obtenue à l’aide d’une vis d’ostéosynthèse (1.2mm de diamètre et de 12 mm de longueur, Stoma).Les bords vifs sont émoussés à l’aide d’une fraise boule diamanté (réf : 801035, Komet) pour éviter toute déchirure du lambeau lors de la fermeture (Fig.15)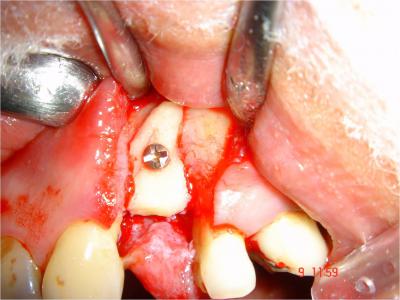 .
.
7/ La fermeture du site greffé
Se fait après vérification de l’hémostase (TULASNE 2005) et repositionnement du lambeau sans tension à l’aide de sutures nylon (Ethicon 4.0) (Fig.16)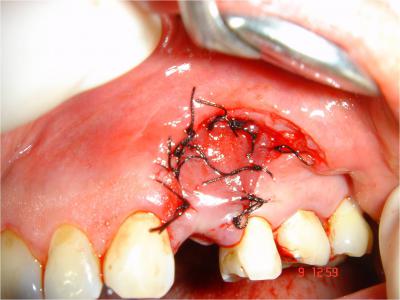 .
.
Les suites opératoires sont minimes, léger œdème et tuméfaction régressant en 8 jours.
8/ Suivi du patient
Le patient est revu à 10 jours pour contrôle et ablation des fils.
3ème étape :
A quatre mois, la cicatrisation des tissus mous recouvrant la greffe est excellente (Fig.17) 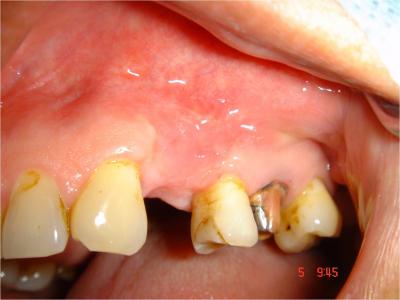 et un contrôle radiologique rétroalvéolaire (Fig.18) nous rassure sur la qualité du greffon.
et un contrôle radiologique rétroalvéolaire (Fig.18) nous rassure sur la qualité du greffon.
Après anesthésie locale et une incision crestale, un lambeau de pleine épaisseur met en évidence la vis d’ostéosynthèse et la parfaite intégration du greffon (Fig. 19-20)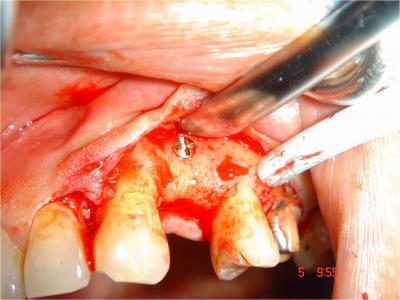
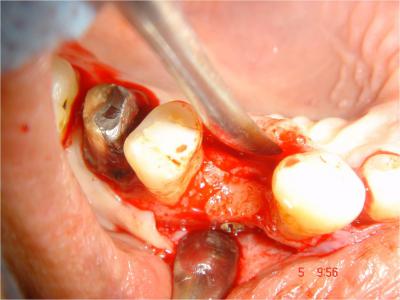 .
.
La qualité et la configuration obtenues du site implantaire, devient alors favorable après retrait de la vis d’ostéosynthèse (Fig.21), 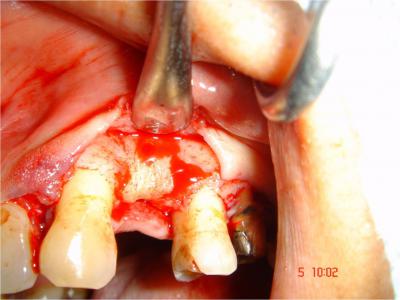 à un positionnement optimal de l’implant Xive S plus (Dentsply Friadent) de longueur 13mm et de diamètre 3.8mm, en terme de situation, d’axe et d’émergence (Fig.22);
à un positionnement optimal de l’implant Xive S plus (Dentsply Friadent) de longueur 13mm et de diamètre 3.8mm, en terme de situation, d’axe et d’émergence (Fig.22); 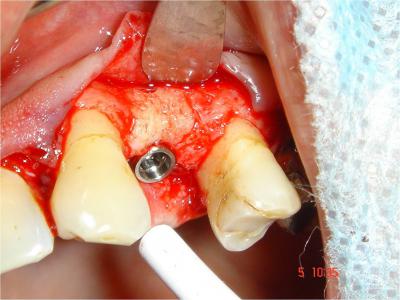 ceci est confirmé par un contrôle radiologique (Fig.23)
ceci est confirmé par un contrôle radiologique (Fig.23)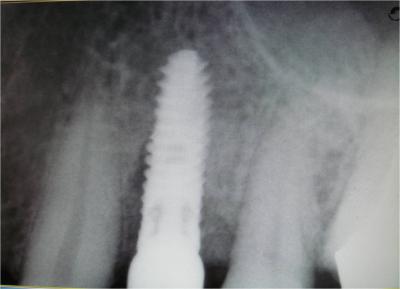 .
.
L’implant a été posé en un temps chirurgical avec une excellente stabilité primaire (Fig.24)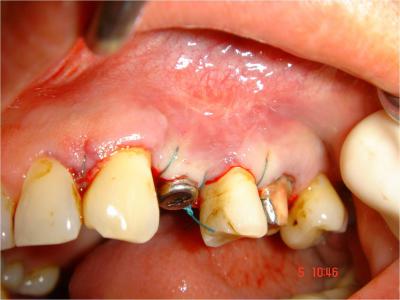 .
.
4ème étape :
A deux mois, la mise en charge se fait après cicatrisation des tissus mous et confection d’une couronne céramo-métallique répondant à tous les critères fonctionnels et esthétiques (Fig.25)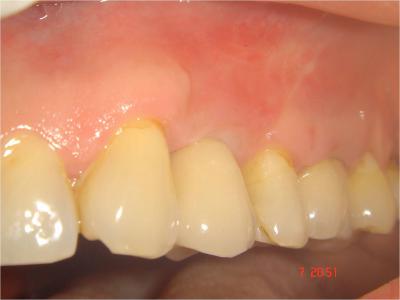 .
.
La parfaite intégration de la prothèse implanto-portée, le respect de l’impératif esthétique avec alignement des collets ont donné entière satisfaction au patient (Fig.26)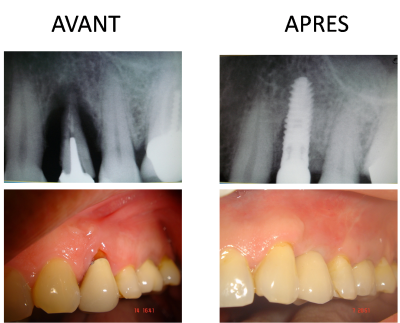 .
.
Discussion :
Les prélèvements osseux intra-buccaux possèdent de nombreux avantages histologiques, embryologiques et chirurgicaux. Ils présentent une bonne intégration aux sites receveurs et une faible résorption (ANTOUN 2000, CORDORA 2002, MISCH 1997).
L’indic ation de cette technique de prélèvement dépendra de la quantité d’os nécessaire mais aussi de la quantité d’os disponible (CAPELLI 2003).
Le choix du site de prélèvement sera dicté par l’accès clinique et la quantité d’os disponible (MISCH 1997).
Les risques encourus lors du prélèvement ramique sont faibles si les principales structures anatomiques sont respectées (nerf alvéolaire inférieur, le nerf lingual, le nerf buccal, les racines des molaires mandibulaires et l’artère faciale,TULASNE 2005).
L’accès relativement facile au site de prélèvement réalisé sous anesthésie locale, la reproductibilité du geste technique, la prédictibilité du résultat, rendent ce type de prélèvement très facilement accepté par nos patients.
En dehors de la zone rétro-molaire, la région antérieure de la mandibule (ou symphyse) est un site de prélèvement présentant une relation risque-bénéfice favorable.
Le prélèvement symphysaire est cependant limité par les foramens mentonniers, le rebord basilaire et les apex dentaires.
Les risques encourus sont principalement des dysesthésies mentonnières facilement évitées par une dissection soigneuse du muscle mentonnier et la protection des pédicules vasculo-nerveux mentonniers et incisivo-canins (CORDARO 2002).L’accès au site de prélèvement est facile et réalisable sous anesthésie locale.
La greffe osseuse d’origine symphysaire est une technique reproductible et prédictible (CRANIN 2001).
Quelque soit le site de prélèvement intra-buccal, la greffe osseuse autogène reste le procédé de choix, le « gold standard » en matière de reconstruction osseuse.
Elle présente les meilleures qualités immunologiques, histologiques et physiologiques.
En effet, l’os autogène possède des propriétés mécaniques par la corticale et des propriétés ostéogéniques par l’os médullaire qu’aucune allogreffe ou xénogreffe, ni aucun matériau alloplastique ne saurait atteindre.
En règle générale, pour les déficits alvéolaires horizontaux, verticaux ou combinés, de faible étendue, de une à quatre dents, un prélèvement intra-buccal est choisi au niveau de la région antérieure ou postérieure de la mandibule. Les prélèvements ramique et symphysaire peuvent être réalisés de façon combinée si l’indication est posée.
Pour les défauts de grande étendue, le choix se circonscrit entre l’os crânien (le pariétal) et l’os iliaque. La préférence est donnée d’emblée au prélèvement pariétal dont la résorption est minime (TULASNE 2005).
Conclusion
L’aménagement osseux pré-implantaire par greffe osseuse autogène est devenu incontournable dans l’exercice de l’implantologie et doit faire partie intégrante de notre plan de traitement. L’augmentation de crête alvéolaire améliore habituellement le rapport couronne-implant.La qualité de l’os obtenue offre une meilleure stabilité à l’implant et permet de résister aux forces occlusales.
La voie d’abord chirurgicale selon la technique d’Edlan Mejchar favorisant la vascularisation et le recouvrement total de greffon est une approche intéressante pas assez exploitée dans ce domaine.
La méthode de traitement décrite pour la reconstruction de déficit osseux est prédictible et reproductible par tous les thérapeutes avertis.
Bibliographie
1. Antoun H, Abillama F, Daher F
Site de prélèvements osseux et reconstructions alvéolaires pré-implantaires
Implant, 2000, 66(4): 257-368
2. Capelli M
Autogenous bone graft from the mandibular ramus: a technique for bone augmentation.
Int J Periodontics Restorative Dent.2003; 23(3): 277-85
3. Cordaro L, Sarzi D, Cordaro M
Clinical results of alveolar ridge augmentation with mandibular block bone grafts in partially edentulous patients prior to implant placement
Clin oral Impl Res, 2002, 13: 103-111
4. Cranin AN, Katzap M, Demirdjan E, Ley J
Autogenous bone ridge augmentation using the mandibular symphisis as a donor
J Oral Impl, 2001, 27 (1): 43-47
5. Joshi A
An investigation of post-operative morbidity following chin graft surgery
Br Dent J, 2004, 196: 215-218
6. Misch CM
Comparison of intraoral donor sites for onlay grafting prior to implant placement
Int J Oral Maxillofac Implants, 1997, 12 : 767-776
7. Misch CM
Use of the mandibular ramus as a donor site for only bone grafting
J Oral Implant, 2000 XXVI (1): 42-49
8. Raghoebar G M, Louwerse C, Kalk W W I, Vissink A
Morbidity of chin bone harvesting
Clin Oral Impl Res, 2001, 12: 503-507
10. Tulasne JF, Andreani JF
Les greffes ossseuses en implantologie
Paris: Quintessence International; 2005. (Reussir)
Illustrations et légendes
Fig.1- Etat buccal à la première consultation
Fig.2- Destruction osseuse verticale et horizontale
Fig.3- Confirmation par le scanner du défaut osseux
Fig.4- Extraction de la 24
Fig.5- Suture de l’alvéole après curetage
Fig.6- Prothèse amovible transitoire
Fig.7- Site de prélèvement et localisation du canal dentaire
Fig.8- Site d’extraction cicatrisé avec dépression tissulaire crestal
Fig.9- Trait d’incision dans la muqueuse alvéolaire
Fig.10- Zone à greffer exposée
Fig.11- Zone rétro molaire
Fig.12- Site donneur
Fig.13- Matériel d’ostéotomie
Fig.14- Greffon cortico-spongieux
Fig.15-Adaptation du greffon et immobilisation par vis d’ostéosynthèse
Fig.16- Repositionnement du lambeau sans tension et sutures
Fig.17- Cicatrisation du site greffé à 4 mois avec alignement gingival des collets
Fig.18- Contrôle radiologique à 4 mois
Fig.19- Parfaite intégration du greffon au site receveur, absence de résorption et vis d’ostéosynthèse
Fig.20- Régénération osseuse crestale
Fig.21- Retrait de la vis d’ostéosynthèse, noter le saignement, nous sommes en présence d’un os vivant
Fig.22- Positionnement optimal de l’implant
Fig.23- Contrôle radiologique de l’implant idéalement positionné
Fig.24- Un seul temps chirurgical avec vis de cicatrisation gingivale
Fig.25- Mise en charge, parfaite adaptation de la prothèse implanto-portée, respect de l’esthétique
Fig.26- Rappel au patient, le stade initial et le résultat obtenu
Parution Lettre de la Stomatologie 63 - Septembre 2014




