Utilisation du flux numérique dans un cas d’implantation avec mise en esthétique immédiate
AUTEURS : Dr Fabien AMRAM ; Dr Laurine BIRAULT ; Dr Antoine DISS
INTRODUCTION
La conception et fabrication assistée par ordinateur (CFAO) est une des disciplines les plus stimulantes de la dentisterie. Son apport n’est plus discutable en implantologie. Dans l’utilisation qu’il peut en faire, le praticien est libre de quelle dose de numérique il souhaite mettre dans ses protocoles : un peu (guide chirurgical uniquement pour le foret pilote) ou beaucoup (chirurgie « full guided » avec préparation du provisoire en amont de l’intervention).
L’objectif de cet article est de décrire un protocole de chirurgie implantaire guidée avec mise en esthétique immédiate grâce à un flux numérique complet.
EXAMEN CLINIQUE
Notre patiente consulte pour compenser l’édentement dû à une agénésie des incisives latérales maxillaires (12,22). Sa demande est donc esthétique, elle souhaite retrouver un sourire harmonieux.
La patiente souffre d’une hypercholestérolémie traitée par son médecin généraliste. Elle ne présente aucune contre-indication à l’implantologie et ne souffre d’aucune allergie.
Lors de l’examen clinique, il est important d’évaluer particulièrement l’ouverture buccale car pendant la chirurgie guidée, le praticien sera amené à travailler avec des forets de longueur importante, elle doit donc être supérieur à 40 mm soit 3 doigts.
Elle présente un bon alignement des collets. En revanche, on note des légères concavités vestibulaires au niveau des sites à implanter (en 12 et 22). Nous verrons que ce défaut sera comblé lors de la chirurgie par une greffe de conjonctif par tunnélisation afin de gagner en volume et ainsi de pouvoir gérer l’esthétique et l’harmonie du sourire de la patiente.
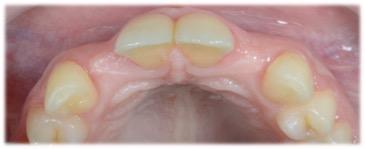
Figure 1 : Vue de face initiale
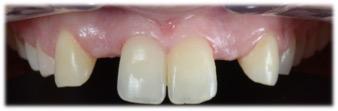
Figure 2 : Vue de gauche initiale
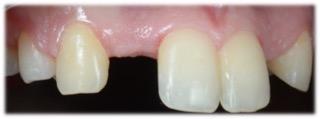
Figure 3 : Vue de droite initiale
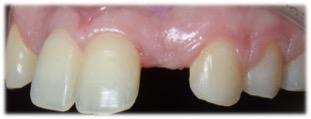
Figure 4 : Vue occlusale initiale
PLANIFICATION PROTHETIQUE
Le projet prothétique sert de point de repère tout au long de la thérapeutique implantaire. Il nous permet de valider l’esthétique et la position des implants à planifier.
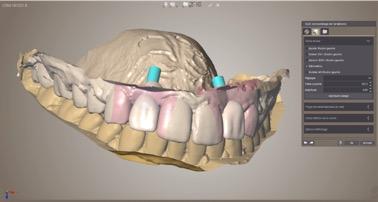
Un wax up numérique est réalisé sur le logiciel de conception Opera de Dental Wings à partir de l’empreinte optique. Sa réalisation est très rapide car on importe une dent virtuelle issue d’une bibliothèque que l’on adapte à la situation clinique. C’est une étape importante car le projet prothétique définira le profil d’émergence de la prothèse finale. Ce projet sera ensuite importé dans le logiciel de planification implantaire via la passerelle Synergy afin de positionner les implants dans l’axe idéal prothétique et obtenir les puits de vissage au niveau des cingulums des incisives.
Afin de nous laisser plus de liberté lors de la chirurgie quant à la position finale de nos implants en profondeur, les provisoires seront collées sur des interfaces rotationnelles. Le vissage des provisoires sera fait à l’aide d’ailettes de positionnement. En effet, un décalage minime de l’indexation de la connectique implantaire, ne nous permettrai pas de visser nos provisoires à la fin de la chirurgie.
Figure 5 : Logiciel de planification prothétique, wax up numérique (Opera par Dental Wings)
PLANIFICATION IMPLANTAIRE
- Importation du fichier DICOM et alignement du système de coordonnées du patient
La première étape de la planification est la prise d’une radiographie 3D à l’aide du Cone Beam.
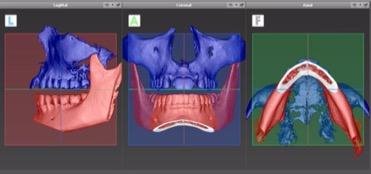
A l’ouverture du logiciel de planification CoDiagnostix, nous choisissons le fichier DICOM du patient pour l’importer dans le logiciel et commencer la planification en alignant le système de coordonnées du patient dans le plan sagittal, coronal et axial. On définit ensuite la courbe panoramique afin de visualiser dans tous les plans les coupes de scans nécessaire à la planification.
Figure 6 : Fenêtre d’alignement des coordonnées du patient dans les différents plans
- Importation et recoupement des données de surface
C’est l’étape la plus importante car elle permet de matcher les différentes données acquises du patient. En effet, c’est lors de cette étape que l’on importe le fichier STL de l’empreinte optique intra orale ou du scanner optique du modèle en plâtre du patient.
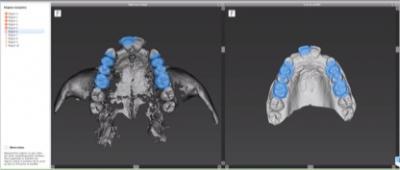
On sélectionne plusieurs points de références (au minimum 3), sur le fichier STL ainsi que sur le fichier DICOM. En général on utilise les sommets cuspidiens des dents restantes.
Figure 7: Fenêtre de sélection des points de référence entre les fichiers STL et DICOM
Le logiciel va faire correspondre automatiquement les 2 fichiers grâce à ces points de références. Cependant, il faut vérifier attentivement la congruence des contours des objets 3D fusionnés pour s’assurer que l’alignement des 2 objets s’est produit de manière précise et correcte lors de l’importation.
Une correspondance exacte influence directement l’exactitude du guide de forage conçu numériquement. Si le résultat n’est pas satisfaisant, on peut aligner le scan manuellement dans tous les plans de l’espace.
Afin de vérifier que la correspondance soit parfaite, on doit obtenir sur le modèle numérique 3D un maillage de style « camouflage » entre les deux fichiers prouvant qu’ils se superposent correctement.
Figure 8 : Image illustrant la correspondance parfaite entre le fichier STL en jaune et le fichier DICOM en bleu
- Ajouter et positionner des implants
Après avoir importé tous les éléments anatomiques et avoir identifié les structures à risque, on commence le positionnement tridimensionnel des implants.
Le praticien a le choix parmi une large bibliothèque d’implants comprenant toutes les marques d’implants avec les différents diamètres et longueurs.
On positionne le calque numérique de l’implant dans la région souhaitée et on vérifie dans tous les plans de l’espace le bon positionnement de celui-ci. On peut à tout moment ajuster sa position en fonction des impératifs nécessaires à la pose de celui-ci, que ce soit un impératif chirurgical ou prothétique.
Ce positionnement très précis de l’implant dans les différentes coupes permet d’optimiser l’espace disponible pour celui-ci et ainsi éviter dans certains cas les greffes osseuses.
Le logiciel avertira l’opérateur si l’implant est trop proche d’une structure anatomique à risque.
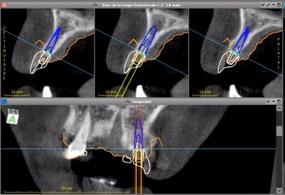
Dans notre cas clinique, ce sont deux implants MIS V3 de diamètre 3,3 et de longueur 11,5 qui seront planifiés en position 12 et 22.
Figure 9 : Positionnement de l’implant en 12
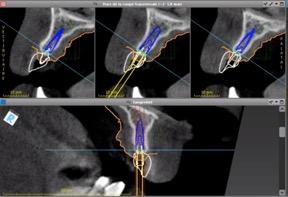
Figure 10 : Positionnement de l’implant en 22
- Ajouter les douilles aux implants
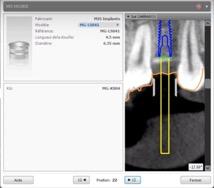
On doit ajouter les douilles métalliques qui seront incorporées au guide chirurgical. Il faut simplement sélectionner un implant et lui ajouter la douille correspondante en vérifiant qu’il n’y ait pas d’interférences avec les dents adjacentes. Les paramètres (hauteur, diamètre, forme) de ces douilles sont automatiques en fonction de la marque d’implant mais on peut les modifier si besoin.
Figure 11 : Fenêtre de la planification des douilles en 22
- Conception du guide chirurgical
Cette étape permet la conception du guide de forage numérique. D’abord, on détermine les surfaces d’appuis du guide. Ensuite, on peut modifier l’épaisseur du guide ainsi que le décalage entre le guide et les surfaces de contact afin d’augmenter sa stabilité. Enfin, on ajoute les fenêtres de contrôle visuel d’insertion du guide en bouche, à distance des douilles. On peut également personnaliser la surface externe du guide en y ajoutant le nom du patient par exemple pour facilement l’identifier après la stérilisation.
Figure 12 : Fenêtre de visualisation du guide avant impression
- Export du fichier STL vers l’imprimante 3D pour la conception
Enfin, on exporte le fichier STL obtenu à la fin de la planification vers l’imprimante 3D pour la conception du guide chirurgical.
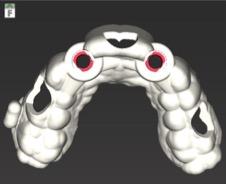
Figure 13 : Guide chirurgical prêt pour la chirurgie implantaire

Figure 14 : Provisoire à l’issue de la planification

PHASE CHIRURGICALE
- Essayage du guide chirurgical
Tout d’abord, on essaye le guide chirurgical en bouche. On vérifie, par le biais des fenêtres de contrôle prévues à cet effet, qu’il s’enfonce bien afin d’éviter la moindre imprécision.
- Anesthésie
La chirurgie peut alors commencer. On fait les anesthésies au niveau du site chirurgical. On repositionne ensuite le guide correctement.
Figure 15 : Guide chirurgical mis en place après l'anesthésie
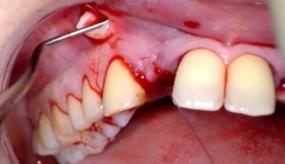
- Préparation des sites à la greffe de conjonctif
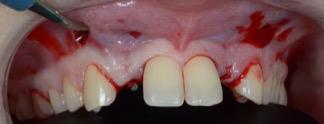
Une petite incision est réalisée au fond du vestibule en regard des canines maxillaires, puis on décolle à l’aide d’un décolleur de micro-chirurgie (Pred) la gencive jusqu’au site d’implantation en 12 et 22. On prépare le lit receveur du greffon de conjonctif que l’on prélèvera au palais.
Figure 16 : Décollement des tissus mous au décolleur de micro-chirurgie
- Passage du foret pilote
Ensuite, on passe le forêt pilote à travers l’orifice de la douille jusqu’à l’enfoncement total car la trousse chirurgicale MIS MGUIDE est adaptée pour chaque longueur d’implant.
- Passage des autres forets
Puis on continue le passage de la séquence de forage avec des forêts de diamètre croissant à travers l’orifice de la douille et jusqu'à la butée.
Figure 17 : Passage d'un foret intermédiaire en 12
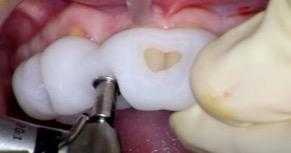
- Mise en place de l’implant avec le porte implant
Enfin, on met en place les implants MIS V3 de diamètre 3,3 et de hauteur 11,5 en position 12 et 22 à l’aide du porte implant sur contre angle à travers l’orifice des douilles.
Figure 18 : Mise en place de l'implant en 12
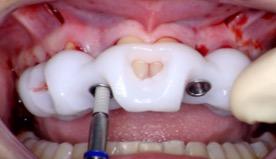
- Prélèvement au palais du tissu conjonctif et tunnelisation du greffon
On prélève le tissu conjonctif au palais puis on incise le greffon en deux parties pour les deux lits receveurs en 12 et 22. Les greffons sont tunnelisés au travers des incisions au fond du vestibule puis suturés.
Figure 19 : Prélèvement au palais
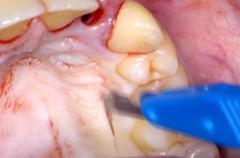
Figure 20 : Greffons de conjonctif au niveau des sites receveurs
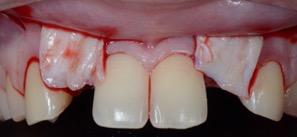
Figure 21 : Tunnelisation du greffon en 12
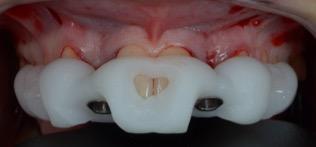
- Vissage de la prothèse fixée immédiate
Les prothèses provisoires sont vissées, des plots de composites sont réalisés afin de pouvoir tracter la gencive coronairement à l’aide des sutures.
Figure 22 : Vue de face à la fin de la chirurgie
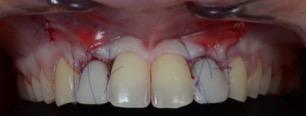
- Contrôle à 3 mois
Figure 23 : Cicatrisation avec prothèses provisoires, vue de face
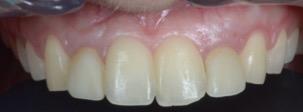
Figure 24 : Ligne du sourire avec prothèses provisoires le jour du contrôle
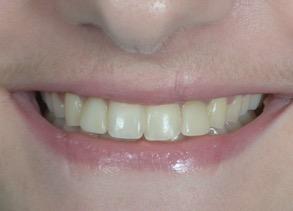
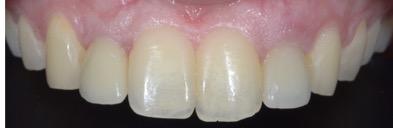
Figure 25 : prothèse définitive sur implant 12 22
DISCUSSION
Cette approche de l’implantologie optimise nos protocoles chirurgicaux. En effet, le temps chirurgical est considérablement réduit, cependant la phase pré implantaire requiert une analyse méticuleuse de la situation clinique et de nouvelles compétences en informatique pour le chirurgien-dentiste. Cela nécessite une courbe d’apprentissage.
La précision de la planification dépend de la situation initiale, de l’utilisateur et des outils dont ils disposent.
L'écart entre le CBCT et l’empreinte optique résultant d'un enregistrement inexact est transféré au moment de la chirurgie et entraîne un écart entre la position de l’implant planifié et sa position réelle. D’après une étude de Flugge.T en 2017, la précision d'enregistrement dans les logiciels de planification implantaire est considérablement influencée par le prétraitement des données importées, par l'utilisateur et par le nombre de restaurations (artefacts métallique), entraînant des écarts cliniquement non acceptables au travers des guides chirurgicaux.i
Ensuite, concernant la précision des guides chirurgicaux, une méta analyse de 2017 nous révèle que le type d’appui du guide influe significativement sur la précision du positionnement implantaire. En effet, un guide à appui dentaire est plus précis qu’un guide à appui osseux. Toutefois, il n’y pas de différence significative entre un guide à appui muqueux et un guide à appui dentaire.ii
Enfin, la dernière méta analyse de 2018 expose les différents facteurs influençant la précision d’une chirurgie guidée. La position du guide, la fixation du guide, le type de guide et l'approche du lambeau pourraient influer sur la précision de la chirurgie implantaire assistée par ordinateur. Il en résulte qu’une chirurgie « full guided » utilisant des vis de fixation avec un protocole sans lambeau a démontré la plus grande précision.iii
CONCLUSION
Les évolutions de ce dernier quart de siècle ont révolutionnées la pratique de l’odontologie. La pratique de l’implantologie a elle aussi subit des avancées majeures. Étant donnée son haut taux de succès, elle est vite devenue une pratique de plus en plus courante et fait maintenant partie de l’arsenal thérapeutique de l’omnipraticien. La conception et fabrication assistée par ordinateur (CFAO) est née afin d’optimiser l’aspect esthétique et biologique des restaurations prothétiques au travers d’un flux numérique et ainsi mieux répondre aux exigences de résultats de nos patients.
Le chirurgien-dentiste peut contrôler désormais ce flux numérique. L’essentiel de son travail se fait en amont de la chirurgie, la phase chirurgicale en est l’aboutissement.




