Traitement multiple lasers assisté à visée parodontale, orthodontique et chirurgicale
Auteur : Dr Jean-Michel STROUMZA (Paris 8)
INTRODUCTION
Le laser, selon sa longueur d’onde a des effets pénétrants ou non, générant des applications précises dans toute pathologie bucco-dentaire.
Le laser peut être associé à tout traitement chirurgical tel avulsion ou pose d’implant, au traitement parodontal, au traitement de régénération osseuse et au traitement Orthodontique.
OBJECTIF
Améliorer dans chaque spécialité les résultats per et postopératoire, diminuer les suites (douleur, œdème, inconfort), accélérer la cicatrisation et obtenir la pérennité des restaurations. En un mot assurer la réussite du traitement.
TRAITEMENT ORTHODONTIQUE ET IMPLANTAIRE LASER ASSISTÉ
Après l’extraction, l’action irradiante d’un laser Er :YAG débarrasse dans un premier temps, par effet photo acoustique et photo ablatif, l’alvéole des tissus pathologiques résiduels en respectant la structure osseuse.
L’alvéole est ensuite irriguée par de l’eau oxygénée 10 volumes puis irradiée par le laser selon le principe de la théorie photo dynamique (sans colorant). Le laser agit ensuite en perforant la corticale interne de centaines de petits orifices microscopiques (Er YAG - 20hz - 250mj - tip chisel) qui vont amener du sang dans l’alvéole. Le sang est à son tour coagulé par l’action thermique du laser (12hz – 120 mj - tip 600mm de diamètre) sans irrigation, réalisant une membrane biologique protectrice qui isole le caillot rapidement formé de façon étanche.
Ces actions conjointes permettent une stimulation des cellules endothéliales et une synthèse des fibres de collagène associées à la reconstruction de la matrice extra cellulaire, donc stimulation du processus de cicatrisation et accélération de la régénération tissulaire. Cet effet dû à l’augmentation de l’activité mitochondriale (Katy Y. 1987).
En chirurgie implantaire, le protocole est le même : amener du sang dans le puits de forage, le coaguler, pour réaliser une protection biologique et visser l’implant.
L’utilisation d’un laser dont la longueur d’onde est préférentiellement absorbée par l’eau présente dans la gencive et dans l’os, entraîne une élévation de température modérée.
Absorbé par les vaisseaux superficiels de la gencive, le laser entraîne une activation plaquettaire. Les plaquettes pourraient jouer un rôle important dans ce phénomène de remodelage (Mordon S. 2001 et 2002) leur transmigration, suivie d’une dégranulation conduit à la libération de plusieurs facteurs de croissance (PDGF, TGF-beta...) qui stimule les fibroblastes et la production de Neo collagène.
La biostimulation du laser modifie l’équilibre cellulaire par des réactions photochimiques, photo électriques et photothermiques produites par des énergies faibles pendant des temps d’application plus longs.
Un faisceau de photons déclenche des modifications du métabolisme cellulaire. Les quanta de lumière sont absorbés par la cellule qui réagit par un processus de régulation cellulaire : action sur la chaîne respiratoire et augmentation de l’ATP et activation des cellules liées à son état physiologique.
Il en résulte une prolifération des macrophages, lymphocytes, fibroblastes, cellules endothéliales, et kératinocytes ainsi qu’une libération de facteurs de croissance.
En orthodontie, l’absorption des photons par les chromophores entraîne la formation d’états moléculaires excités et accélère les réactions de transfert des électrons.
L’augmentation de ces transferts d’électrons génère une augmentation de la production d’ATP. Cette énergie permet une augmentation des mécanismes de néoformation osseuse et de résorption avec une accélération du mouvement dentaire.
(Dominguez A, Gomez C, Palma JC 2015 et Carvalho -Lobato P et al 2014)
CAS CLINIQUE
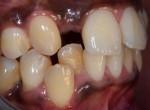
La patiente se présente au cabinet pour traiter un édentement maxillaire et une parodontite généralisée bi maxillaire.
L’édentement de la 12 a été traitée depuis 10 ans par appareil amovible. L’aspect est disgracieux. La résorption de la crête verticalement et horizontalement a amené un espace important entre la fausse gencive et la crête gingivale. La mobilité générée sur l’appareil a provoqué un déplacement incisif et une parodontite sur les prémolaires due aux crochets.
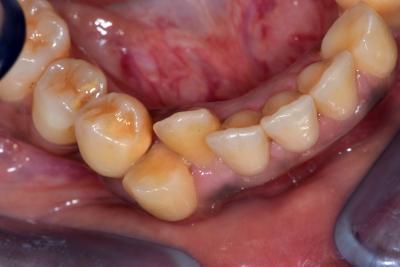
A la mandibule, on note un encombrement incisivo canin important. L’analyse occlusale montre une version linguale de 42 par contact prématuré en propulsion.
Cet encombrement amène une accumulation de plaque dentaire et une hygiène défavorable. On note une alvéolyse sur les prémolaires et des mobilités de niveau 3
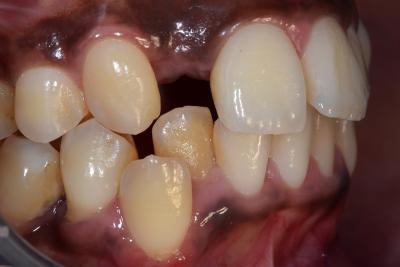
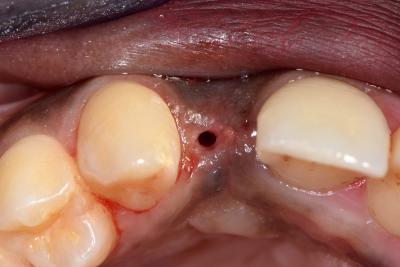
Fig. 1. Vue vestibulaire edentement 12 et encombrement incisivocanin mandibulaire
Fig. 2. Vue occlusale de la ddm
- Situation initiale
- Encombrement incisivo canin mandibulaire.
- Perte de la 12 remplacée par un appareil amovible
- Pulsions linguales et interposition labiale mandibulaire entraînant un déplacement de la 11
- État parodontal maxillaire iatrogène par la mise en place d’une prothèse amovible maxillaire instable et d’une hygiène défavorable.
Après diagnostic, consentement éclairé, information du plan de traitement et devis suite à l’analyse du scanner, un plan de traitement est proposé à la patiente sans antécédents médicaux : remplacer l’édentement de 12 par un implant et supprimer la 43 afin de repositionner librement la 42.
L’utilisation du laser qui nous assiste dans ces traitements montre son efficacité par la rapidité de déplacement de la 42 après cicatrisation de l’alvéole 43.
Un implant est prévu au maxillaire dans un os peu vascularisé car l’extraction de la 12 a été faite 10 ans plutôt et la résorption consécutive a considérablement réduit le volume osseux dans le sens vestibulo-palatin.
La figure 2 montre l’encombrement en vue occlusale avec une linguo version de la 42 et une importante vestibulo version de la 43.
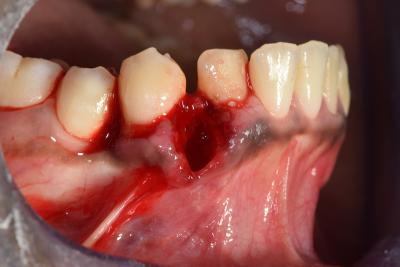
Fig. 3. Avulsion 43
L’avulsion de la 43 se fait la plus atraumatique possible en préservant la corticale vestibulaire. (Fig.3)
L’alvéole est alors irradiée au laser Er :Yag (20 Hz 250 Mj) afin de décontaminer superficiellement le site.
Cela est suivi d’une phase de coagulation sans irrigation, puis d’une phase de biostimulation (10 Hz / 110 Mj) en vestibulaire et linguale de 42.43.45.
Fig. 4. Ostéotomie 12
Fig. 5. Simulation ostéotomie sur coupe scanner
Parallèlement à cette intervention à la mandibule, un implant est placé au maxillaire.
Après forage avec un foret pilote de 2 mm de diamètre en flapless, les ostéotomes sont utilisés, entrecoupés du passage du laser pour stimuler ce site resté longtemps déshabité.
Cette action de microcratères et ondes de choc favorise l’élasticité osseuse et la libération de facteurs de croissance par dégranulation des plaquettes ainsi que la neo-angiogenèse. Cela permet d’éviter une greffe osseuse de comblement délicate avec la mise en fonction immédiate de l’implant. La greffe aurait nécessité une mise en nourrice de 4 mois avec le port d’une prothèse amovible et ses éventuelles conséquences iatrogenes.
La figure 5 montre la simulation du passage de l’osteotome sur une coupe coronale du scanner et objective une crête très fine. L’osteotome laser assisté joue le rôle de distraction osseuse en assouplissant l’os sans le fracturer.
Fig. 6. Vue occlusale en flapless
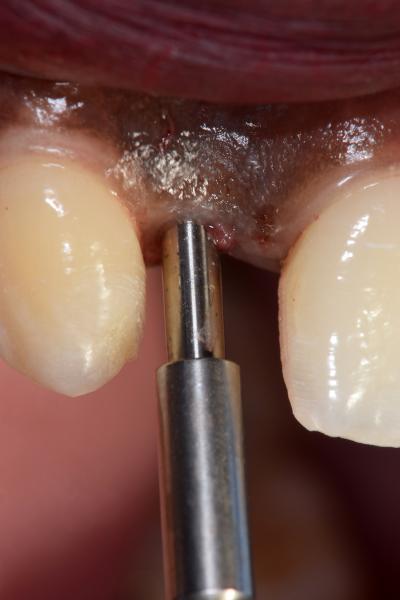
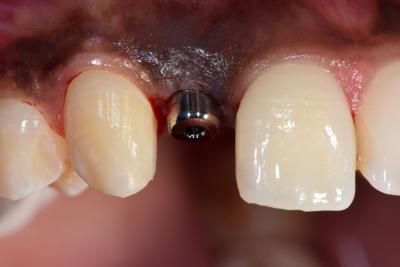
Fig. 7. Pose de la vis de cicatrisation
La figure 6 montre l’état gingival juste avant la pose de l’implant, vissé très lentement pour assurer l’expansion osseuse raisonnée et une excellente stabilité primaire
La Figure 7 montre la mise en place d’une vis de cicatrisation servant de base pour la réalisation d’une prothèse provisoire en légère sous occlusion stabilisée par collage sur les dents adjacentes
Fig. 8. Réalisation de la provisoire
Une dernière biostimulation avec le laser en balayage palatin et vestibulaire au maxillaire, et lingual et vestibulaire à la mandibule, termine la séance qui a duré 55’ .
Hygiène bucco-dentaire et précautions d’usage sont prescrits à la patiente
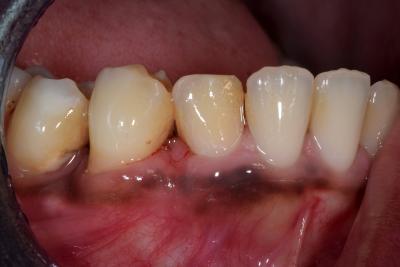
Fig 9 cicatrisation mandibulaire a J + 21
La patiente est revue toutes les semaines pendant un mois
À chaque contrôle, on réalise une biostimulation laser assistée.
On constate à chaque séance un déplacement distal de la 42, un meilleur repositionnement axial et une cicatrisation accélérée de l’alvéole déshabitée de la 43 ainsi qu’une excellente cicatrisation muco- gingivale.
A trois semaines postopératoires, l’incisive 42 a pris sa place dans un environnement muco gingivale favorable sans utiliser ni brackets, ni ressorts, ni fils orthopédiques. L’environnement muco gingival est très favorable avec présence d’une gencive attachée protectrice.
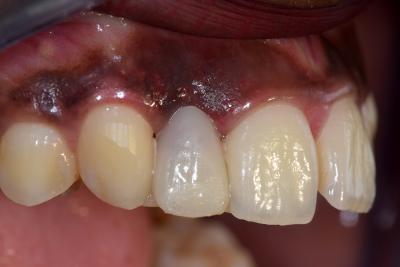
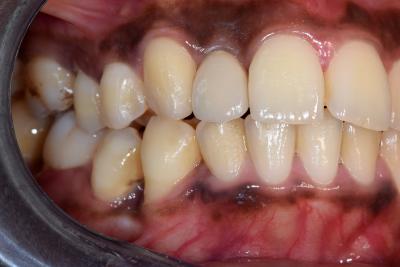
Fig. 10. Vue vestibulaire 12 CCM/ implant et contrôle de la stabilité de 42 à un an
La situation étant favorable à un an postopératoire, la couronne d’usage céramo-métallique est scellée sur faux moignon transvissé à 32N/cm sur implant. L’environnement gingival favorable assure également la pérennité et la stabilité de la position de la dent 42.
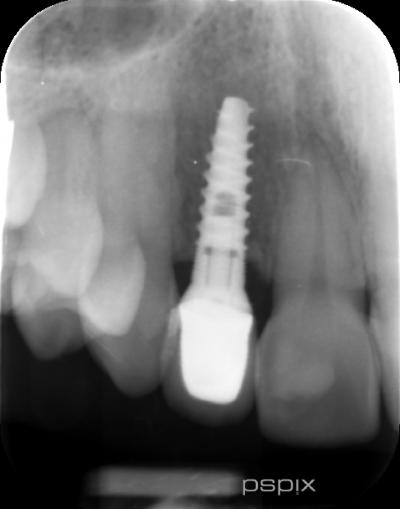
Fig 11. Contrôle radio de 12 à un an
Lectures conseillées :
Les lasers et la chirurgie dentaire innovations et stratégies cliniques de Gerard REY et Patrick MISSIKA aux éditions CDP 2010
Les lasers tout simplement DILOUYA MISSIKA STROUMZA TARRAGANO aux éditions ID 2019
Lettre de la stomatologie avec REY PARA STROUMZA
Laser Med Sci 2015 DOMINGUEZ A et coll. Effects of Low Level Laser. Therapy on orthodontic
Photomed Laser Surg 2014 CARVALHO-LOBATO P et al. Tooth movement IN Orthodontic treatment with low level laser therapy
DESMONS SO Laser Surg Med2010. Laser Preconditioning on cranial bone site
BOUVET -GERBERTTAZ, La thérapie laser basse énergie Réal Clin 2012
Platelet derived growth factor secretion And bone healing alter Er:YAG KESLER G
Pub Med
Dossier spécial laser AONews#18