ROG-LCA Régénération Osseuse Guidée sous Lame de Corticale Allogénique. Case Report
 Les régénérations osseuses sont des techniques délicates et magiques à la fois. Découvrons ensemble au travers d'un case report comment on peut compenser une perte osseuse en secteur mandibulaire avec une chirurgie minimalement invasive.
Les régénérations osseuses sont des techniques délicates et magiques à la fois. Découvrons ensemble au travers d'un case report comment on peut compenser une perte osseuse en secteur mandibulaire avec une chirurgie minimalement invasive.
ROG-LCA Régénération Osseuse Guidée sous Lame de Corticale Allogénique. Case Report
Auteur : Dr Carole Leconte (Paris)
Les régénérations osseuses sont des techniques délicates et magiques à la fois.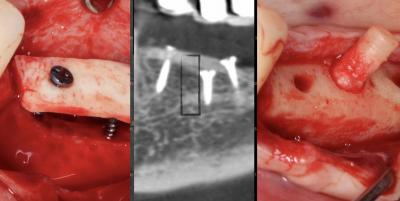
Les évolutions de ces années ont bousculées bien des dogmes, mais en même temps ont remis bien des téméraires à leur place tant elles sont la quintessence de la connaissance, de la dextérité du chirurgien oral et de la capacité de cicatrisation du patient.
Pour chaque situation clinique, il existe toujours plusieurs réponses thérapeutiques. La diversité de ses options montre que plusieurs solutions parfois très divergentes fonctionnement. Il est donc nécessaire de ne plus opposer les bone splitting, techniques sandwich, tunnéllisations, techniques biologiques en box ou sausage technique.
Personnellement, c’est de la compréhension de ses variété d’expériences et d’expertises que naîtrons les progrès de demain. Ici, nous nous contenterons simplement de vous décrire nos choix et protocoles réalisés autour d’un case report représentatif d’un choix thérapeutique reproductible et le résultat très satisfaisant obtenu.
De même, nous sommes convaincus que nous ne sommes qu’à une étape intermédiaire de ce que nous pouvons obtenir en reconstruction, tant hier paraît lointain et tant nous fondons des épris dans un demain toujours plus prévisible et pérenne.
Espoirs du gain vertical en secteur mandibulaire postérieur?
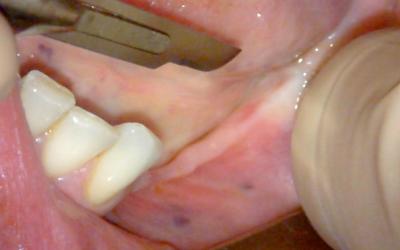
Fig.1
Comme pour chacun de nos choix, il faut analyser les intérêts et les risques.
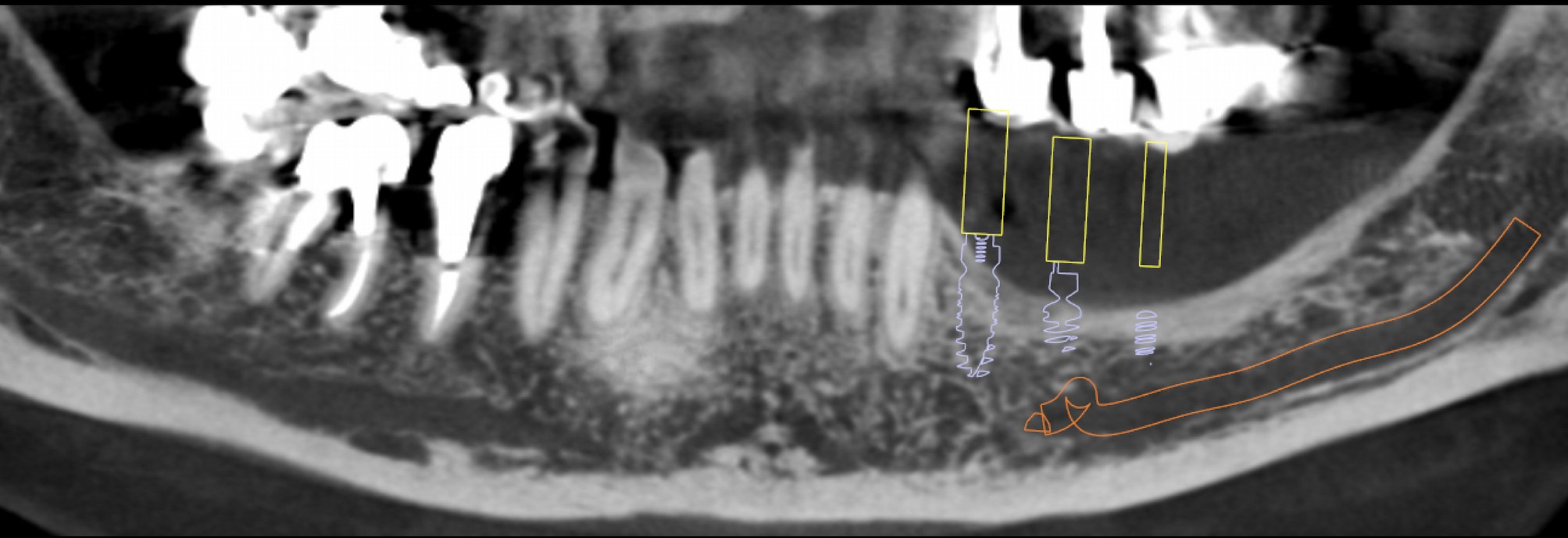
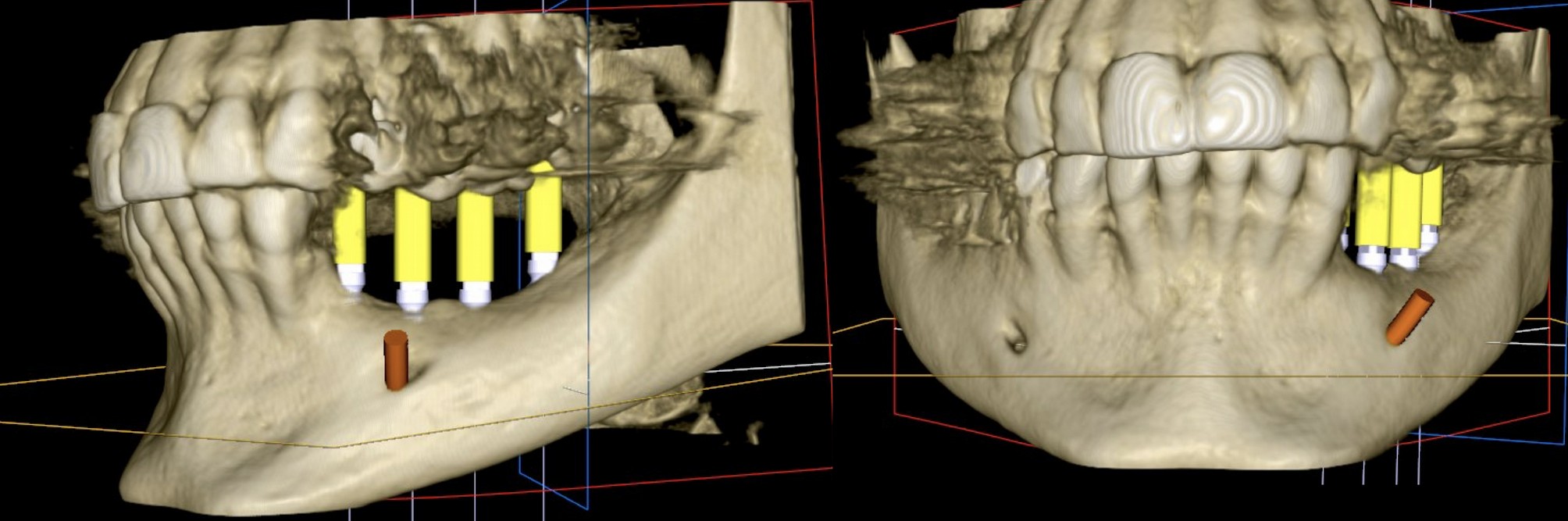
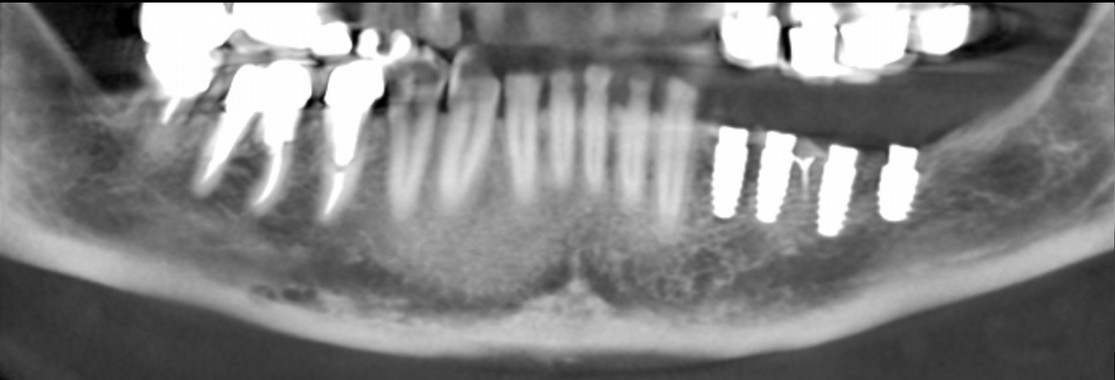
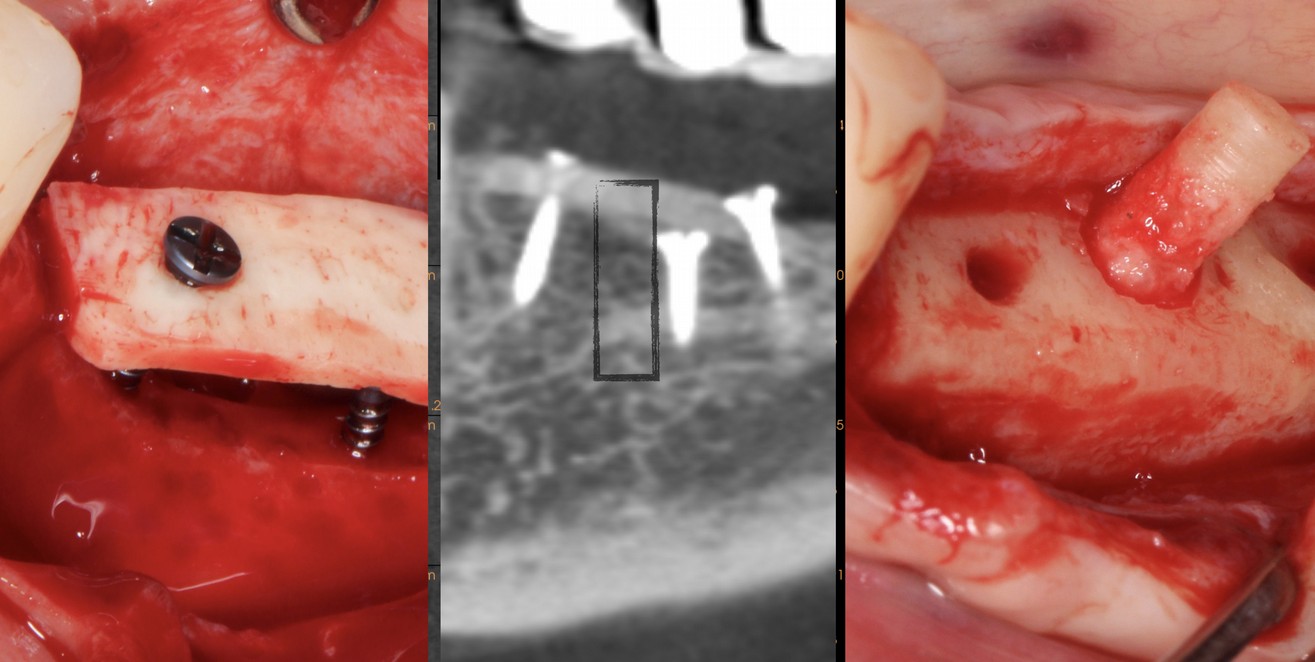
Mme M. Claudine (59 ans) s’est présentée à notre cabinet suite à une perte osseuse mandibulaire verticale conséquente, consécutive à une lente périimplantite secteur 3. Le scanner CBCT réalisé pour l’étude du cas nous montre que la pose d’implants courts est possible. Notre envie première est de réaliser un traitement simple et prévisible pour lui éviter des chirurgies qui pourraient paraître du sur-traitement, et permettre un traitement plus rapide, moins morbide, et moins onéreux. La qualité de l’os résiduel est bonne, ce qui semble favorable au traitement a minima. (Fig.1)
Cependant la perte d’os verticale est très marquée: 7 mm environ.
Nous sommes donc face à une absence quasi-totale de la crête alvéolaire. Poser des implants au niveau des insertions muscu-laires, sans gencive attachée, ne permettra pas un accès cor-rect pour le bossage / brossettes.
De plus, une pose d’implants courts dans une telle configura-tion induit un ratio couronne prothétique/racine défavorable. Ce point est souvent controversé mais dans bien des situations, cela semble être un facteur de trop...
En parallèle de l’analyse de la situation actuelle pour gérer les conséquences des péri-implantites, nous avons cherché à retrouver les facteurs de risques.
Manifestement, les facteurs environnementaux locaux étaient prépondérants : pose d’implants sur une crête très étroite, avec un apport de biomatériau de type ciment osseux biphasé au comportement contestable, sans gencive kératinisée.
Pour limiter les risques de récidive de péri-implantites, il semble favorable de reconstruire la crête d’un point de vue osseux, puis gingival, avant de poser à nouveau des implants.
Plus une technique est avancée, plus son lot de complications et d’aléas augmente.
De même, plus nous opérons des patients qui ont des antécédents de pathologie parodontale ou de péri-implantite, plus nous devons limiter les risques, séparer les étapes et valider au fur et à mesure que le plan de traitement initial reste le plus favorable...Faire du « solide » et non du rapide.
Nous expliquons à la patiente l’intérêt de reconstruire la crête : rétablir une anatomie favorable, avoir un volume osseux généreux autour des implants, s’éloigner des attaches musculaires, permettre une future meilleure hygiène, permettre une greffe gingivale libre épithélio-conjonctive associée à un approfondissement vestibulaire, idéalement réaliser des couronnes unitaires étanches sans ciment de scellement....
Nous expliquons également les risques de ce type de chirurgies: réouvertures, lésion du nerf mentonnier, sur-infections... ainsi que le risque de résorption à long terme.
Ces explications faites, le précédent échec vécu par la patient, était notre allié. Le traitement proposé avait donc du sens auprès de la patiente, qui était réceptive aux explications. Nous avons insisté sur l’impact de sa santé/biologie/capacité de cicatrisation sur le résultat. En effet, nous prenons soin de bien faire comprendre aux patients que les résultats sont plus ou moins satisfaisants et stables en fonction l’hygiène de vie, les carences,....du patient. Ils sont donc un des acteurs du succès.... Ou de l’échec.
Des particules qui mènent à plus de stabilité?
Le problème de prévisibilité est majeur, notamment en mandibulaire postérieur pour un gain vertical.
Nous savons que l’os particulé est le plus favorable à la revascularisation et l’ostéogénèse, vis à vis des blocs.
Nous savons que tous les biomatériaux ne se valent pas.
Pour la stabilité, les biomatériaux allogéniques corticospongieux présentent dans le même esprit que les biphasés le compromis optimal entre stabilité (le temps de l’ostéogénèse) et résorption (laisser place à l’os autogène néoformé).
De plus, ces biomatériaux présentant du collagène préservé dans sa structure (chimiotactisme, angiogénèse).
Il faut imaginer que tout comme les implants, lors de leur cicatrisation, présentent une phase de stabilité primaire, puis secondaire, les biomatériaux vont être intégrés. Ainsi, le volume de ROG pourrait être présenté avec deux phases: stabilité première liée au volume/densité/stabilité du biomatériau, puis une stabilité secondaire, liée à l’ostéogenèse autour des particules, puis à la stabilité du tissus osseux directement dépendante de la biologie du patient.
Quelle technique choisir?
Comment stabiliser le volume en vertical à la mandibule?. Le problème principal des membrane armées en dPTFE est de couper l’apport vasculaire périphérique ce qui induit une moins bonne ostéogenèse et un os moins vascularisé en périphérie, probablement moins stable après dépose de la membrane.
La technique « biologique » du Dr Fouad Khoury est, dans ce type d'indication, une référence incontestée. Cependant, c’est une chirurgie assez longue, plus invasive, moins accessible.
Nos nombreuses analyses histologiques réalisés sur nos ROG et le recul personnel actuel de plus de 1985 greffons de Biobank en ROG et sinus lift sur les 9 dernières années d’exercice, nous ont permis de valider la qualité des reconstructions obtenues quand les conditions d’utilisations et la sélection du patient étaient correctes.
Ainsi, nous avons réalises à ce jour 32 ROG-LCA (avec lame de corticales en allogreffe) inspirées de la technique du Dr F. Khoury.
A ce jour pour le gain vertical mandibulaire, nous mettons une lame de corticale allegénique en toit, puis le reste est comparable à une ROG traditionnelle avec des petites particules cortico-spongieuses (Biobank) et une membrane de collagène à ré-sorption lente (Créos - Nobel Biocare) stabilisée avec des clous si besoin (la stabilisation avec les clous est systématique dans
les ROG de type sausage - technique, mais lors des techniques avec lames, la stabilisation est moins systématique, surtout à la mandibule).
Préparation du site
Incision au milieu du peu de gencive kératinisée qui reste.
Décharge à distance.
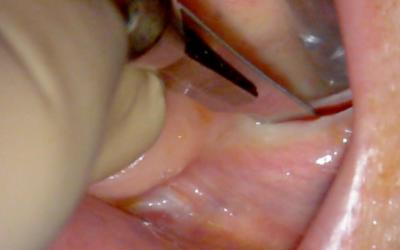
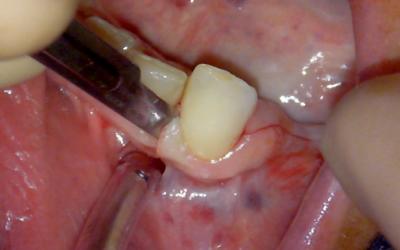
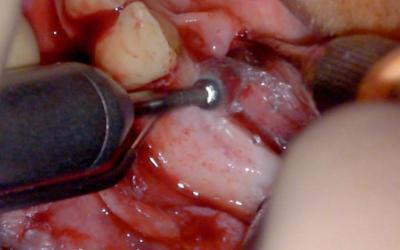
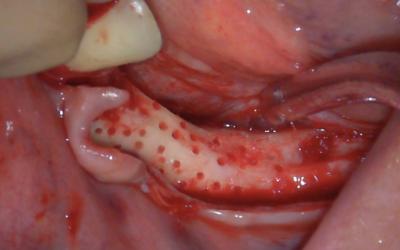
Lambeau de pleine épaisseur, mise en évidence de l’émergence du mentonnier si besoin.
Une récupération d’os autogène au safescraper est tout à fait possible à ce stade. Elle va activer l’ostéogenèse et servir de booster au biomatériau (apport de protéines autogènes).
Une très belle étude histologique italienne de l’équipe du Dr
Dorigatti de Avila a démontré que les micro-perforations corticales étaient favorables. Attention cependant à ne jamais utiliser un foret de diamètre supérieur à celui des futures vis d’os- téosynthèses, ni de foret usager qui pourrait avoir un effet inverse en échauffant l’os receveur. `
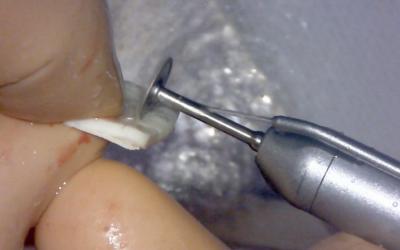
Réaliser enfin la plastie de la lame corticale allogénique. Éliminer le surplus de largeur et adoucir les bords (fraise / disque diamanté).
Comment stabiliser la lame?
La stabilisation verticale peut être un casse-tête... ou pas!
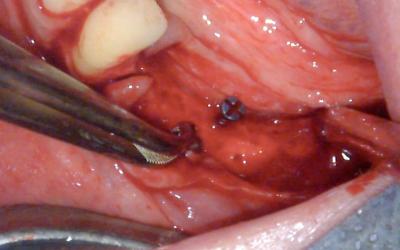
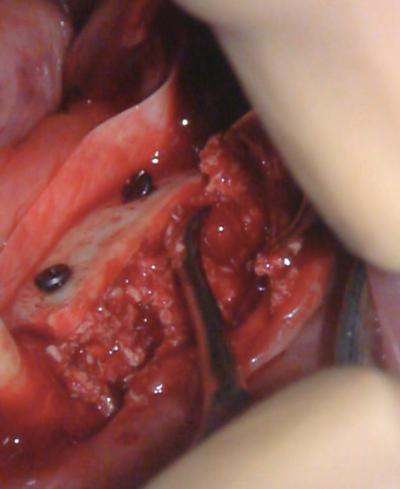
Je vous propose de commencer par mettre en place une première vis d’ostéosynthèse qui servira de jauge.
Il suffit de la placer au centre du défaut. Faites cependant à attention à la mettre en place dans un futur espace inter-implantaire car nous ne la déposerons pas.
Optez pour une vis de 1,2 mm de diamètre afin de ne pas gréver la future biologie entre les implants.
Vissez-la pour arriver à 1 mm sous le futur niveau idéal de crête. Elle sera notre jauge (cale) sous la lame. Bien sûr, la divergence seule des vis crestales peut suffire à maintenir le greffon stable à distance de la crête. L’emploi de la vis jauge est un plus que pour un positionnement idéal simplifié.
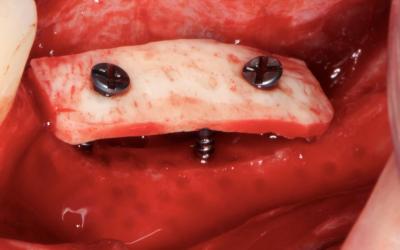
Ensuite, après avoir réalisé 2 avants-trous légèrement surdimensionés dans la lame, nous pouvons la stabiliser avec 2 vis d’ostéosynthèse de 1,5 mm (plus résistantes que les 1,2) (choix de leur longueur par mesure avec une sonde parodontale à travers la perforation).
Avec 1 vis dessous (Jauge) et 2 vis de part et d’autre, la lame doit être parfaitement stable.
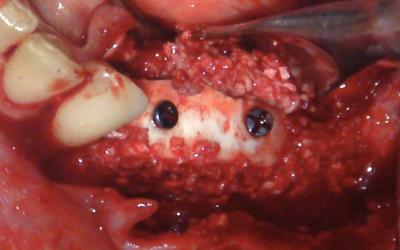
Une ROG traditionelle!
Le reste est un remplissage habituel de l’espace formé.
Une première membrane de collagène à résorption lente (ici
Créos) est placée en lingual.
Le sang prélevé au niveau du lambeau en début de chirurgie est mélangé au biomatériau (ici Biobank Cortico-spongieux petites particules).
En plus de l’intérêt biologique inhérent au sang (organe liquide de la cicatrisation), cela rend le biomatériau facile à manipuler avec des spatules.
Le biomatériau est alors mis en place de façon assez dense par voie linguale et vestibulaire.
Nous vous recommandons de recouvrir également la lame avec une fine couche de particules.
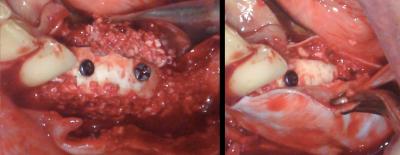
Une deuxième membrane de collagène vient recouvrir en débordant largement les limites de la reconstruction.
La fermeture du site est une des étapes la plus capitale pour le succès, et l’une des plus dangereuse.
Deux dissections périostées sont réalisées en lingual et vestibulaire. La fermeture sans tension du lambeau doit être réalisée avec de la marge pour pouvoir mettre face à face les conjonctifs des lambeaux: La suture ne doit jamais être berge contre berge, mais interne, type matelassier, en versant les berges.
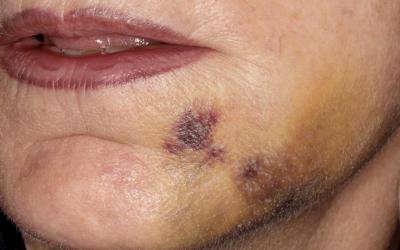
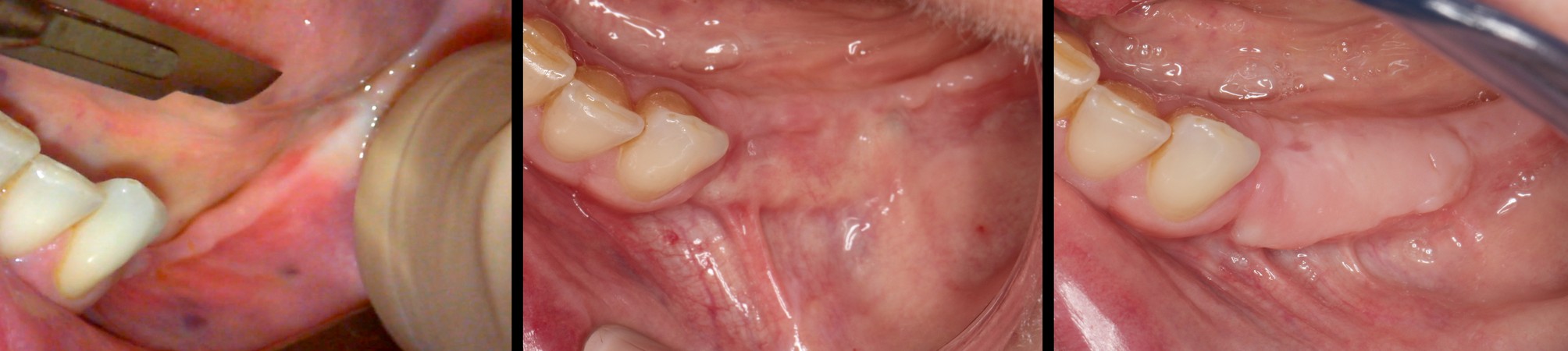
Ci-après l’aspect des téguments à J6. Généralement il n’y a pas ou peu de douleurs.
Cicatrisation osseuse puis gestion gingivale
Le délai admis de cicatrisation des ROG est de 6 mois environ.
Notre expérience nous a montré qu’il était bien plus facile de réaliser une greffe de gencive sur une crête reconstruite plutôt que à plat (avant la reconstruction de crête).
Afin de ne pas rallonger inutilement la durée de traitement, tout en réalisant toutes les étapes nécessaires, nous avons institué le timing suivant:
- ROG > cicatrisation de 4 mois
- Greffe épithélio-conjonctive avec approfondissement vestibulaire > cicatrisation 2 mois
- implants.
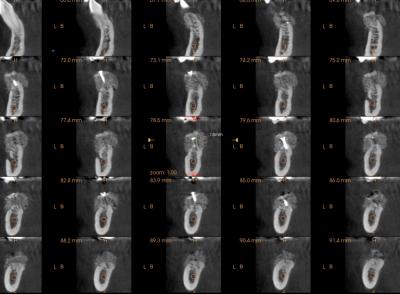
A 4 mois, la cicatrisation osseuse est déjà bien avancée comme vous pouvez le voir sur les planches des CBCT post-opératoires et à 4 mois, et ne souffrira pas de la gestion des tissus mous à ce stade. Le délai de cicatrisation gingivale s’intègre alors dans la fin de cicatrisation osseuse.
Analyse de la cicatrisation osseuse :
Citères radiologiques de succès d’une ROG:
• apparition d’une nouvelle corticale
• disparition de l’ancienne corticale
• trabéculation dans la masse.
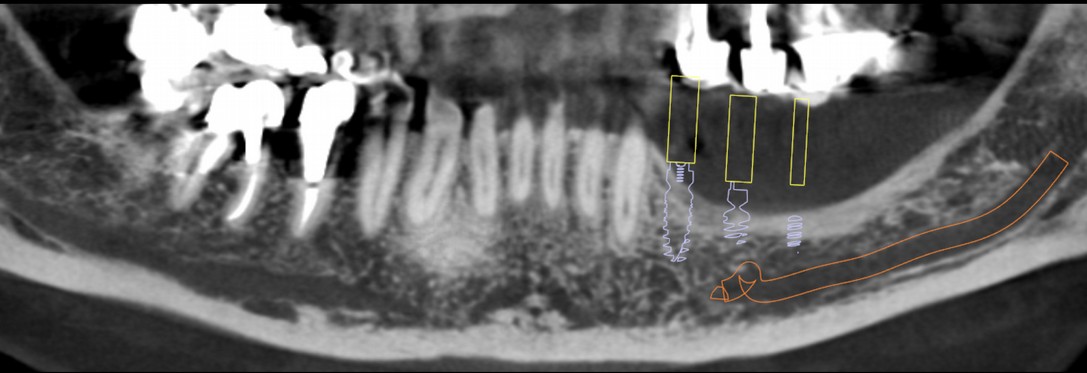
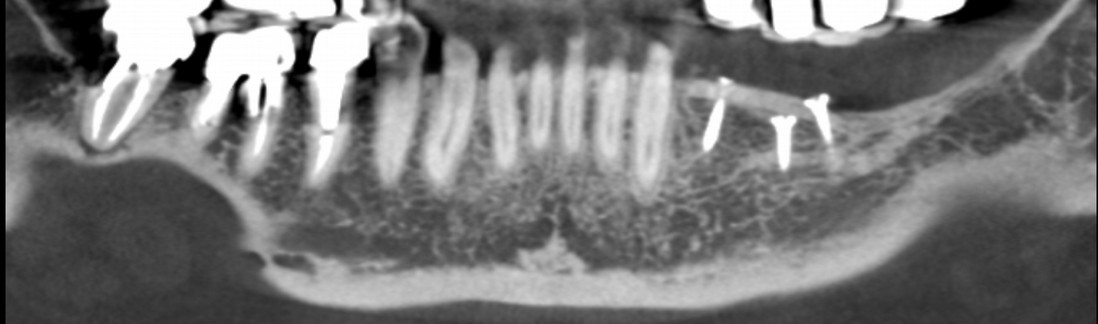
L’imagerie 3D nous permet de comparer avant / j0 / après.
Vous pouvez noter qu'à 4 mois à peine, la formation de la corti-cale périphérique est déjà bien avancée (principalement en vestibulaire), ainsi que les trabéculations dans la masse.
Pour votre analyse, retrouvez des sites facilement comparables comme au dessus de l’émergence mentonnière par exemple.
Ici le gain est de 7 mm vertical à ce niveau là.
Nous pouvons observer des remaniements. Personnellement, je ne vois pas cela comme de la résorption mais comme un re- maniement.
Le plus important n’est pas uniquement le maintien du volume mais la qualité biologique de l’os néoformé obtenu.
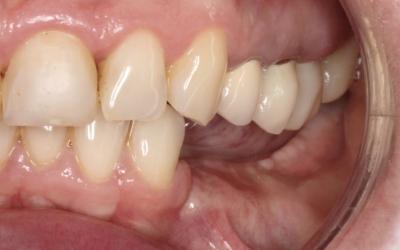
Greffe Epithélio-conjonctive
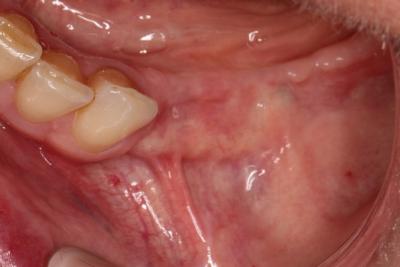
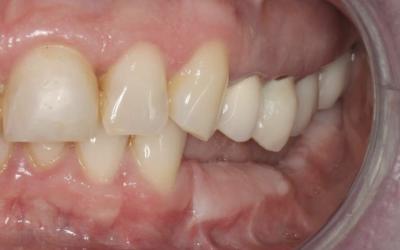
Il est fondamental de maîtriser les techniques de chirurgie muco-gingivales avant de gérer des traitements avances en implantologie.
La dissection nécessaire pour refermer les berges en fin de
ROG rend généralement indispensable la réalisation d’un approfondissement vestibulaire associée à une greffe gingivale libre épithélio-conjonctive à 4 mois.
L’approfondissement vestibulaire est réalisé à partir du reliquat crestal de gencive kératinisé, en demi épaisseur, sur un minimum de 3 mm.
Il est très important de respecter le plan profond qui sera le plan d’accroche pour les sutures qui vont stabiliser le nouveau fond de vestibule et la greffe.
Prenez soin de vous méfier des obstacles anatomiques.
Les sutures sont ici en PGA rapide 5/0.
Parution LS N°81, journal-stomato-implanto.com, Spécial Greffe Osseuse
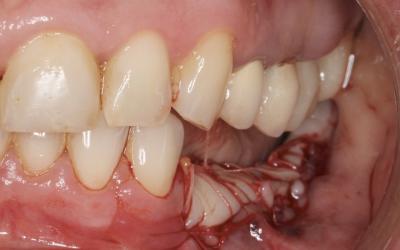
Réouverture et pose des implants :
La réouverture pour cette technique n’implique pas de gros lambeaux puisque nous n’avons que 2 vis crestales à déposer.
Cela évite un sérieux trauma osseux lié au lambeau nécessaire pour déposer une grille Ti ou une membrane dPTFE armée par exemple.
La chirurgie de pose d’implant est donc assez simple puisqu‘elle n’implique aucune dépose complexe.
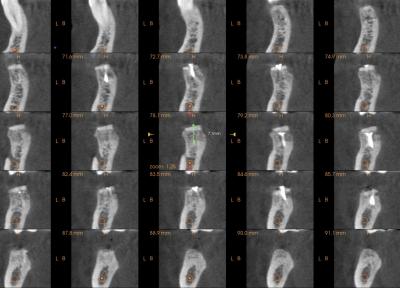
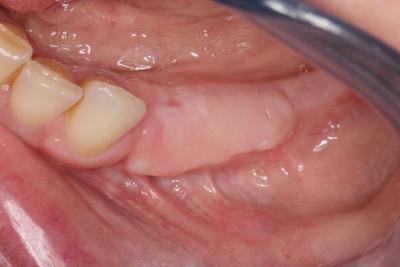
Lors de la réouverture, il faut évaluer la qualité de l’os néoformé.
Ici, nous voyons clairement la revascularisation de la corticale d’allogreffe Biobank mise en place.
De même, nous voyons clairement la néo-corticale en vestibulaire au niveau de la portion articulaire recouverte de la membrane de collagène.
Ne plus voir de particule en surface à 6 mois est la signature de la qualité l’intégration osseuse du biomatériau.
En cas de présence d’une zone corticale non remaniée, non vascularisée, il me semble plus raisonnable de l’éliminer par fraisage et atteindre une zone osseuse néoformée bien vivante.
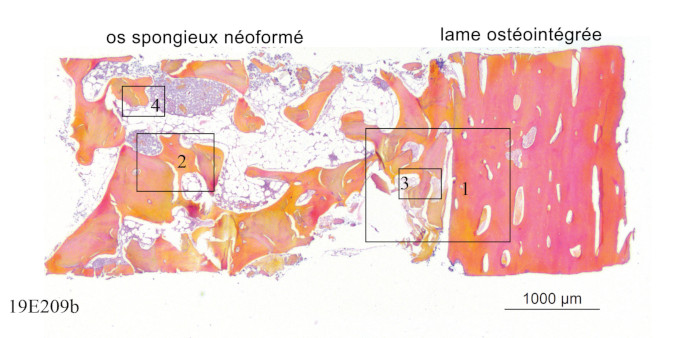
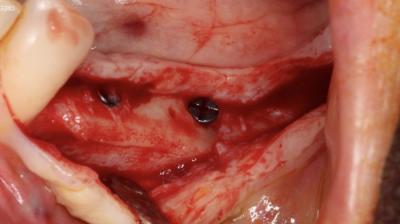
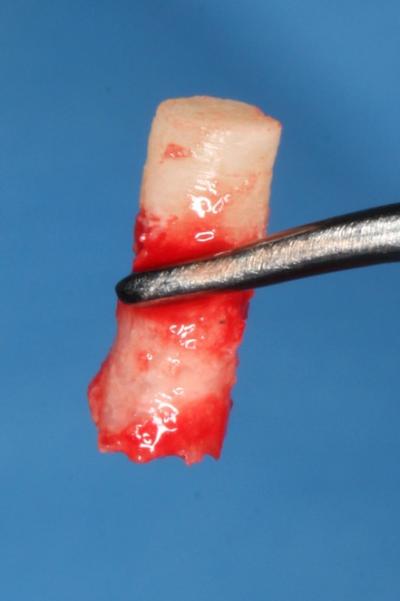
Après dépose des vis d’ostéosynthèse , nous avons réalisé au milieu de cette ROG une carotte pour analyse histologique (trépan de 3 mm de diamètre externe).
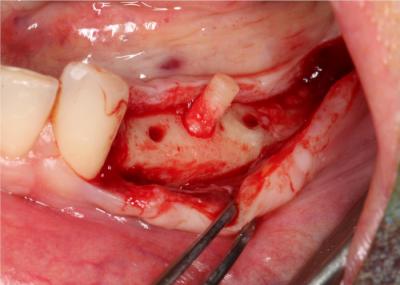
La qualité de densité et l’aspect en tout point comparable avec du D1/D2 autogène est remarquable.
Sur la photo de pose d’implants, nous pouvons voir sous le rebord discal du forage de 35 mm la tête de la vis d’ostéosynthèse laissée en place (la vis « jauge »). (ceci est au niveau du site de carottage pour histologie).
L’absence de zone de transition cliniquement décelable entre la lame, le site reconstruit autour des particules et l’os basal résiduel est également un critère clinique fort.
Ceci est totalement concordant avec l’aspect radiologique extrêmement « naturel ».
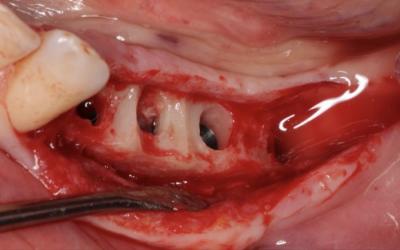
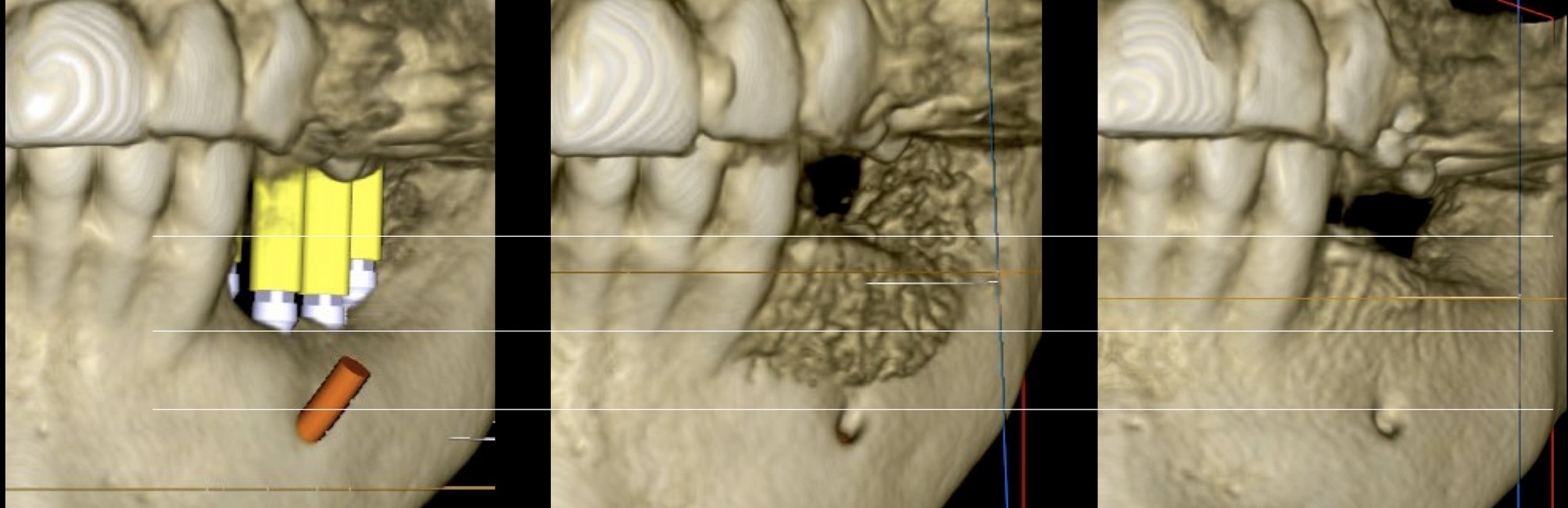
La qualité de la reconstruction permet de mettre en place 4 implants (In-Kone-Global D) en position infra-corticale (-1.5 mm).
La position infra-corticale est une sécurité supplémentaire. Les implants infra-corticaux et tissue-level sont les 2 grandes familles d’implants qui semblent permettent la meilleure stabilité osseuse au col implantaire. L’infra-cortical fournit une « marge » de tolérance supplémentaire en cas de remaniement secondaire.
Nous recommandons ainsi ce type de concept pour optimiser la biologie osseuse au niveau du col implantaire, tout en limitant les risques.
La possibilité de mettre 4 implants de longueur standard nous permettra de réaliser 4 couronnes unitaires transvissées.
Le transvissage de couronnes unitaires est la seule solution vraiment étanche, sans les risques inhérents au scellement. (ici, conicité 8°)
Pour limiter les récidives de péri-implantites qui ont gâché la vie de cette patiente, nous avons:
● revisité son hygiène de vie
● amélioré et programmé un suivi pour son hygiène buccale
● corrigé la forme de la crête osseuse et pose des implants dans un os néoformé d’un volume suffisant, et d’une qualité permettant un BIC (Bone to implant contact) satisfaisant.
● corrigé le biotype gingival et recréé un vestibule correct.
● mis des implants en unitaire, ce qui a permis de mettre en place des couronnes unitaires transvissées, sur des piliers Ti de la marque de l’implant, sans retouche, étanches.
Analyse et comparaison « avant / pendant /après » - qualité de cicatrisation
Nous vous recommandons de réaliser des photographie de vos traitements avancés pour en assurer le suivi. Ici, cet outil précieux permet dévaluer la transformation d’un site extrêmement défavorable en un site favorable.
De même, pour une analyse radiologique correcte, le minimum est une imagerie de qualité (ici CBCT Carestream 9300) avec:
- -des reconstruction 3D qui permettent de voir la Néo-corticale
- -des séries de coupes où la précision d’image permet de voir à 4 ou 6 mois les critères radiologiques de succès d’une ROG.
Il me semble de plus en plus évident que nous devons revenir sans concession sur nos traitements, analyser le plus objectivement possible le avant/après, évaluer la situation dans sa complexité globale (patient, défaut osseux, historique....), et observer le comportement de la technique et des matériaux employés.
N’hésitez pas à réaliser des carottes osseuses pour analyse histologique.
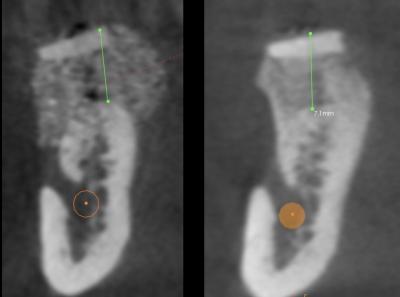
Cela reste le meilleur moyen d’analyse qualitatif de l’os néoformé.
Cependant, une néocorticale clinique et radiologique, tout comme les trabéculations et le turn over, constituent les signes principaux universels et fiables.
Nous devons les évaluer systématiquement pour signer du succès que notre acte.
Plus nous prenons le temps de revoir les photos mer-opératoires et les réouverture, plus nous mettons en parallèle les étapes radiologiques, plus le bénéfice de l’analyse est positif et objectif. Soyons critiques avec nous-mêmes!. Plus les techniques sont avancées, plus elles mettent en exergue l’impact des pré-requis chirurgicaux du praticien et la capacité biologique du patient à cicatriser (et à faire durer).
Il ne faut pas perdre de vue que si les biomatériaux nous permettent d’éviter les prélèvements autogènes, ils ne changent rien sur la complexité technique de la reconstruction, ni pour la gestion de la dissection des tissus mous, ni sur l’impact du patient...
N’oublions pas que tous les patients ont une capacité/qualité de cicatrisation qui leur est propre, dépendante de leurs gènes et de leurs hygiènes (vie/buccale) et qu’il n’est pas raisonnable d’envisager de telles chirurgies sur un terrain défavorable, car, que nous le voulions ou pas, c’est le patient qui cicatrise!
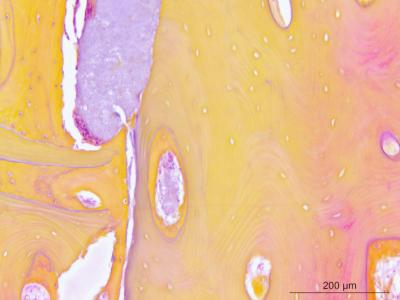
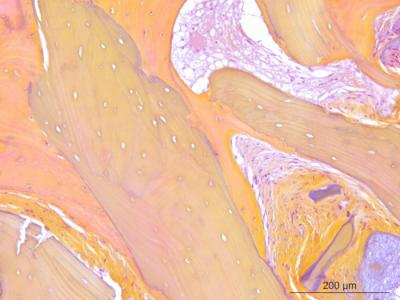
L'analyse histologique est le témoin objectif ultime qui permet de voir à l'échèle cellulaire la qualité réelle de l'os néoformé obtenu et du comportement de la lame corticale après cicatrisation.
Ici le pourcentage d'os néoformé est proche de 50%. Il est intimement construit autour des particules d'allogreffe, témoignant de leur qualité biologique/affinité des ostéoblastes. (Analyse histologique HES par Novotech-Bron)
Parution LS N°81, journal-stomato-implanto.com, Spécial Greffe Osseuse