Reconstruction osseuse en secteur esthétique : faut pas dévisser !
 Quels sont les critères techniques qui permettent de fiabiliser les reconstructions osseuses autogènes dans le secteur esthétique sur une patiente qui présente un large défaut osseux?
Quels sont les critères techniques qui permettent de fiabiliser les reconstructions osseuses autogènes dans le secteur esthétique sur une patiente qui présente un large défaut osseux?
Auteur : Dr Pierre Keller, cabinet de chirurgie orale et implantologie, Strasbourg
Unité de chirurgie buccale, Hôpitaux universitaires de Strasbourg
Une restauration implantaire esthétique et fonctionnelle implique une bonne gestion des tissus durs et des tissus mous. Compte tenu de sa capacité de cicatrisation et de sa prédictibilité, l’os autogène reste le « gold standard » pour la reconstruction de grands défauts alvéolaires. Cependant, de nombreux facteurs influencent le succès des reconstructions. Notre patient présente un large défaut osseux en regard de 11 et 12 suite à de nombreuses tentatives de résection apicale (fig. 1 et 2). Il présente une ligne du sourire haute et attend un résultat esthétique et stable de sa restauration implantaire. Nous allons essayer de définir les critères techniques qui permettent de fiabiliser les reconstructions osseuses autogènes dans le secteur esthétique.

Fig 1 - Situation clinique avant le traitement. Les dents 11 et 22 sont mobiles et présentent une récession gingivale importante.
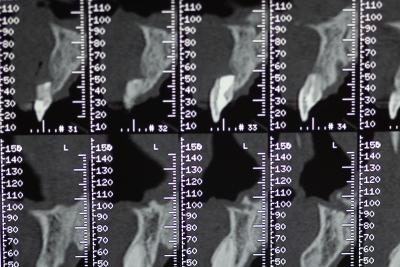
Figure 2 - Les coupes radiologiques montrent l’importance de la perte osseuse suite aux nombreuses tentatives de résection apicale
L’utilisation d’os autogène implique un site de prélèvement. Les prélèvements intra-oraux peuvent être réalisés sous anesthésie locale en un temps relativement court. La proximité du site donneur et du site greffé limite le temps chirurgical et la morbidité (Misch, 1997). La zone rétromolaire constitue la zone de prélèvement de premier choix, elle correspond a une structure osseuse appelée « ligne oblique externe » qui s’étend de la partie antérieure du ramus jusqu’au corps de la mandibule. Cette structure osseuse en plateau est située latéralement par rapport à la crête alvéolaire. La taille du prélèvement va alors dépendre de ce volume estimé grâce aux examens pré-opératoires. La radiographie panoramique permet la localisation du canal mandibulaire et du foramen mentonnier. La palpation de la ligne est une étape essentielle pour l’estimation de son volume. Ces examens peuvent être complétés par un examen 3D type cone beam pour évaluer exactement la position du canal mandibulaire.
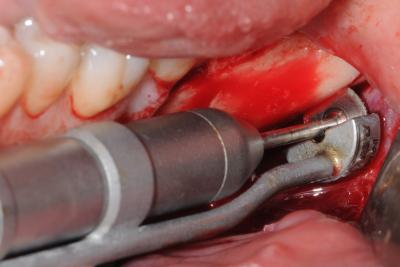
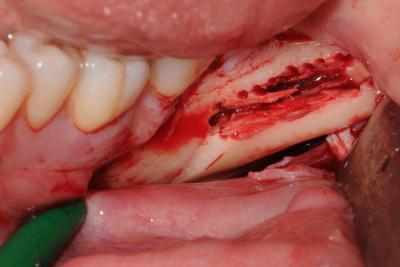
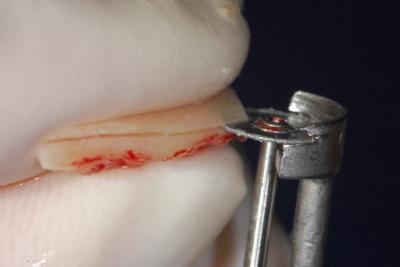
Un certain nombre d’instrumentation a été décrit dans la littérature tel que le trépan ou la fraise fissure. Cependant, pour obtenir un minimum de perte osseuse l’utilisation d’un disque est indiquée (Khoury et Happe, 1999). La MicroSaw® (Dentsply Sirona) est caractérisée par un disque diamanté avec un rayon maximal de 3,2 mm et une épaisseur d’uniquement 0,25 mm. Cette instrumentation est complétée par un protecteur de disque pour protéger les tissus mous durant les ostéotomies. Le greffon est prélevé selon un protocole défini, sous irrigation continue avec une solution saline stérile. L’ostéotomie verticale distale est réalisée à la limite entre le volume de la ligne oblique externe et le ramus (fig. 3). L’ostéotomie horizontale rejoint les deux ostéotomies verticales en apical. L’utilisation d’un disque impose que les lignes se surcroisent en superficie pour se croiser en profondeur. Des perforations corticales occluso-crestales d’environ 2-3 mm de profondeur sont réalisées entre les deux ostéotomies verticales au niveau du plateau de la ligne oblique externe. Ces perforations sont reliées à l’aide du ciseau à os afin de créer une tension permettant de luxer le bloc. La tension provoquée par le ciseau à os crée une ligne de fracture guidée par les ostéotomies superficielles pour libérer le bloc (fig. 4 et 5).
Figure 3 Ostéotomie verticale distale avec la pièce à main de la MicroSaw® (Dentsply Sirona)
Figure 4 Le bloc luxé après l’utilisation du ciseau à os pour créer le trait de fracture
L’utilisation d’une rape à os sur les bords du site de prélèvement permet d’adoucir les angles et de collecter des particules osseuses. Il est possible d’associer le prélèvement à l‘extraction de la dent de sagesse adjacente (fig.3).
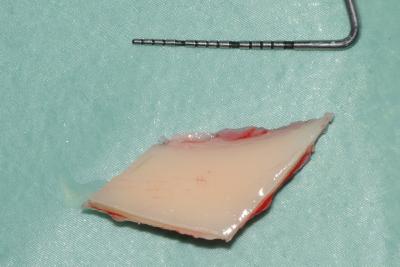
Figure 5 Le bloc prélevé limité par les ostéotomies du disque diamenté de la MicroSaw® (Dentsply Sirona)
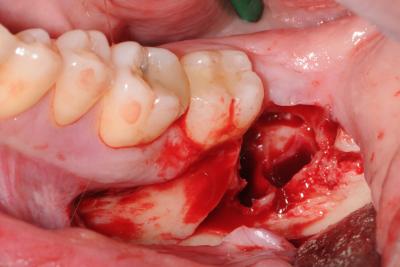
Figure 6 La zone de prélèvement après extraction de la dent de sagesse incluse 38
Les suites post-opératoires sont semblables à celles de l’extraction d’une dent de sagesse incluse. Par rapport au prélèvement mentonnier, le prélèvement rétromolaire entraine moins de douleurs post-opératoires et ne risque pas de provoquer des troubles de la sensibilité des incisives mandibulaires (Misch, 1997).
La MicroSaw® (Detnsply SIrona) permet au chirurgien de prélever un bloc osseux en un temps court sans risque anatomique si le protocole est strictement respecté.
L’os rétromolaire est un os cortical difficile à être revascularisé. Un greffon faiblement revascularisé contenant beaucoup d’ostéocytes morts va être éliminé par des processus de résorption ostéoclastiques. La technique originelle de greffe de blocs osseux épais a été modifiée pour améliorer la revascularisation et la régénération des greffes. La formation de la couche ostéoide est possible sur chaque surface libre du greffon grâce au processus d’ostéoconduction. Si le bloc osseux est divisé en petites particules, la surface totale de l'os greffé augmente exponentiellement et sa capacité à être régénéré est démultipliée (Pallesen, 2002). De plus, comparé à un bloc d’os cortical, l’espace intergranulaire laisse l’espace nécessaire à l’angiogenèse. L’os particulaire a une meilleure régénération mais il faut pouvoir donner une forme à la greffe. Certains auteurs décrivent l’utilisation de membranes non résorbables pour maintenir les particules mais ces membranes montrent un taux d’exposition associé à un taux de complications élevé (SImion 2001).
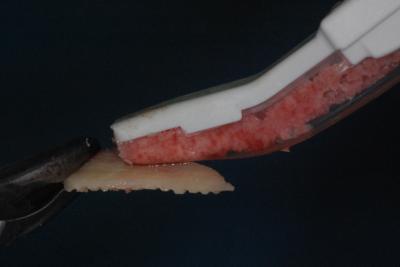
Le concept biologique de greffe consiste à dédoubler le bloc cortical rétromolaire en le coupant longitudinalement avec la MicroSaw® (Khoury, 2007) (Fig 7). Chaque bloc est encore travaillé avec une rappe à os pour l’affiner et obtenir des particules d’os riches en ostéoblastes et ostéocytes de qualité (Zaffe, 2007) (Fig. 8).
Figure 7 Le bloc est séparé longitudinalement avec la MicroSaw® (Dentsply Sirona)
Figure 8 Chaque bloc est affiné et de l’os particulaire est récupéré avec le SafeScraper® (Meta)
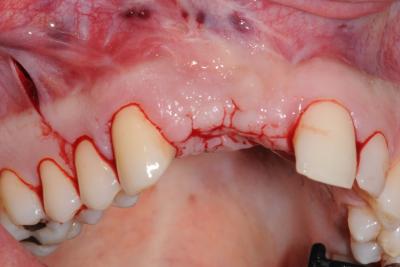
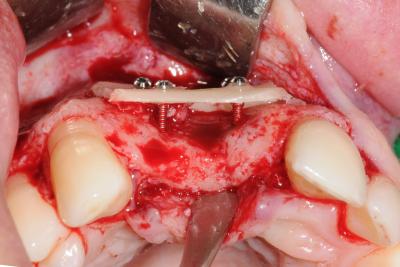
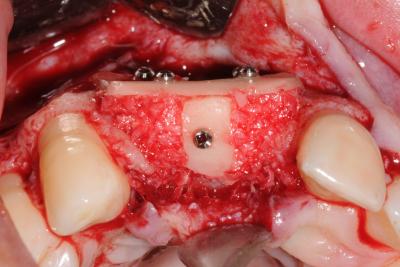
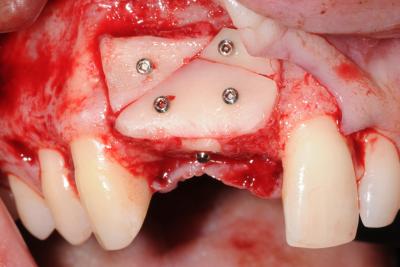
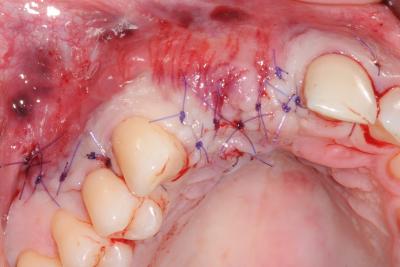
Pour la reconstruction de défauts osseux dans le secteur esthétique, l’accès au site receveur par une incision crestale est adapté. Cette incision offre une excellente visibilité au défaut et permet une bonne accessibilité. L’incision de décharge est décalée derrière la bosse canine et à deux dents en distal de l’édentement (fig. 9). Ce tracé d’incision évite la création de cicatrice dans le secteur esthétique. Le concept biologique de greffe est très facilement appliqué pour ce type de déficit osseux. Les blocs d’os corticaux obtenus sont utilisés pour donner la forme à la greffe et les petites particules osseuses forment le corps de la greffe. Les blocs osseux amincis sont d’abord fixés à distance pour qu’un espace subsiste entre la crête atrophiée et le greffon (fig. 10). Le niveau greffé est défini par les pics osseux adjacents au défaut. L’espace résiduel est rempli d’os spongieux et de petits morceaux osseux corticaux mandibulaires. Les blocs corticaux affinés jouent alors le rôle d’une membrane biologique. Un bloc occlusal peut être utilisé pour la reconstruction de défauts verticaux inter-implantaires (fig. 11, 12). Le bloc stabilisé par une vis d’ostéosynthèse permettra d’augmenter verticalement le niveau osseux pour supporter la future papille. La fermeture est réalisée, après une incision du périoste, par le repositionnement et la suture étanche du lambeau vestibulaire (fig.13).
Figure 9 Situation clinique 2 mois après les extractions avec le tracé d’incision crestale et la décharge distale
Figure10 Le bloc osseux affiné est stabilisé a distance du site receveur avec des vis d’ostéosynthèse (MicroScrew®, Stoma)
Figure 11 L’espace entre le bloc vestibulaire et l’os résiduel est comblé d’os particulaire et un bloc occlusal est placé en inter-implantaire
Figure 12 Le niveau osseux vertical inter-implantaire est obtenue grâce au bloc occlusal stabilisé avec une vis d’ostéosynthèse (MicroScrew®, Stoma)
Figure 13 Après l’incision périostée, la plaie est suturée par une alternance de matelassiers horizontaux et points simples
Figure 14 Radio panoramique post-opératoire avec le site de prélèvement associé à l’extraction de la 38 et la reconstruction région 11-12
La régénération de ce type de greffe atteint sa maturité́ au bout de 4 mois : la zone remplie avec de l’os broyé́, où les implants seront posés, est bien revascularisé. La couleur rougeatre est significative de cette bonne revascularisation (fig. 15). La vis du bloc occlusal inter-implantaire est laissée en place pour stabiliser le volume (fig.16).
Figure 15 Situation clinique 4 mois après la greffe. La zone greffée montre une belle régénération
Figure 16 Mise en place de 2 implants Ankylos® (Dentsply Sirona). La vis d’ostéosynthèse inter-implantaire est laissée en place
Sur le soutient osseux, un volume et une quantité suffisante de gencive kératinisée sont indispensables afin d’assurer une restauration esthétique pérenne. Lors de la reconstruction de défauts osseux, le recouvrement de la greffe peut entraîner une perte de vestibule. Cette situation peut être traitée par différente technique d’aménagement gingival. Au maxillaire, le lambeau à repositionnement apical lors du second temps chirurgical permet de ramener un bandeau de gencive kératinisé peri-implantaire. SI le volume de gencive kératinisée est suffisant, le conjonctif supra-implantaire peut être déplacé en inter-implantaire ou en vestibulaire des implants (figure 17et 18). Ces aménagements tissulaires sont une des clés de la stabilité des reconstructions osseuses dans le temps. En effet, le décalage des insertions musculaires protège l’os et donnera accès au patient à une bonne hygiène.
Figure 17 Situation clinique 3 mois après la pose des implants.
Figure 18 Mise en place des vis de cicatrisation avec décalage de la gencive kératinisée en vestibulaire des implants
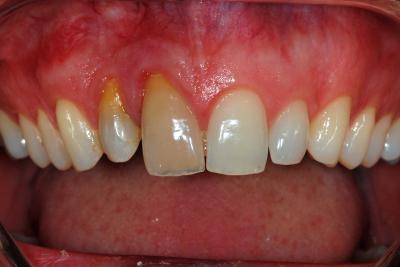
Enfin, l’aménagement prothétique provisoire permet de modeler les tissus peri-implantaires et de finaliser l’architecture papillaire. Une restauration provisoire transvissée est mise en place pendant 3 mois. Le profil d’émergence est ajusté avec du composite pour aligner les collets aux dents adjacentes (fig. 19). Cette phase provisoire est indispensable pour obtenir le relief papillaire (fig. 20). Après l’empreinte définitive des profils d’émergence, les piliers anatomiques définitifs CFAO en titane nitrurée sont mis en place et les couronnes définitives scellées (fig. 21 et 22).
Figure 19 Le profil d’émergence des couronnes provisoires transvissées sont ajustées avec du composite
Figure 20 Après 3 mois de maturation des tissus, l’architecture papillaire est obtenue
Figure 21 Les piliers anatomiques en titane nitruré Atlantis (Dentsply Sirona)
Figure 22 Couronnes définitives en place
Figure 23 Situation clinique et radiologique 5 ans après la fin du traitement

La vis du bloc occlusal inter-implantaire est laissé en place tout au long du traitement. La situation clinique et la radiographie montre la stabilité du niveau osseux inter-implantaire autour de la vis d’ostéosynthèse. Malgré la progression des biomatériaux, l’os autogène est irremplaçable pour les reconstructions volumineuses. La préparation des blocs corticaux et la gestion des tissus mous sont les clés du succès et de la stabilité des tissus péri-implantaires à long terme. La situation clinique et la radiographie montre la stabilité du niveau osseux inter-implaltaire autour de la vis d’ostéosynthèse (fig.23)
Parution LS 77, Mars 2018
Bibliographie
Khoury F Happe A Zur diagnostic und Methodik von intra oralen Knochenentnahme. Z. Zahnartztl. Impltol 1999, 15, 167-76
Khoury F, Antoun H., Missika P. Bone augmentation in oral implantology, Quintessence INternational 2007
Misch CM Comparaison of intraoral donor site for onlay grafting to implant placement Int J Oral Maxillo Implts 1997 ;12 767-76
Pallesen L, Schou S, Aaboe M, Hjorting-Hansen E, Nattestad A,
Melsen F. Influence of particle size of autogenous bone grafts on the early stages of bone regeneration: a histologic and stereologic study in rabbit calvarium. Int J Oral Maxillofac Implants 2002;17:498–506.
Simion M, Jovanovic SA, Tinti C, Benfenati SP. Long-term evaluation of osseointegrated implants inserted at the time or after vertical ridge augmentation. A retrospective study on 123 implants with 1-5 year follow-up. Clin Oral Implants Res 2001;12:35–45.
Zaffe D, D’Avenia F. A novel bone scraper for intraoral harvesting: a device for filling small bone defects. Clin. Oral Impl. Res. 18, 2007; 525–533
n