Photobiostimulation laser en orthopédie
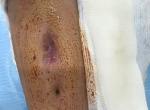
Application de la photobiomodulation par laser après traumatisme de la cheville droite suite à une chute
Auteur : Dr BOURNINE Mohand Arab
Docteur en chirurgie dentaire
• Diplôme universitaire en implantologie orale et biomécanique (université technologie de TROYES, France)
• Certificat de compétence clinique en chirurgie dentaire laser assisté (université Paris 7)
• Diplôme universitaire européen en chirurgie dentaire laser assisté (université Milan Paris 7)
• Certificat d’étude et de recherches approfondies en implantologie orale (SFBSI)
• Diplôme universitaire en chirurgie implantaire avancée.
Introduction
La photobiomodulation parfois appelée thérapie par laser de faible énergie (LLLT) est le processus par lequel des chromophores absorbent sélectivement les longueurs d’onde de basse énergie et engendrent des phénomènes de signalisations cellulaires à l’ origine de synthèses biologiques majeures. La PBM a une action sur le métabolisme cellulaire de nos tissus comparable à la photosynthèse des cellules végétales. L’énergie lumineuse est transférée aux différents organes de nos cellules pour stimuler les fonctions métaboliques qui produisent plusieurs effets cliniques remarquables comme les effets antalgiques et anti-inflammatoires ou les effets de cicatrisation.
Grâce à ses propriétés stimulantes confirmées au cours des trois dernières décennies par de nombreuses études, la PBM est aujourd’hui étendue à de nombreux domaines de la médecine, tel que l’endocrinologie, la neurochirurgie, la dermatologie , et la dentisterie notamment ce type de photothérapie comptent one large gamme de source de lumière non ionisantes Telles que le laser, les LED et la lumière visible et proche infrarouge a des doses non thermiques.
La PBM intéresse toutes les spécialités médicales ; cancérologie, neurologie, dermatologie, chirurgie dentaire, la médecine du sport parmi tant d’autres.
Présentation du cas
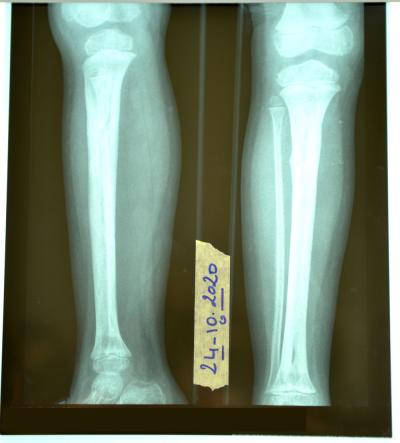
Il s’agit d’un enfant de 5 ans victime d’un traumatisme de la cheville droite suite à une chute ayant occasionnée chez lui un décollement épiphysaire déplacé de l’extrémité inférieure du tibia droit, ayant bénéficié d’un plâtre circulaire, suite à ça , le chirurgien était dans l’obligation de procéder à l’ablation du plâtre l’écho doppler faite le jour même révèle une thrombose veineuse profonde et superficiel et signe de stase. Depuis l’enfant à été hospitalisé en pédiatrie et mit sous claforan, gentamicine, flagyl vancomycine et lovenox.
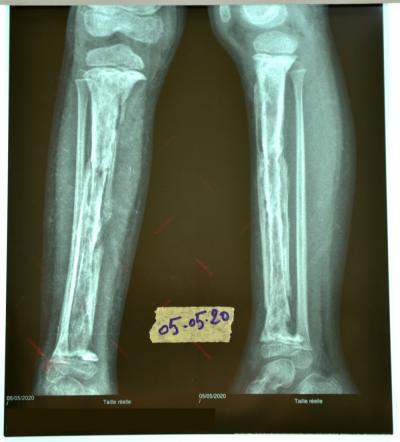
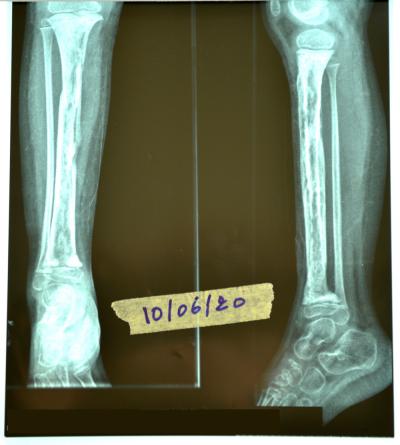
Au bout d’une semaine l’enfant à développé une ostéite ainsi qu’un abcès des parties molles de la face antérieure de cette jambe auxquelles on a fait une incision et drainage de l’abcès le jour même avec prélèvement du pus dont l’ECB à isoler un klebsiella sensible au bactrim, gentamycine et ciprofan
L’antibiothérapie est adaptée à l’antibiogramme donc sous triple antibiothérapie.
Mes confrères chirurgiens de l’hôpital m’ont sollicité afin de mettre en place notre protocole PDT sans colorant car toutes les tentatives de traitement sont vouées à l’échec.
L'enfant présente une ostéomyélite avec une lyse osseuse très prononcée; toute la cortical est pratiquement atteinte avec une suppuration importante à travers les deux fistules présentes sur la partie antérieur de la jambe, évoquant la présence d'une flore bactérienne très pathogène résistante aux antibiotique.
Il est nécessaire d'effectuer un prélèvement avec analyse bactérienne (sonde ADN pour étudier aussi bien les bactéries vivante que morte et le résultat est principalement semi quantitatif ou alors une PCR (polymérase chain réaction) qui est une amplification d'une cellule cible sur l'ADN bactérienne), chose dont nous ne disposant pas au niveau de notre hôpital.
Le protocole consiste à l'utilisation du laser ER-YAG dont la longueur d'onde est de 2940 nm dont la fibre sera introduite à travers la fistule afin d'éliminer tous les tissues de granulations suivie par une décontamination avec un laser DIODE 980 nm puis par la suite prendre le relais avec la photobiomodulation avec des intervalles de temps allant de 3 à 5 jours.
Le laser ER-YAG est très absorbé par l’hydroxyapatite, il permet donc de travailler même sur la surface osseuse du tibia et ne crée aucun échauffement tissulaire ou osseux.
Le Tips du laser ER-YAG est introduit dans la fistule ,une irradiation avec un paramétrage approprié (puissance 1,8w , énergie 50 mj ,fréquence 30 hertz ,eau 20 % , air 60 %) permet d’éliminer tous les tissus de granulations .
Laser ER-YAG, avec sa longueur d’onde prouve par de nombreuses études histologiques et les résultats cliniques, son intérêt dans le traitement des tissus mois et tissus durs.il apporte un intérêt biologique (bactéricide, vasodilatatoire ou coagulant, biostimulant) sur l’ensemble des cellules du site chirurgical traite’ avec l’avantage d’une réduction importante des suites opératoires (douleurs et fièvre).
Ensuit on procède à la décontamination du site avec un laser diode de 980 nm ,qui possède des actions principales à savoir l’effet photo dynamique afin de décontaminer les lésions (tissus durs et mous)sous peroxyde d’hydrogène a 10V qui sera déposer à travers les 2 fistules qu’on laisse agir pendant quelques minutes afin de permettre une bonne oxygénation de tissus.
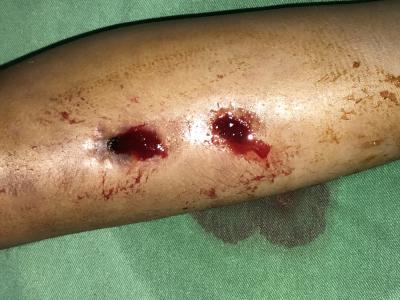
Nous utilisons ensuite un rayonnement laser avec un réglage adéquat en mode pulse ou en mode super pulse pour bien maîtriser les effets thermiques ( fibre 400 micromètre, une puissance de crête 2,5 watts, t on 50ms, t off 117 ms , fréquence 6000 HERTZ , puissance moyenne 0,7 watts.) qui va produire de l’oxygène singulet puissamment bactéricide.
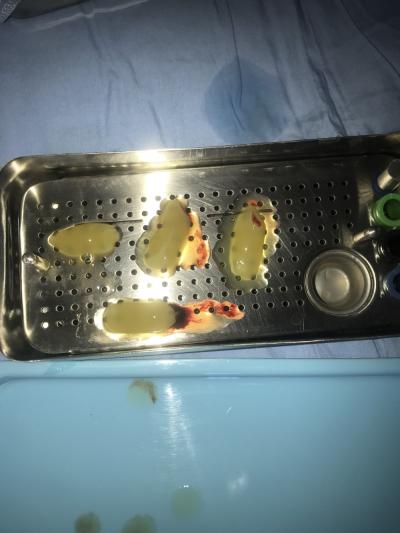
Un prélèvement sanguin est effectué pour récupérer des membranes de PRF qui seront introduites à travers les fistules afin d’apporter des facteurs de croissance et d’accélérer la cicatrisation.
Un pansement de type tulle gras est déposé sur la plaie sur lequel on met des compresses et du sparadrap.
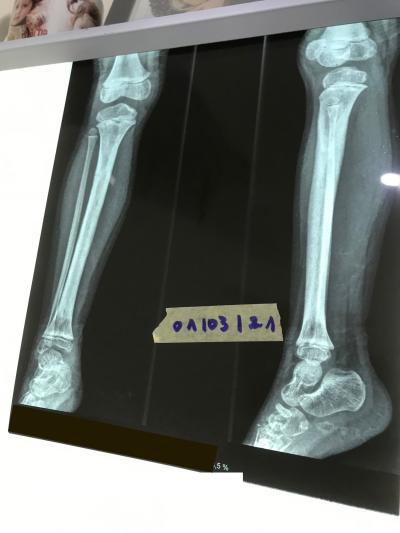
La plaie fait l’objet de trois actes de PDT espacées de trois à quatre jours d’intervalles ,ce qui s’avère dans ce cas suffisamment pour la première guérison .Avec cela ,la suppuration est quasiment disparues et même inexistante ,ceci était le premier signe d’encouragement pour continuer le traitement laser assisté.
L’aspect de la plaie s’est nettement amélioré dès la 3ème séance (9 jours environ)
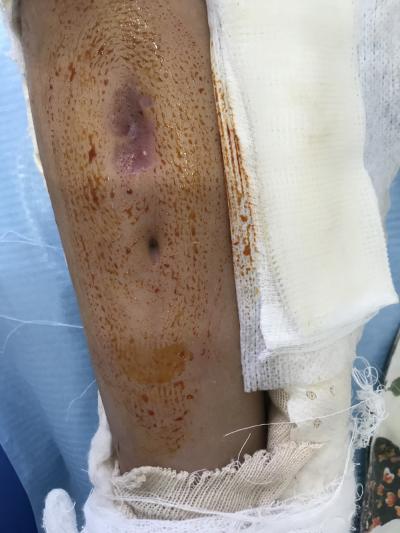
Cette photothérapie dynamique sans colorant est basée sur des réactions photochimiques dont l’accepteur d’énergie est l’oxygène. Ce dernier est indispensable au déclenchement de la réaction phototoxique et la concentration cellulaire en oxygène doit être supérieure à 2%.
Dioxygène →O2 Diamagnétique→ O2 Paramagnétique→ dioxygène
C’est la présence d’oxygène qui permet les réactions de photo oxydation et la production d’oxygène singulet ou des radicaux hydroxyles qui vont créer les altérations cellulaires.
Le Laser est un vecteur très intéressant pour le traitement des infections bactériennes à un stade précoce aussi bien qu’un stade avancé de la maladie.
Presque toutes les longueurs d’onde ont démontré à partir de leur capacité bactéricide et avec des paramètres de fonctionnement différents, des résultats positifs à la décontamination.
La photothérapie dynamique : l’association du peroxyde d’hydrogène à 3% et du laser permet une action bactéricide sur les germes anaérobiques.
L’effet photothermique va dissocier la molécule du peroxyde d’hydrogène pour libère dans le milieu des ions OH-, H+ qui sont bactéricides, de l’eau H2O, de l’ozone indispensable dans les réactions immunitaires et de l’oxygène singulet fortement bactéricide.
La biostimulation a plusieurs effets à savoir :
Un effet anti-inflammatoire (de Moraes et al; 2013)
Une stimulation du système immunitaire.
Une action antalgique et un effet myorelaxant
Une accélération de la multiplication cellulaire (Amaroli et al. 2015a),la différenciation et la synthèse de protéines ainsi qu’une stimulation des cellules de la régénération et de la revascularisation.
Il en résulte une accélération de la cicatrisation des tissus mous et de la réparation osseuse et nerveuse ainsi qu’une réduction des suites opératoires (Mester et al, 1985) (Nissan Et al .2006 ,Dortbudaket al.2000).
Différentes études ont permis de mettre en évidence une augmentation de l’ATP d’environ 20% due à l’effet de rayonnements laser proche de l’infra-rouge (Tafur et al, 2010, Benedicenti et al .2008).
Par la suite, des séances de biostimulation sont effectuées chaque intervalle de trois jours pour accélérer la cicatrisation. La biostimulation fait partie des effets invisibles du laser qui va apporter un plus à l'acte chirurgical a savoir booster et améliorer la physiologie et la cicatrisation.
Il existe une disparité dans les dosages utilisés :
Les dosages faibles sont inefficaces et les doses hautes ont un effet minimal ou inhibiteur. Une fenêtre d’action avec des fluences comprises entre 0,05 et 13j /cm est très recommandée.




