Optimalisation esthétique par préservation du volume osseux par des comblements post-extraction- nels à l’aide d’une allogreffe (DFDBA) et de concen- trés plaquettaires, et par l’utilisation d’implants inté- grant le concept du Plateform-Switching.
Auteurs :
Optimalisation esthétique par préservation du volume osseux par des comblements post-extractionnels à l’aide d’une allogreffe (DFDBA) et de concentrés plaquettaires, et par l’utilisation d’implants intégrant le concept du Plateform-Switching.
Ali El Nasri DDS, yassin Bouzelmat DDS, Laurence Evrard MD DDS PhD
Introduction
Au travers de la présentation des étapes d’un cas clinique, nous illustrons les avantages apportés par la combinaison d’une technique de comblements alvéolaires post-extractionnels à l’os de banque et aux concentrés plaquettaires,et d’un système implantaire intégrant le concept du « platform-switching »,afin d’obtenir un résultat esthétique et fonctionnel favorables.
Il existe un espace biologique péri-implantaire d’environ 3mm de hauteur comparable à celui existant autour des dents naturelles. La différence réside surtout dans l’attache conjonctive dont la vascularisation est appauvrie et donc le potentiel de défense réduit. La preuve de la mémoire biologique des 3mm est apportée : une récession gingivale et un triangle noir apparaissent s’il y a une résorption osseuse ; de même qu’un manque d’épaisseur de muqueuse entrainera un remodelage osseux consécutif1.
La stabilité des tissus mous et durs péri-implantaires dépend du respect de l’espace biologique, de la proximité avec l’os du Tissu Conjonctif Inflammatoire (TCI) et du hiatus à la jonction implant-pilier (JIP), de l’état de surface, de la biocompatibilité de l’implant et du design de la connexion.
Le micro-gap est responsable de l’infiltration bactérienne dans la connexion et les micromouvements l’animant provoquent un effet pompe sur la salive, à l’origine d’une inflammation chronique formant un TCI2. Celui-ci étant responsable de la résorption osseuse sur le long-terme. La réduction de l’inflammation et de la résorption passe par la fermeture du gap et l’abolition des micromouvements via une connexion conique stable et étanche à la flore parodonto-pathogène classique.
Le concept de « platform-switching », signifiant « décalage de la connection prothétique par rapport au plateau de l’implant » éloigne le hiatus à la JIP de la crête osseuse et permet de réduire les dimensions du TCI tout en formant une chambre de régénération où s’insinue un manchon de tissu muqueux protégeant l’os. Cette épaisseur muqueuse garantissant de meilleurs résultats esthétiques par la conservation du support des papilles inter-dentaires et implantaires. Le double platform-switching permettra alors de réduire la distance inter-implantaire à moins de 3 mm en considérant la dimension du décalage de la plateforme et la composante horizontal de l’espace biologique3.
Le cône morse est une connexion s’assimilant à une soudure à froid entre le pilier et l’implant de sorte que l’ implant se comporte comme un implant monobloc. La liaison étanche aux bactéries, l’absence de micromouvement, la répartition homogène du stress occlusal notamment sur l’os trabéculaire sont des avantages certains permettant d’obtenir une résorption osseuse très faible dans le temps4.
Présentation du cas clinique et plan de traitement
Un patient de 52 ans se présente dans notre service, souhaitant une réhabilitation dento-maxillaire et mandibulaire.
L’interrogatoire médical révèle un antécédent d’hépatite A ainsi qu’un tabagisme important (environ 20 cigarettes par jour).
L’examen exobuccal montre :
un décalage des bases osseuses dans le sens d’une classe III d’Angle
un affaissement des tissus péri-buccaux avec apparitions de rides
un étage inférieur de la face sous-évalué par rapport aux normes.
L’examen endobuccal montre :
une parodontite chronique généralisée avec atteintes sévères
une technique d’hygiène maîtrisée
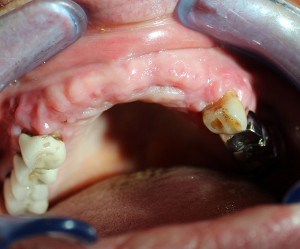
des prothèses fixées supportées par des piliers viables au maxillaire supérieur (photo1)
des surfaces d’usure dues au bruxisme
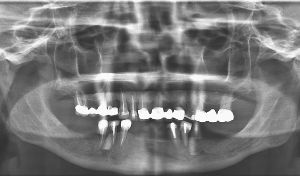
Un dental scanner est prescrit et un plan de traitement établi :
extractions des dents concernées et comblement des alvéoles
pose des implants
dénudation des implants
étapes prothétiques
Etape chirurgicale
Une infiltration de xylocaïne adrénaline est effectuée avant l’extraction des dents mandibulaires (43, 44, 45, 33 et 34) et du secteur antérieur maxillaire (11, 12, 13, 21 et 23). Ces extractions ont été effectuées à l’aide de chirurgie piézoélectrique permettant de préserver les murs osseux presque intacts. (photo 2 et 3 )
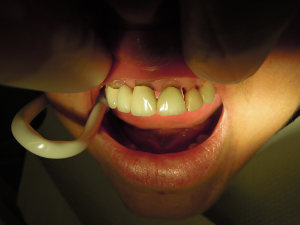
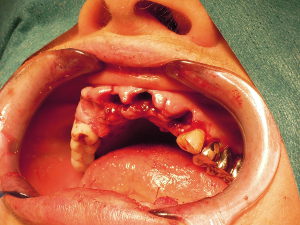
Suit la préparation5 du concentré plaquettaire:
4 à 6 tubes de sang veineux sans anticoagulant sont prélevés
centrifugation immédiate à 3000 tours/minute pendant 10 minutes (photo4)

3 strates apparaissent dans le tube selon leur poids moléculaires (photo 5):

un culot d’hématies au fond du tube
un surnageant plasmatique acellulaire en superficie
un caillot de fibrine du concentré plaquettaire chargé en plaquettes au milieu.
Le caillot de fibrine est concentré en facteurs de croissance plaquettaires (FCP) selon un gradient : la partie proche du plasma est moins concentrée en FCP que celle, dite « buffy-coat », liée au culot d’hématies. (photo5).
Les alvéoles sont rincées avec le surnageant plasmatique puis les comblements alvéolaires sont réalisés à l’aide d’un mélange d’os de banque 300-500μ (allogreffe- DFDBA) et de buffy-coat riche en FCP. Le tout est déposé dans les alvéoles puis recouvert d’une membrane riche en FCP (photo6). Enfin une suture au vicryl 3.0 rapide (photo 7) et l’administration d’amoxicilline, d’ibuprofène, de paracétamol et de bain de bouche à la chlorexidine est prescrite.
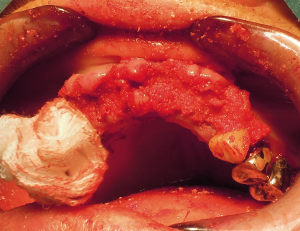
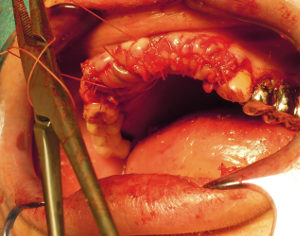
Une prothèse provisoire a été préparée à l'avance et intégrant des embrasures pour permettre la libre croissance de la muqueuse sans obstacle de résine. Cela permet aussi d'éviter une résorption par compression de l'os alvéolaire crestal et vestibulaire.
Un contrôle à 2 semaines post-opératoire est prévu, ainsi qu’à un mois afin de réaliser un guide radiologique en vue d’un scanner pré-implantaire. Ce dernier permettra de valider ou non le plan de traitement définitif (photo 9).
Etape implantaire
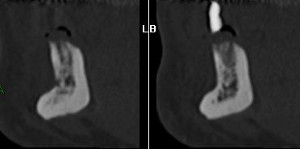
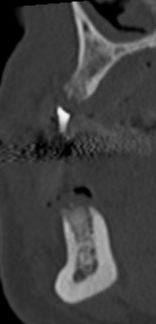
A trois mois après les extractions et les comblements, la pose d’implant est possible.
Une infiltration de deux cartouches de xylocaïne adrénaliné maxillaire et mandibulaire pour anesthésier le secteur à implantaire suivie d’une incision de la muqueuse sur la crête pour effectuer un décollement de la muqueuse sont effectuées.
Le guide radiologique est évidé au niveau des sites à implanter pour être utilisé comme guide chirurgical.
Au maxillaire antérieur, la crête osseuse est irrégulière et la patiente présentant un sourire gingival, une ostéoplastie superficielle est réalisée avec une fraise à os sur micromoteur et irrigation au sérum physiologique. Ceci dans le but d’augmenter la hauteur des futures couronnes prothétiques.
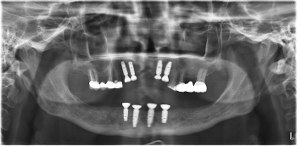
Huit implants de type platform-switching (Ankylos ®) sont posés en sous crestal en:
43 : un implant de 9,5 mm et de 3,5mm de diamètre (A) avec un torque inférieur à 30 N.cm et recouvert d’une vis de couverture. Aucune stabilité primaire n’est obtenue et une fenestration vestibulaire est apparente sur cet implant. De l’os de banque est appliqué au niveau de la fenestration. Un doute est posé sur le succès de ce pilier. (photo10)
41, 31 et 33 : des implants de 14×3,5 mm (A) avec un torque supérieur à 35 N.cm recouverts de vis de cicatrisation de 3 mm. (photo10)
13, 12, 22 et 23 : des implants de 11×3,5 mm (A) dans une crête fine et après préparation aux ostéotomes de Summers afin d’éviter les fenestrations. Un torque inférieur à 20 N.cm est mesuré et les implants sont recouverts de vis de couverture.
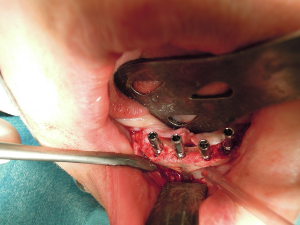
Une suture au Vicryl 3.0 rapide est effectuée pour garantir une fermeture étanche.
La même ordonnance que lors des extractions est prescrite au patient. Un contrôle post-opératoire à 1 semaine est prévu.
Le choix de l’implant
Le choix de l’implant est établi selon : le volume et la densité osseuse, la surface de l’implant, le type de la connexion.
Les implants Ankylos® sont micro-rugueux et sont dotés d’une connexion étanche par cône morse7 intégrant le concept du platform-switching. Par ailleurs, le design des spires du corps de l’implant est prévu pour répartir la charge occlusale.
Une résorption osseuse est fréquente après la pose d’un implant. Un positionnement en sous-crestal combiné à l’étanchéité de la connexion, favorise la création d’un profil d’émergence plus esthétique.
Une surface microrugueuse favorise l’ostéointégration. Les implants choisis sont microrugueux sur leur plateau. En les plaçant en sous crestal, l’os peut s’y former, favorisant ainsi un appui muqueux supplémentaire7.(photo12)
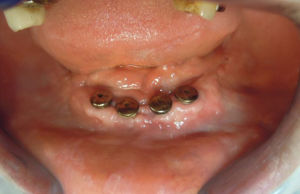
Enfin le platform-switching déplace la JIP vers l’intérieur, évitant ainsi une inflammation d’origine microbienne. En outre, le pilier étroit favorise la formation d’un manchon de tissus mous à son pourtour8.
Etapes prothétiques
Etant donné le faible torque d’insertion des implants ainsi que l’absence de stabilité de l’implant en 43, la dénudation est programmée à 6 mois post-opératoires.
On peut constater à la mandibule la parfaite cicatrisation ainsi que l'abondance de tissus kératinisé autour des vis, ce qui est utile au maintien de l'espace biologique permettant une résistance accrue à la péri-implantite. (photo12)

Au maxillaire, la largeur de la crête alvéolaire obtenue est suffisante. Le placement des implants est obtenu avec un torque d’insertion globale d’environ 20 N.cm. De fait, il était préférable de placer des vis de couverture.
La crête supérieure est large grâce à la préservation alvéolaire à l’os de banque et aux FPC. Notamment les membranes placées au-dessus du mélange sans fermeture primaire des berges. Ces membranes ont permis la croissance de muqueuse kératinisée en abondance et ne nécessitera pas l'apport d'un greffon conjonctif.
La dénudation est opérée en 13, 12, 22, 23. Après une vérification de l’ostéointégration de l’implant au niveau de la 43 via le mini-lambeau, nous constatons que l’implant est parfaitement circonscrit d’os, sans mobilité ni fenestration. La dénudation des implants en 43 et 41 est terminée par suture au vicryl 3.0 rapide.
Les prothèses provisoires sont adaptées aux vis de cicatrisations avec de la résine molle à l’intrados.
Les premières empreintes sont réalisées à 3 semaines. Nous remarquons à cette étape la création des manchons muqueux enserrant les vis de cicatrisations et garantissant une attache conjonctive abondante.
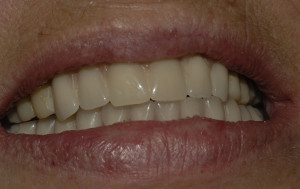
Conclusion :
La conception d’un système implantaire conjuguant platform-switching, cône morse, rugosité adaptée, biocompatibilité et implants respectant le parodonte et son espace biologique semble apporter certains avantages en termes de maintien osseux péri-implantaire et donc de soutien des tissus mous péri-implantaires. La gestion des tissus mous et du profil d’émergence est facilitée, et la prédictibilité et la stabilité des résultats sont améliorées tant sur le plan biologique, qu’esthétique ou phonétique.
En conclusion, après extractions atraumatiques, comblements alvéolaires avec DFDBA et FPC ,l’association du platform-switching, au cône-morse et au placement sous crestal, nous avons dans ce cas-ci pu préserver au mieux le parodonte péri-implantaire.
Des études prospectives à grande échelle doivent cependant être menées, en vue d’objectiver le résultat qui peut être obtenu à long terme avec ce type d’implants.
Bibliographie
1- Grognard : Muqueuse péri-implantaire & variation de support. Dentist News 2008 ; 5 : 23-31.
2- Luongo : Réponse des tissus durs et des tissus mous à la technique du platform switching. PDR 2008 ; 28(6) :551-55.
3- Chou : Crestal bone loss associated with the Ankylos implant : Loading to 36 months. J oral implantol 2004 ; 30 :134-143.
4- Abboud M, et al. Immediate looding of single-tooth implants in the posterior region. Int J Oral Maxillofac Implants. 2005 Jan-Feb; 20(1):61-8.
5- Dohan S, Choukroun J, Dohan A, Diss A, Mouhyi J, Gogly B: le PRF, un nouveau biomatériau de cicatrisation: aspect immunitaire. Implantodontie. 2004 ;13 :109-115.
6-Broggini N, et al. Peri-implant inflammation defined by the implant-abutment interface. J Dent Res. 2006 May;85(5):473-8.
7-Sethi A, Kaus T. An implant that does not smell – The Ankylos Implant. Featured in Irish Dentist-July 2002; Probe-July 2002; Dentistry-August 2003.
8-Chiche F, The concept of Platform-Switching. Journal de Parodontologie & d ́Ímplantologie Orale (JPIO) 2005; 30-36.




