Implant Zygomatique en secours

Quel que soit le nombre d’implants posés sur un maxillaire, greffé ou non, nous sommes confrontés à la péri-implantite. Et lorsqu’un édenté total a retrouvé le confort d’une denture fixe, il est psychologiquement difficile pour lui-même comme pour le praticien d’envisager la perte de cette restauration prothétique.
Auteur : Dr Sepher Zarrine
De plus, il est à noter l’impact financier et le budget à envisager afin de mettre en place un nouveau traitement et par conséquent une nouvelle prothèse.
Tantôt à la mode, tantôt controversée, la réhabilitation totale sur 4 implants au maxillaire reste encore un sujet de débat.
Pourtant, cette technique a permis depuis plus de 15 ans de traiter des maxillaires résorbés sans greffer, tout en faisant bénéficier à ces patients d’une mise en charge immédiate.
Il est toujours possible de discuter de l’alternative des greffes osseuses pour poser un plus grand nombre d’implants, de préférence droits.
Cependant, il est nécessaire de prendre en considération la demande des patients, le service rendu, la durée totale du traitement.
Il ne s’agit pas dans cet article de faire le plaidoyer ou la critique de chaque technique. Il s’agit plutôt de présenter une solution efficace face à une perte implantaire à long terme lorsque celle-ci compromet une réhabilitation totale pré-existante.
Nous allons décrire une situation récurrente de sauvetage grâce à un implant zygomatique que Bedrossian a qualifié il y a quelques années de Rescue Implant.
Présentation de la situation :
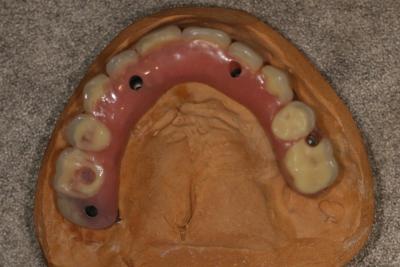
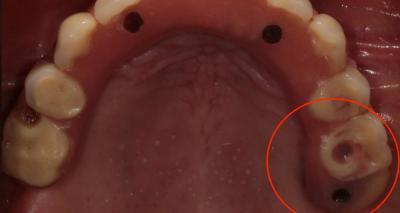
Une patiente de 65 ans nous est adressée pour une perte osseuse autour d’un implant.
(Figure 1)
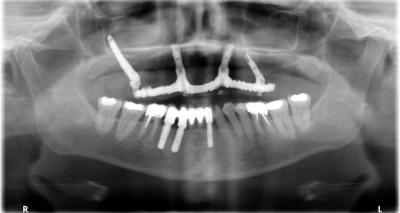
Elle porte une prothèse métallo-résine transvissée sur 4 implants.
Le traitement date de 10 ans et son implant distal en position 15 présente une péri-implantite. Cette dame est non fumeuse et ne présente aucune pathologie ou traitement.
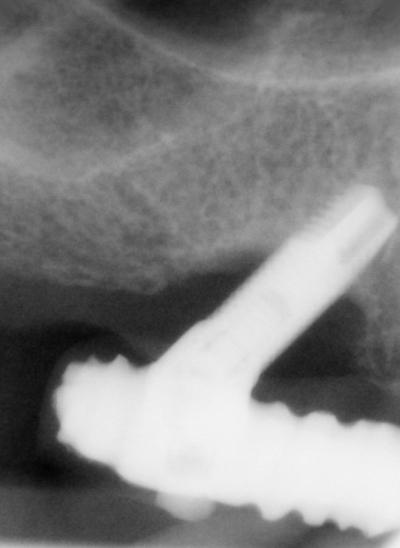
Après examen clinique, il en ressort une absence de gencive kératinisée en vestibulaire et une profondeur de sondage de 10mm autour de cet implant angulé en avant de la paroi antérieure du sinus.
(Figure 2)
Il ne faut cependant pas tirer des conclusions hâtives sur les implants inclinés qui montrent aujourd’hui le même taux de succès que les implants droits.
La conception prothétique présentait-elle un obstacle au nettoyage et à l’hygiène ? Il semblerait que la zone restait accessible au brossage et aux brossettes.
La position vestibulaire de l’implant, l’absence de gencive kératinisée et une faible épaisseur osseuse ont certainement été des facteurs déclenchants ou aggravants.
Comme souvent, il est difficile de désigner une seule cause et cette péri-implantite est multifactorielle.
Néanmoins, malgré des volumes faibles au maxillaire, le traitement implantaire de cette patiente lui a réellement donné satisfaction pendant une décennie. Malheureusement,
Discussion et décision thérapeutique :
Plus de 50% de la hauteur de l’implant n’est plus entourée d’os et la qualité du parodonte ne permet pas une défense adéquate face aux agressions bactériennes et mécaniques.
La décision est donc prise de déposer cet implant.
Cependant l’analyse radiographique tridimensionnelle (CS 8100 3D de Carestream Dental) montre une faible quantité osseuse à proximité et une destruction de l’os sur le site implantaire.
(Figure 3)
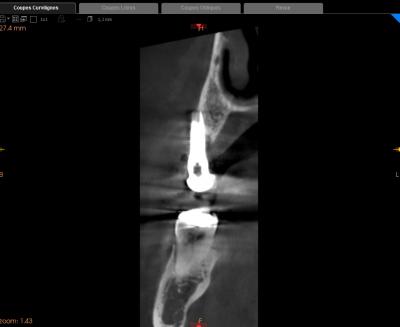
Il ne sera donc pas envisageable de ré-implanter classiquement dans ce secteur.
Trois plans de traitement sont donc possibles :
1. Déposer l’implant en 15 puis implanter ultérieurement en 16 :
- Greffer le sinus
- Implanter à 6 mois
- Mettre en fonction après 4 mois d’ostéointégration.
- Quelle temporisation lors de cette période ?
- Quid de la prothèse définitive ?
2. Déposer l’implant en 15 puis reconstruire le site.
- Attendre la cicatrisation gingivale de l’alvéole implantaire avant de greffer le site par ROG ou greffe en coffrage
- Implanter à 4 ou 6 mois selon la greffe
- Mettre en fonction après 4 mois d’ostéointégration.
- Quelle temporisation lors de cette période ?
- Quid de la prothèse définitive ?
3. Déposer l’implant et placer un implant zygomatique. Utiliser le bridge existant pour mettre en charge dans la journée et de façon définitive.
Après discussion avec notre patiente, la troisième option thérapeutique est retenue.
Chirurgie et prothèse :
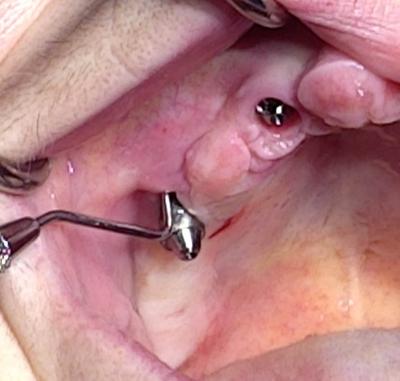
Après une anesthésie loco-régionale, l’implant touché par la péri-implantite est déposé en quelques instants par dévissage au davier.
(Figure 4)
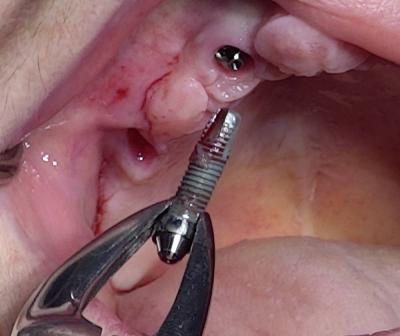
Un curetage minutieux et une désinfection à la bétadine sont réalisés.
Un lambeau est soulevé de la région canine à la zone rétro-tubérositaire avec 2 incisions de décharge verticales.
La gencive est réclinée jusqu’à mettre en évidence l’os zygomatique.
(Figure 5)
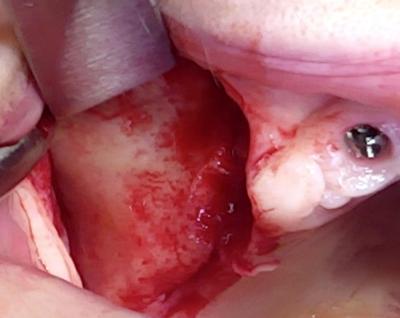
Pour être entouré d’os en cervicale, l’émergence du col implantaire est choisie en distal de l’implant retiré.
Une fenêtre sinusienne haute est ouverte pour visualiser le trajet du foret puis de l’implant qui sera en partie trans-sinusien.
(Figure 6 et 7)
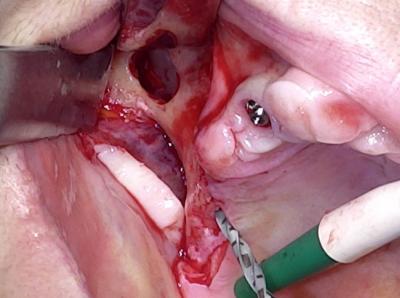
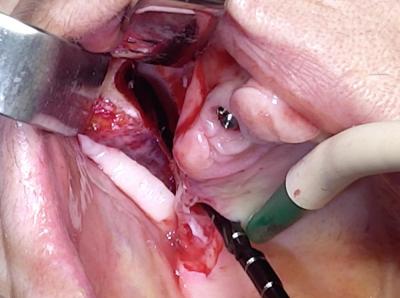
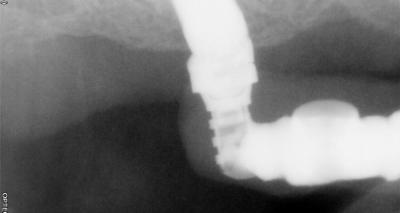
Une fois l’apex du foret visualisé après sa traversée de l’os zygomatique, un implant Brånemark System Zygoma Machined de 35 mm est parfaitement ancré.
(Figure 8)
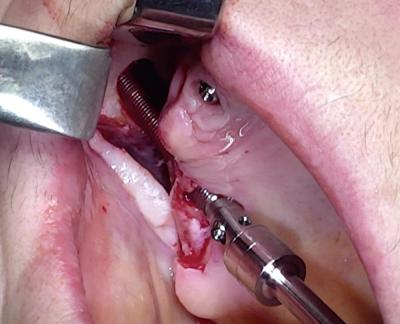
Le choix d’un implant lisse paraissait une évidence en vue de l’antécédent de péri-implantite.
La tête implantaire est dans l’os crestal tandis que le corps est dans la paroi latérale sinusienne après avoir traversé le sinus.
Cet implant zygomatique est désigné ZAGA 1 selon la classification anatomique ZAGA (Zygoma Anatomy Guided Approach) décrite par Aparicio (8) et transfixe l’os zygomatique sur dix millimètres.
Le corps adipeux de la joue, pédiculé, permet de créer une couche protectrice entre l’implant et la muqueuse gingivale et refermer la fenêtre sinusienne.
(Figure 9)
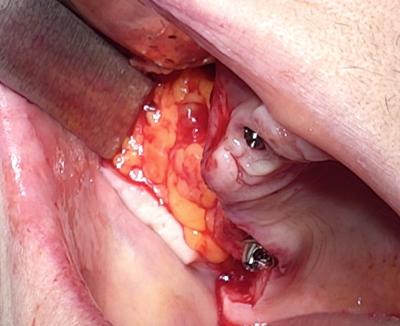
Un pilier Brånemark System Zygoma Multi-unit 17° est serré sur la tête implantaire, elle-même inclinée à 45°.
(Figure 10)
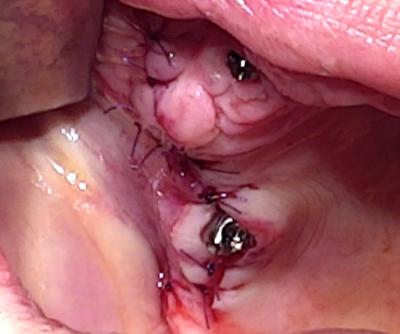
Une empreinte est réalisée sur les 4 piliers implantaires et donnée au laboratoire avec la prothèse d’usage.
(Figure 11)
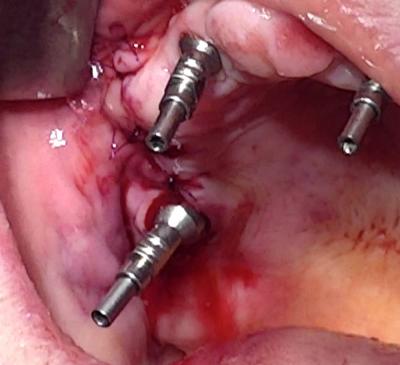
L’emplacement crestal de l’implant a été choisi pour être proche de l’armature Titane Procera afin de pouvoir solidariser un tube en titane reliant l’implant zygomatique et son pilier au reste du bridge.
(Figure 12 et 13)
Cette nouvelle extension doit être de faible étendue pour résister aux contraintes mécaniques.
Une soudure au laser est réalisée au laboratoire de prothèse.
Le bridge ainsi customisé est vissé en fin de journée sur les implants, trois classiques (2 droits, 1 incliné) et un zygomatique.
(Figure 14 et 15)
Il est demandé à notre patiente d’avoir une alimentation tendre pendant quatre mois.
A 4 mois, la cicatrisation gingivale est parfaite et l’ostéointégration réussie.
(Figure 16)
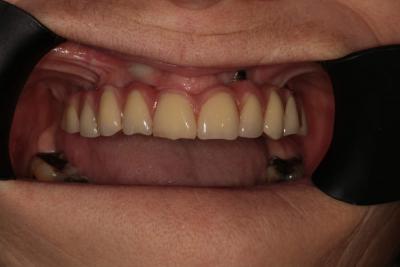
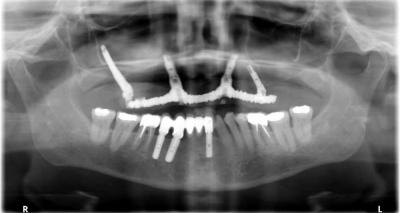
Le contrôle à 1 an confirme le bon comportement du complexe prothèse-implant-os-gencive.
(Figure 17 et 18)
Conclusion :
Nous savons aujourd’hui que les implants ont parfois une durée de vie limitée, en unitaire, en plural ou en arcade complète. L’angoisse d’un échec d’implant même à long terme, compromettant une réhabilitation complète est plus importante que celle issue d’autres situations.
Lorsqu’une péri-implantite touche un implant et déséquilibre la répartition mécanique de l’ensemble implanto-prothétique, la conséquence sera la même peu importe le nombre d’implants posés initialement.
Se pose ensuite la question de garder et traiter cet implant ou de le déposer.
Dans notre pratique clinique, la prise de décision est faite en fonction de spires exposées hors de la gencive ou non, de la hauteur et de la configuration de la perte osseuse et de la qualité gingivale.
La préférence va au retrait de l’implant lorsque la probabilité de sauvetage est faible et que la poursuite de la péri-implantite créera un défaut osseux trop important.
Le taux de survie des implants zygomatiques est équivalent aux implants classiques.
Sa chirurgie doit suivre des règles très précises qui permettent d’avoir un taux de succès élevé et éviter toute complication à court, moyen ou long terme.
Lorsque ces principes sont maitrisés, quel soulagement de savoir que nous pouvons utiliser cet implant en secours pour prolonger la longévité de l’ensemble implanto-prothétique d’une réhabilitation complète au maxillaire.
La coopération avec le laboratoire de prothèse sera une clé du succès pour réaliser une soudure au laser adéquate et il sera néanmoins nécessaire d’apporter des modifications à la prothèse pour permettre l’accès aisé à l’hygiène et à la maintenance.
Lors d’un futur article, nous présenterons la gestion par implant zygomatique pour palier à des échecs de greffe.
Remerciements au Laboratoire Oral Beauty
www.oralbeauty.com
Article et chirurgie Dr. Sepehr ZARRINE
Exercice limité à l’implantologie, Saint Dié des Vosges
Speaker Fellow ITI
European Master in dental implantology (Frankfort, Allemagne)
Diplôme Universitaire de réhabilitation chirurgicale maxillofaciale. (Médecine, Paris VII)
surgitechstudies.fr
- Koldsland OC, Scheie AA, Aass AM. Prevalence of peri-implantitis related to severity of the disease with different degrees of bone loss. J Periodontol. 2010 Feb;81(2):231-8.
- Maló P, de Araújo Nobre M, Lopes A, Ferro A, Nunes M. The All-on-4 concept for full-arch rehabilitation of the edentulous maxillae: A longitudinal study with 5-13 years of follow-up. Clin Implant Dent Relat Res. 2019;1–12.
- Bedrossian E. Rescue implant concept: the expanded use of the zygoma implant in the graftless solutions. Oral Maxillofac Surg Clin North Am. 2011 May;23(2):257-76.
- Krekmanov L, Kahn M, Rangert B, et al. Tilting of posterior mandibular and maxil- lary implants for improved prosthesis support. Int J Oral Maxillofac Implants 2000;15:405–14.
- Aparicio C, Perales P, Rangert B. Tilted implants as an alternative to maxillary sinus grafting: a clinical, radiologic, and periotest study. Clin Implant Dent Relat Res 2001;1:39–49.
- Hopp M, de Araújo Nobre M, Maló P. Comparison of marginal bone loss and implant success between axial and tilted implants in maxillary All-on-4 treatment concept rehabilitations after 5 years of follow-up. Clin Implant Dent Relat Res. 2017 Oct;19(5):849-859.
- Tarnow DP, Chu SJ, Fletcher PD. Clinical Decisions: Determining When to Save or Remove an Ailing Implant. Compend Contin Educ Dent. 2016 Apr;37(4):233-243. Review.
- Zygomatic Implants: The Anatomy-Guided Approach.
Aparicio, C., et al. London: Quintessence Pub. Co, 2012. Print.
- Para A. Intérêt des logiciels de planification implantaire dans la décision de traitement d’une périimplantite. La lettre de la stomatologie. LS 79 Sept 2018;24-34.
- Para A. Péri-implantites: approche thérapeutique. Guide clinique pratique. Editions Parresia. 2019. p.95, 168-171.
- Bedrossian E, Rangert B, Stumpel L, et al. Immediate function with the zygomatic implant- a graftless solution for the patient with mild to advanced atrophy of the maxilla. Int J Oral Maxillofac Implants 2006;21(6):937–42.
- Bedrossian E. Rehabilitation of the edentulous maxilla with the zygoma concept : a 7 year prospective study. Int J Oral Maxillofac Implants 2010;25:1213–21.