Greffe osseuse autologue : les sites de prélèvement
 Quand le volume osseux est insufisant pour la pose de l'implant, les praticiens peuvent recourir à des greffes osseuses autologues. De quels sites est-il possible de prélever ces greffes?. Quelles en sont les indications ou contre-indications de chacun de ces sites ?
Quand le volume osseux est insufisant pour la pose de l'implant, les praticiens peuvent recourir à des greffes osseuses autologues. De quels sites est-il possible de prélever ces greffes?. Quelles en sont les indications ou contre-indications de chacun de ces sites ?
LS 73 Greffe osseuse : Les sites de prélèvement
Auteur : Docteur Pierre BRAVETTI
Maître de Conférences, Praticien Hospitalier, Docteur d’Université Paris Descartes
Ancien Doyen de la Faculté d’Odontologie de Nancy,
Directeur du Collegium Santé de l’Université de Lorraine
Lire aussi du même auteur :
Les comblements osseux et alternatives aux comblements osseux
Le prélèvement osseux peut se faire à cinq niveaux, le choix du site dépend de chaque cas et est discuté lors de la consultation avec le chirurgien.
Les sites intra-oraux
La symphyse mandibulaire
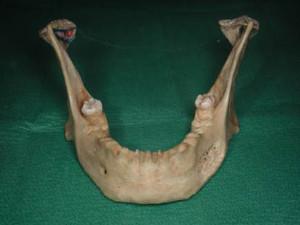
(1) La symphyse mandibulaire
Indications, avantages
Le prélèvement mentonnier est réservé aux défauts osseux de petite à moyenne étendue.
L’accès du site de prélèvement et la visibilité sont aisés quelque soit l’ouverture buccale du patient.
L’os du menton est un os cortico-spongieux qui se situe au deçà des racines du bloc incisiovo-canin mandibulaire. Entre la corticale externe et interne se trouve une quantité importante d’os spongieux (2).
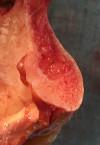
2 : symphyse mandibulaire, on observe la corticale et l’os spongieux
Le taux de résorption est faible environ 5%.
Le greffon symphysaire peut être utilisé en bloc osseux cortical rectangulaire avec l’os spongieux attaché à sa face interne. Il peut-être utilisé aussi en forme ovalaire par prélèvement au foret trépan ou broyé avec une totale fiabilité du fait de sa densité.
Le patient ne présente aucune cicatrice cutanée puisque l’abord de l’intervention est intra-buccal.
Limites du prélèvement symphysaire et précautions particulières.
Les limites sont assujetties à des considérations anatomiques et nécessitent des précautions particulières.
Le trait d’ostéotomie horizontal supérieur doit les apex dentaires en se situant à 3mm en dessous de ces derniers (3).
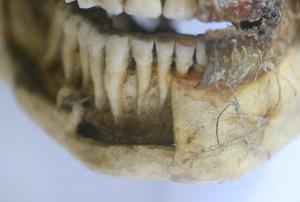
3 : visualisation des apex dentaire sur os sec
Le trait d’ostéotomie horizontal inférieur doit se situer à 4-4 mm de l’os basal pour prévenir une zone de fragilité. Il est nécessaire d’avoir 2 à 3 mm qi séparent le bord antérieur du trou mentonnier et le trait antérieur d’ostéotomie vertical afin de protéger l’émergence nerveuse (4).
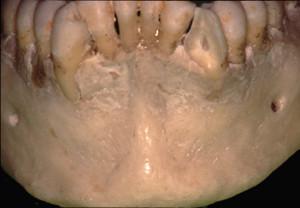
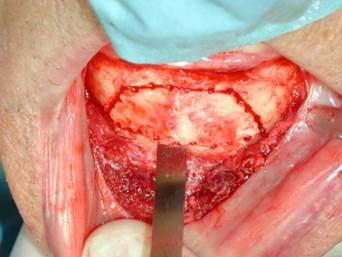
4a et 4b :visualisation des traits d’ostéotomie
Le trait antérieur d’ostéotomie vertical doit se trouver habituellement à 2 mm de la ligne médiane symphysaire pour éviter toute modification de profil.
Le corticale linguale doit être respectée, son effraction entraînant un hématome du plancher buccal (5).
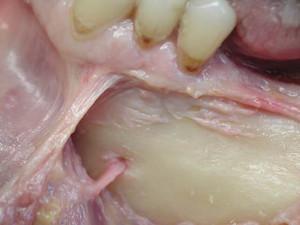
5 : émergence du pédicule alvéolaire inférieur
Lors de prélèvement au niveau de la ligne oblique externe, il faut faire attention à ne pas léser le nerf dentaire inférieur qui passe dans son canal dentaire où il est abrité, à coté de ligne oblique externe, pouvant entraîner alors une perte de la sensibilité de la lèvre inférieure.
Inconvénients
La quantité d’os disponible peut-être insuffisante dans le cas de grosses reconstructions des défauts maxillaires de plus de quatre dents ou de pertes verticales très importantes vont nécessiter des sites donneurs extra-oraux.
Complications
Vasculaires (6) (7)
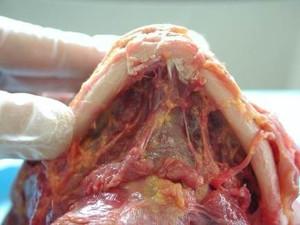
6 : il ne faut jamais franchir le bord basilaire lors du décollement sinon déchirure de l’artère sub mental avec hémmorragie
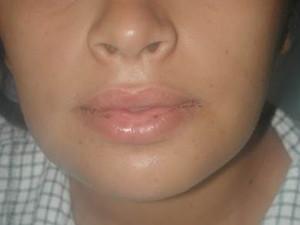
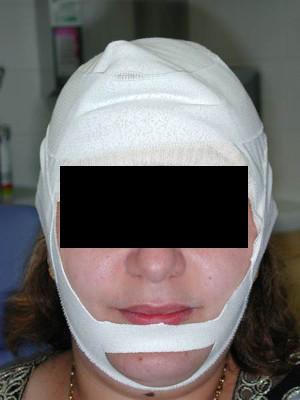
7a et 7b :œdème et mise en place d’un érgastoplasme
Un œdème modéré mais constant peur apparaitre, généralement il se résorbe en 5 à 6 jours mais peut malgré tout se reformer. L’utilisation d’un élastoplaste compressif pour réduire l’inflammation est toujours conseillée.
Des hémorragies ne sont à craindre qu’en cas de prélèvement bi-cortical. Si le décollement sous périosté est limité à la face antérieure de la symphyse et le prélèvement à sa cortical antérieur, le saignement est facilement contrôlé.
En cas d’effraction de la corticale postérieure, la complication majeure serait un hématome du plancher buccal avec risque d’asphyxie par compression.
Nerveuse (8)
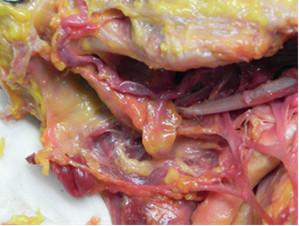
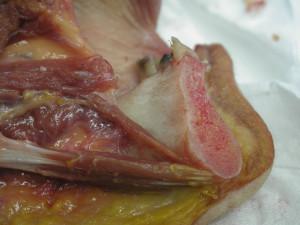
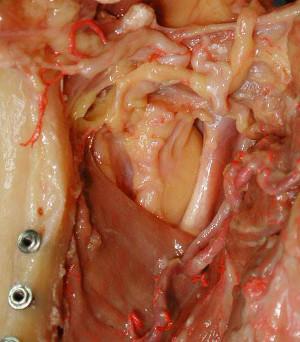
8a, 8b et 8c :plancher de bouche avec les réseaux vasculaires et nerveux
Une lésion du nerf incisif avec un cheminement médian ou lingual peut apparaitre lors de la récupération de l’os spongieux avec comme conséquence une hypoesthésie de la région labio mentonnière, le plus souvent réversible entre 6 à 12 mois.
Dentaires (9)
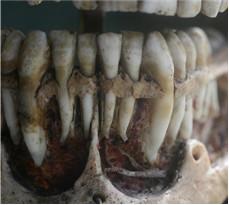
9 :pedicule incisif
Il peut y avoir un possible traumatisme des apex si une distance d’au moins 3mm n’est pas respectée entre les apex et le trait d’ostéotomie supérieur.
Osseuses (10)
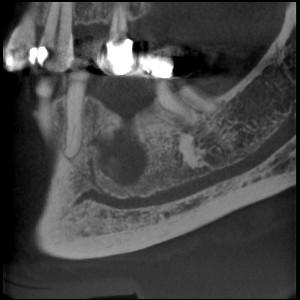
10 : respect des apex dentaires
Des fissures ou fractures du greffon lors des manœuvres de soulèvement, une rupture du bord basilaire peuvent survenir si le trait inférieur d’ostéotomie est situé trop bas.
Esthétiques.
Les altérations esthétiques et fonctionnelles sont exceptionnelles mais toutefois retrouvées elles se traduisent par un hématome cervical inesthétique de quelques jours, pouvant provoquer une déhiscence de la cicatrice muqueuse.
Si la suture n’est pas réalisée en deux plans, une brèche peut se produire avec une exposition du site de prélèvement et comme conséquence l’apparition de brides cicatricielles inesthétiques.
Procédure chirurgicale.
Le prélèvement mandibulaire peut se faire sous anesthésie générale ou locale.
L’incision du site symphysaire s’effectue en deux plans :
Une première incision verticale partant de la muqueuse, d’une profondeur de 5mm, elle va au-delà de la ligne mucogingivale dans le fond du vestibule. Elle s’étend de la face distale d’une canine à l’autre, permettant d’ouvrir les berges.
Une seconde incision musculaire partant de la base de la première, elle est perpendiculaire et va au contact osseux. Un lambeau mucoperiosté mettra en évidence les émergences des nerfs mentonniers afin de les respecter.
Deux autres sortes d’incisions sont publiées :
Une incision sulculaire qui à l’inconvénient de provoquer, selon l’épaisseur de la gencive, des récessions gingivales.
Une incision sur la ligne mucogingivale avec les désavantages de tensions tissulaires liées aux points de suture.
L’ostéotomie, faite sous irrigation continue au sérum physiologique, doit garantir l’intégralité de la taille du greffon : une fraise boule ou une fraise de Lindemann de 2 ,35mm de diamètre délimite le prélèvement par des perforations à intervalles réguliers traversant l’os cortical jusqu’à l’os spongieux.
L’ostéotomie débute soit à la scie micro-oscillante avec des lames sagittales, soit à la scie circulaire, soit également avec des inserts coupants montés sur une pièce à main reliée à un appareil produisant un effet piézo-électrique pour obtenir deux traits d’ostéotomie horizontaux et deux traits verticaux qui séparent le greffon de son site de prélèvement.
L’ostéotomie s’achève au ciseau-burin droit pour séparer le bloc osseux cortical, l’os spongieux est alors récupéré à la curette dans les couches profondes.
L’espace laissé libre par la prise du greffon est comblé par un matériau alloplastique pour un meilleur soutien des tissus mous.
La suture se fait en deux plans : le plan musculaire est suturé par points discontinus à l’aide d’un fil résorbable, le plan muqueux est suturé dans un second temps. Les points discontinus préviennent un lâchage de la suture et une exposition du site.
L’angle mandibulaire (zone rétro molaire). (11)
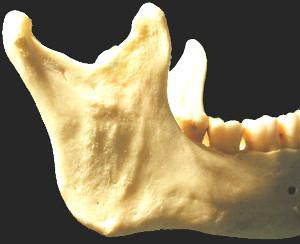
11 : l’angle de la mandibule
Indications, avantages.
Le prélèvement osseux de la région rétro molaire est une indication de choix pour traiter les insuffisances osseuses transversales et verticales de faible à moyenne importance.
Le greffon de l’angle mandibulaire procure un volume cortical important, couvrant un défaut osseux correspondant à une étendue de quatre dents. Le volume spongieux recueilli à la curette en zone rétro-molaire est d’abondance variable.(12). Les suites opératoires sont simples, comparables à l’avulsion d’une troisième molaire.
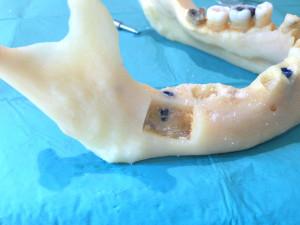
12 : volume spongieux plus ou moins important
L’indication d’extraction d’une troisième molaire peut aboutir à privilégier un prélèvement symphysaire.
Le faible taux de résorption du greffon de l’angle mandibulaire peut s’expliquer par son origine embryologique membraneuse mais aussi par sa vitesse de revascularisation rapide et progressive dans le temps, ce qui contribue à son maintien et son intégration rapide sur le site receveur.
Lors de ce type de prélèvement, les patients présentent moins d’oedèmes et des douleurs post opératoires moindres que lors de prélèvements réalisés au niveau mentonnier.
Il n’existe pas de préjudice cicatriciel esthétique dans ce type de prélèvement.
Les limites du prélèvement rétro molaire et précautions particulières.
Les limites du prélèvement tiennent compte de la morphologie de l’angle mandibulaire et des éléments vasculo-nerveux régionaux. Il est impératif d’inclure, dans les examens radiologiques du bilan pré-chirurgical, un scanner du site de prélèvement proche de l’angle mandibulaire peut être échancré par le passage de l’artère faciale qui va cheminer entre deux plans du muscle masséter. Cette artère est palpable et l’ostéotomie inférieure doit respecter le bord mandibulaire en se situant à environ 5 mm de ce dernier qui est, par ailleurs, protégé paru un écarteur à coude.
En fonction des classes d’Angle, la région ramique par exemple pour une classe III, peut présenter une structure osseuse plus fragile que pour un patient rétrograde en classe II. C’est la raison pour laquelle la perte des dents postérieures, avec pour conséquence une résorption osseuse et la perte de hauteur de la région ramique dans les atrophies mandibulaires, affaiblit le site et rend délicat les prélèvements osseux. (13).
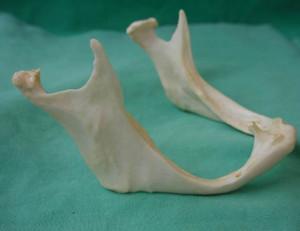
13 : mandibule atrophiée
Les inconvénients et contre-indications.
L’accès au site donneur est peut-être plus délicat que lors d’un prélèvement symphysaire. Le nerf alvéolaire inférieur chemine dans un canal ostéopériosté, de la région de l’angle mandibulaire à la première molaire il se situe dans la plupart des cas à 17.4 mm en dessous de la crête alvéolaire et à 4.9 mm de la corticale vestibulaire. Dans quelques cas, le passage du nerf alvéolaire inférieur est situé contre la face interne de la corticale vestibulaire, c’est une contre-indication absolue pour ce type de greffon : il faut éviter une lésion nerveuse irréversible. C’est en restant à l’aplomb des deuxième et troisième molaires que l’on risque le moins de léser le nerf alvéolaire inférieur. (14) (15).
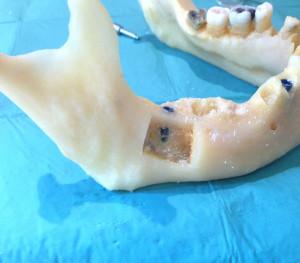
14 : zone de prélèvement
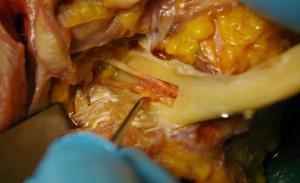
15 : situation du pédicule alvéolaire inférieur
Des évènements pathologiques tels qu’une infection de la troisième molaire ou une fracture de la région de l’angle mandibulaire consolidée ou non sont des contre-indications à ce type de prélèvement.
Complications
Vasculaires. (16)
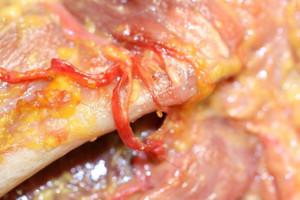
16 :artère faciale
Les complications per-opératoires se traduisent généralement par des hémorragies importantes de l’artère faciale, en effet, celle-ci est au contact du bord basilaire, si le prélèvement intéresse ce secteur, il convient de le protéger en réclinant les parties molles avec un écarteur à extrémité recourbée.
Les complications postopératoires sont assez restreintes, elles se traduisent généralement par des hématomes, des tuméfactions dépassant la norme.
Nerveuses. (17).
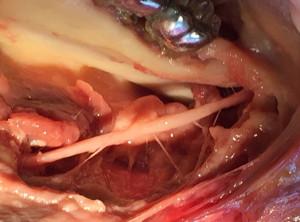
17 : nerf lingual
Les complications qui peuvent survenir sont surtout celles qui affectent le nerf alvéolaire inférieur et le nerf lingual. Les précautions pré et péri opératoires (scanner, protection-le, nerf lingual par une lame malléable) permettent de les contourner.
Des dysesthésies du V3 ont été observées dans les suites des prélèvements exposant le nerf alvéolaire inférieur, elles sont habituellement régressives en quelques semaines.
Dentaires (18).
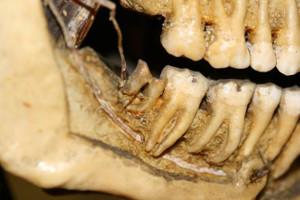
18
Si le tracé d’ostéotomie supérieur est situé en dessous de la ligne oblique et si l’orientation de l’ostéotomie n’est pas juxta corticale lors du clivage et de luxation du greffon, alors le système radiculaire sera exposé.
Procédure chirurgicale.
Le prélèvement se fait sous anesthésie locale ou générale.
Une incision de type Dautey vestibulaire basse est réalisée. Elle débute en arrière du bord antérieur de la branche montante, suit la ligne oblique externe jusqu’à l’aplomb de la première molaire. Le buccinateur est discisé et le décollement sous périosté est effectué en arrière et en haut du tendon du temporal et en avant jusqu’à la face distale de la deuxième prémolaire.
Le lambeau mucopériosté est récliné du corps mandibulaire au bord inférieur et expose la face latérale du ramus. En bas, sur une hauteur variable suivant la hauteur du prélèvement, une lame malléable protège le nerf lingual en dedans.
Les traits d’ostéotomie sont réalisés sous irrigation constante de sérum physiologique à la microscopie sagittale avec une lame ronde d’une épaisseur de 0.35 mm. Seul le trait inférieur est réalisé à la microscopie oscillante, ce trait peut aussi être réalisé avec une scie coudée de piézo-chirurgie. Ces techniques évitent l’utilisation de fraises à os qui endommagent le greffon.
Comme pour le site symphysaire, l’introduction nouvelle d’appareils piézo-électrique permet une précision de coupe et une sécurité préservant les tissus environnants.
Quatre traits d’ostéotomie sont réalisés, deux verticaux et deux horizontaux.
Le ciseau-burin droit ou courbé pour les angles finit le clivage du bloc osseux pour séparer une d’épaisseur de 4 cm de longueur et une hauteur entre 1 et 2 cm.
L’os spongieux est récupéré dans les couches profondes avec une curette, notamment dans la région du trigone rétro molaire.
Après contrôle de l’hémostase et du comblement du site prélevé, la suture est faite en un ou deux plans selon l’importance du décollement.
Prélèvement rétro molaire à l’aide du bistouri ultrasonore. Sur un rebord mandibulaire dénudé photo 7. Le tracé du greffon est réalisé à l’aide d’un insert fin de type scie à os (photo8).
Les vibrations ultrasonores facilitent le clivage du greffon, qui nécessite plus qu’un usage restreint du ciseau frappé (photo 9). Afin de contrôler l’épaisseur du prélèvement, il est important de ne pas oublier de tracer les limites du greffon sur la face latérale du corps mandibulaire : on obtiendra alors un fragment osseux aux dimensions parfaitement calculées (photo10).
Les sites extra-oraux.
Crânien
Indications, avantages
Le prélèvement d’os crânien permet de réaliser toutes reconstructions osseuses étendues qu’il s’agisse d’épaissir des crêtes (apposition osseuse) et/ou de combler des cavités sinusiennes.
L’os pariétal est très corticalisé donc, comme tous les os de la face d’origine embryologique membranaire, avec un faible potentiel de résorption.
Le volume cortico-spongieux est conséquent les douleurs post opératoires sont très modérées et hormis en cas de calvitie, la cicatrice est invisible.
Contre-indications
Pour un sinus nécessitant un volume de prélèvement osseux trop important la préférence ira pour un prélèvement au niveau iliaque.
Les personnes ayant des troubles neurologiques, ORL, ou des antécédents d’accidents vasculaires cérébraux ne pourront être prélevées à cet endroit.
Ce type de prélèvement sera également déconseillé aux personnes faisant des sports pouvant exposés la voûte crânienne.
Inconvénients.
Le risque neurologique par fracture de la corticale interne est réel.
Cette technique doit être strictement réservée aux reconstructions non solutionnées par les prélèvements intra-oraux. Les risques parfois irréversibles qu’elle comporte doivent être parfaitement-intégrés et mesurés avant toute décision.
Complications
Pendant l’intervention :
Vasculaires(19).
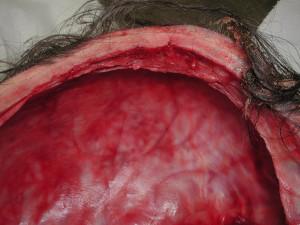
19 : Complications vasculaires et nerveuses :vue endocranienne
Le risque hémorragique est très faible même si le cuir chevelu à tendance à saigner. Il n’y a
Jamais besoin de recourir à une transfusion de produits sanguins.
Le prélèvement peut parfois emporter un petit fragment de la corticale interne exposant les enveloppes du cerveau. Des fragments osseux prélevés en périphérie permettront de recouvrir cette zone sans problème.
Nerveuses.(21)
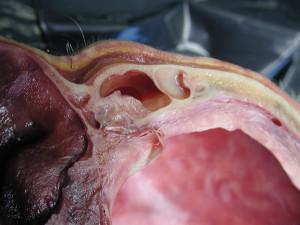
21 : complications nerveuses : vue endocranienne
D’exceptionnelles complications neurologiques, le plus souvent réversibles, ont été rapportées dans la littérature. Elles peuvent être liées soit à une technique opératoire inappropriée, soit à la constitution d’un hématome compressif entre le cerveau et le crâne. Dans ce cas, un scanner et une ré-intervention urgente seront nécessaires.
Après l’intervention.
Vasculaire.
Un hématome sous le cuir chevelu peut se constituer les jours qui suivent. S’il est important il sera évacué par ponctions aspiratives.
Une plaie des sinus veineux du crâne est exceptionnelle. Ce rapport anatomique dangereux est connu de votre chirurgien. Le risque d’hématome intracrânien (extra et sous-dural) est expliqué par la proximité de la dure-mère ou une petite brèche méningée sont généralement sans conséquence.
Infectieuses.
Une infection de la cicatrice est toujours possible et se traduit par une tuméfaction rouge et douloureuse ou un écoulement.
Esthétiques.
Los prélevé ne se reconstitue pas, il restera une légère dépression perçue à la palpation.
La zone cicatricielle peut apparaître clairsemée, car il est fréquent de perdre des cheveux long de la cicatrice. La repousse des cheveux se fera progressivement sans séquelle esthétique le plus souvent.
Procédure chirurgicale.
Le prélèvement est réalisé sous anesthésie générale. Celui-ci est réalisé du côté droit chez le droitier et du côté gauche chez le gaucher.
Une incision horizontale de pleine épaisseur du cuir chevelu est effectuée. Cette incision respecte le périoste, elle est située à environ 10 cm au-dessus du lobe auriculaire, au-dessus et en arrière du muscle temporal.
Un lambeau périosté est alors ruginé en disséquant le périoste pour exposer l’os pariétal.
Le prélèvement de un ou plusieurs volets osseux corticaux est réalisé sur la corticale externe à l’aide de fraises cylindriques, puis de scies oscillantes ou d’inserts de piézo-chirurgie.
L’os spongieux est prélevé dans la corticale externe dans le diploé.
L’hémostase est faite à la cire à os et plusieurs matériaux sont à la disposition du praticien pour protéger le site donneur.
Illiaque. (22 et 23).
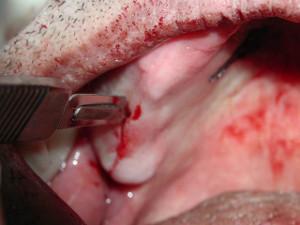
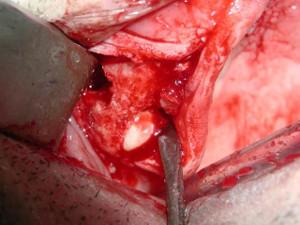
22 et 23 : utilisation du piezo pour avulser la dents de sagesse avec sa racine intra sinusienne
Indications et avantages.
Ces greffes sont indiquées chez des patients plutôt jeunes et en bonne santé.
Le prélèvement iliaque permet des reconstructions de grandes étendues nécessitant une quantité d’os relativement importante. Les greffons seront donc volumineux et entendus, pouvant être utilisés sous forme de fer à cheval, de demi-mandibule, d’onlays ou de particules broyée.
La corticale de l’os iliaque est plus dure, elle assure donc un bon ancrage pour les implants et donne une stabilité primaire correcte. L’os spongieux permet de combler les espaces entre le greffon et le site receveur, ce qui permet une meilleure intégration du greffon.
Les cicatrices au niveau du site de prélèvement sont peu visibles et de petite étendue.
Lors de l’utilisation de ce greffon dans le cadre de comblement de sinus la résorption est faible.
Contre-indications.
Ce type de greffon présente un taux de résorption élevé lorsqu’il est en apposition, cependant, il se comporte de manière parfaitement stable lorsqu’il est immobilisé par des vis d’ostéosynthèse.
Il s’agit d’une chirurgie lourde pour le patient qui doit rester hospitalisé 8 jours.
Les suites opératoires sont pénibles avec douleurs et trouble de la marche.
Inconvénients.
La résorption du greffon peut être importante dans le mois qui suit la greffe, pouvant atteindre 40 à 60 %. Ceci pourrait s’expliquer par l’ossification différente entre l’os iliaque et l’os maxillaire. L’os iliaque se forme par ossification endochondrale alors que l’os maxillaire, comme l’os pariétal, se constitue par ossification direct du mésenchyme sans passer par le stade cartilagineux.
Le coût global de la réhabilitation est élevé.
Complications.
La principale suite opératoire est la « boiterie ».
Le risque opératoire majeur est une lésion du nerf fémoro-cutané. Il faut donc que le prélèvement soit effectué sur la partie supéro-externe de la crête iliaque afin de contourner ce risque de lésion nerveuse. Les douleurs et la claudication peuvent persister durant le mois suivant l’intervention, voire au-delà dans certains cas.
D’après Jovanovic et Hunt, le taux de complications opératoires et post opératoires est de 9% au niveau de ce site donneur.
Des lésions nerveuses peuvent se produire au moment de la chirurgie de prélèvement, dès lors une insensibilité d’un territoire cutané est possible.
Des lésions musculaires peuvent également se produire lors de la chirurgie, pouvant entrainer une hernie.
Un hématome post opératoire peut apparaitre, il faudra alors poser un drain sauf si un drainage spontané existe.
Procédure chirurgicale.
Le prélèvement se fait sous anesthésie générale.
Une incision de 3 cm se situe en regard de l’épine iliaque antéro-supérieure et légèrement décalée par rapport à la crête iliaque. Une fois le tissu adipeux récliné, le périoste est incisé puis ruginé. Un prélèvement cortico-spongieux de grande quantité est recueilli en bloc mono cortical après ostéotomie et luxation du toit de la crête.
-
La fermeture du site iliaque se fait en deux temps : reconstruction de l’aile iliaque à l’aide de fils d’acier d’ostéosynthèse.
Fermeture du périoste du plan sou cutané puis cutané par des fils de sutures intradermiques.
Tibial
Indication, avantages.
Le prélèvement iliaque présente l’avantage de fournir une quantité importante d’os cortico-spongieux de bonne qualité.
Le prélèvement tibial, générateur d’os spongieux en quantité suffisante, est plus facilement admis par les patients (petite cicatrice, peu de gêne postopératoire, chirurgie ambulatoire).
Sur le plan mécanique, la résistance à la compression est de 7 MPa et le module d’élasticité de 80 MPa.
Ainsi ce greffon d’os spongieux peut être, contrairement à de l’os cortical, suffisamment comprimé sans crainte de rupture. Il conserve en outre son élasticité. Le greffon d’os spongieux ainsi prélevé remplit les conditions naturelles de l’os manquant justifie la greffe.
Inconvénients ;
Le risque septique étant plus élevé en chirurgie bucco-dentaire qu’en chirurgie orthopédique, un délai de quatre mois paraît raisonnable avant la pose d’implants pour ce type de greffon.
Complications.
Survenue possible, mais sans gravité ni séquelle d’une ecchymose de la jambe, plus impressionnante que grave, cédant spontanément en une dizaine de jours.
Procédure chirurgicale.
L’incision est située sur la face antéro-interne de l’extrémité supérieure du tibia et ne doit pas dépasser 2 cm, en avant du ligament latéral interne du genou et en regard de la tubérosité tibiale antérieure.
Une fenêtre osseuse est découpée sur la corticale tibiale, par laquelle est introduite une large curette qui ramènera les copeaux spongieux en évitant la métaphyse supérieure du tibia vers la tubérosité et en arrière. Il est inutile de creuser en haut, vers l’articulation dont l’effraction est théoriquement impossible. La fermeture de la fenêtre corticale se fait par simple apposition à moins qu’il ne soit nécessaire d’utiliser la petite baguette corticale (ce qui est toujours possible et parfois utile). Un sujet sous-cutané au fil résorbable, puis un sujet identique intradermique complètent la fermeture. Le pansement compressif doit être conservé durant huit jours.
La piézo-chirurgie.(24 et 25)
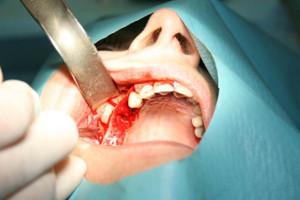
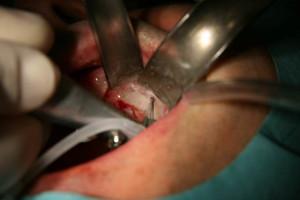
24 et 25 : élévation de sinus
La réalisation d’ostéotomie et d’ostéoplastie, en chirurgie osseuse, nécessitait encore récemment l’utilisation d’une instrumentation pas toujours adéquate et parfois dangereuse. L’apparition récente de techniques utilisant les ultrasons a permis d’apporter une précision micrométrique jusqu’alors inégalée et de sécuriser ces actes. Au niveau de la sphère oro-faciale, le champ d’application de cette nouvelle instrumentation est vaste et peut s’utiliser aussi bien en ORL (rhinoplastie, etc.) qu’en chirurgie maxillo-faciale(Lefortl, etc…) ou en odontologie (chirurgie endodontique, parodontale, implantaire et pré-implantaire.).
Principes et fonctions de la piézo-chirurgie.
La piézo-chirurgie repose sur l’utilisation d’un courant alternatif de moyenne fréquence, transmis par un générateur à un transducteur (pièce à main contenant des pastilles de céramique) qui va produire des oscillations mécaniques. Celles-ci sont à leurs tours, transmises à des inserts qui vont générer des micro vibrations longitudinales (amplitude de 40 à 200 Microgramme.) et verticales (amplitude de 20 à 60 micro gramme) qui varient en fonction de la puissance appliquée de 10 à 55 W) et de la fréquence sélectionnée (de 25 KHz à 32 KHz).
Les formes des inserts sont variées et permettent les fonctions :
-
De découpe (scie droite, coudée vers la droite ou vers la gauche, orthogonale) ;
-
D’exérèse, pour enlever de l’os et effectuer des volets (fraise boule, fraise plate, scalpel) ;
-
‘ostéoplastie (scalpel, grattoir).
-
Dissection pour le décollement de membrane (spatules en pied d’éléphant, à 90 ou 120°)
-
D’extraction (syndesmotome).
Techniques d’utilisation
La classification de Misch.
La classification de Misch date de 1990, celui-ci décrit quatre densités osseuses de D1 à D4 avec leur localisation dans les maxillaires. Pour lui, elles ont une incidence directe sur la planification et le traitement implantaire.
D1
Il s’agit d’un os très dense composé presque dans sa totalité d’un os cortical compact. Cet os est comparé au bois d’érable ou de chêne. L’os D1 est souvent localisé dans le secteur mandibulaire à l’intérieur. Il présente un rapport vasculaire diminué.
D2
Le type osseux D2 est l’association d’une corticale dense et d’un os spongieux intermédiaire à l’intérieur. Il est souvent localisé dans le maxillaire antérieur.
D3.
Il s’agit d’un os constitué d’une corticale poreuse et d’un os spongieux de faible densité. La couche d’os cortical est plus fine sur la crête vestibulaire au maxillaire qu’ailleurs.
L’os D3 est fréquemment localisé dans la partie antérieure du maxillaire et dans les régions postérieures de la mandibule et du maxillaire.
D4
Une qualité tissulaire de très faible densité est une très fine couche de corticale caractérisent cet os. L’os D4 se localise dans la partie postérieure du maxillaire, surtout chez les sujets édentés de longue date. Il est exceptionnellement présent à la mandibule.
Utilisation.
En chirurgie pré-implantaire et implantaire, l’utilisation des appareils piézo-électriques résulte de différents paramètres : le choix des inserts qui dépend du type d’intervention de la qualité de l’os (exclusivement en D1 ;D2,D3), de la puissance en fonction de l’insert, de la fréquence de vibration utilisée, résultant du type d’os, de la pression appliquée sur l’insert, de la vitesse du mouvement effectuée par l’opérateur. La pièce à main est actionnée de façon rapide d’avant en arrière en limitant la pression sur l’os. La combinaison de ces différents paramètres permet d’obtenir des coupes de précision micrométrique sur l’os tout en évitant de léser les tissus mous engendrant un temps de cicatrisation réduit, une diminution de la douleur et des risques opératoires ; Une pression excessive limite les micros vibrations, augmentent la température de l’os et risque de provoquer un échauffement de la pièce à main.
Applications cliniques.25/26
En chirurgie pré-implantaire et implantaire la chirurgie piézo-électrique trouve son indication dans :
-
L’élévation de sinus
-
Les expansions de crête osseuse (photo2.3)
-
Les ostéotomies du bord antérieur du sinus lors de comblement de sinus (photo 4.5)
-
Les prélèvements de greffon d’origine ramique, symphysaire ou tuberositaire (photo7.8.9)
-
Les ostéotomies lors de l’insertion de lames ramiques, les ostéotomies lors de la latéralisation du NAI
-
Le décollement de la muqueuse sinusienne lors de greffes sinusiennes (photo6)
-
Le décollement de la muqueuse sinusienne lors de soulevés de sinus.
-
La dépose d’implants ostéo-intégrés.
-
L’extraction atraumatique de dents dans les techniques d’implantation immédiate ( photo 1)
-
La préparation du site receveur dans les greffes d’apposition
-
La préparation des sites pour l’ostéodistraction
-
La mise en forme et ébarbage des greffons lors d’ostéosynthèse
-
La compaction des biomatériaux lors de comblements de sinus, des soulevés de sinus et comblements d’alvéoles après extractions dentaires.
-
Nous développerons deux types d’applications.
Elévation de sinus.
Les inserts les plus utilisés sont la fraise boule et les spatules qui servent à décoller et séparer la membrane sinusienne. La technique est identique à celle utilisée avec des instruments rotatifs.
Lorsque la paroi est épaisse, il est conseillé de commencer l’érosion du volet à l’aide d’une fraise montée sur contre-sangle afin de raccourcir le temps de l’ostéotomie.
L’insert en forme de fraise boule sera utilisé pour terminer le volet et aborder en toute sérénité la membrane sinusienne.
Le volet est mobilisé et l’intervention se poursuit par le décollement de la membrane de la paroi antérieure du sinus ainsi que du bas fond sinusien.
Le cas échéant la cavité est comblée à l’aide Bio-Oss.
La fenêtre est ensuite obstruée par une membrane Ossix Plus bio résorbable et le lambeau est suturé.
Expansion osseuse.
Avant l’introduction de la chirurgie ultrasonique (pliézo-électrique), l’expansion de crête osseuse très délicate, longue, éprouvante pour le patient. Elle nécessitait une longue courbe d’apprentissage.
L’avènement de la chirurgie ultrasonique avec ses inserts vibrants a considérablement simplifié cette technique.
Les expansions de crête peuvent concerner une dent, surtout dans la zone antérieure du maxillaire et jusqu’à une arcade complète en 2 hémisections. Cette technique est applicable aussi bien à la mandibule qu’au maxillaire, dans les secteurs antérieurs aussi bien que postérieurs. Le gain final en largeur de la crête varie entre 2 et 5 mm. Les implants peuvent être posés en même temps que l’expansion de la crête osseuse ou en différé. Une période de cicatrisation de 3 à 4 mois est recommandée avant de mettre les implants en charge ou de procéder à leur pose.
Avantages et inconvénients de la pièze-chirurgie.
Avantage :
Par rapport aux instruments rotatifs, les avantages de la chirurgie ultrasonique sont les suivantes :
-
Plus de sécurité car la coupe est sélective, seul l’os est coupé, sans risquer de léser les tissus mous environnants ;
-
Plus de précision, car tout dérapage de la partie travaillante est évité, la coupe est nette et fine du fait de la finesse des inserts.
-
Une meilleure visibilité du champ opératoire du fait du spray et u faible saignement occasionné.
-
Un sens tactile préservé dû aux vibrations de faible amplitude.
-
Plus de confort car le praticien et les assistantes sont moins stressés par la possibilité d’un contact accidentel avec les tissus mous et car il est possible de se vocaliser sur l’intervention elle-même et non pas sur la façon d’éviter les tissus mous adjacents.
-
Des suites postopératoires moins traumatiques car l’incision des tissus mous peut-être réduite du fait d’un accès aisé au site osseux, surtout en profondeur dans le vestibule, le saignement, les œdèmes et la douleur son réduits.
-
Inconvénients :
-
L’inconvénient majeur réside dans la lenteur de coupe par rapport aux instruments rotatifs pour les appareils qui ne sont pas assez puissants.





