Case Report « ODF-Parodontologie Chirurgicale »: ODF - Paro - ROG
Parution LS 77, Mars 2018
Auteur : Dr Carole Leconte, Chirurgie Parodontale et implantaire exclusive, Paris.
Parution LS 77, Mars 2018
Case Report « ODF-Parodontologie Chirurgicale »: Orthodontie Adulte - Parodontologie - ROG (Régénération Osseuse Guidée)
ou le miroir de nos doutes
Auteur : Dr Carole Leconte, Chirurgie Parodontale et implantaire exclusive, Paris
Parce qu'une dent possède une véritable attache, contrairement à un implant.
La parodontologie a bien souvent l’image d’une discipline figée où rien de neuf ne peut nous motiver, où rien n’est assez prévisible pour se battre au coté des patients pour sauver des dents, et où l’implant représente une solution bien plus rationnelle à prime abord.
Cependant, la clinique et la biologie ne vont pas en ce sens. En effet, l’implant n’est pas une réponse aux problèmes d’attache! Seule la gestion parodontale conservatrice peut espérer nous offrir une cicatrisation avec une gencive qui adhère à une surface radiculaire.
Du désir de se battre pour soigner des dents au pronostic très réservé est né une évolution dans les convictions du possible/impossible. Le succès de nombreux traitements parodontaux est venu contrarier ces idées reçues bien confortables, et renforce le besoin de se battre contre les causes, les facteurs de risque, et de donner un maximum à la préservation, même si le pronostic est parfois bien réservé.
Dans un contexte où l’implant est souvent présenté comme tout beau - tout neuf - tout prévisible, cette vis titane ne peut prendre le rôle d’une solution magique qui remet le problème à plat.
C’est une fausse simplicité-prévisibilité pour le couple patient-praticien qui doit conduire à une revalorisation du combat principal : gérer la maladie parodontale en conservant les organes dentaires.
L’implantologie ne devrait pas s’inscrire comme l’alternative à la parodontologie, mais bien comme un complément.
Ne perdons pas de vue que si le patient met en échec ses propres dents, sans changer son comportement, la solution ne sera pas dans le titane…mais dans la compréhension des étiologies.
Les dents ont l’état de surface idéal, la dentine est « facile » à gérer en maintenance et elle seule permet une réelle cicatrisation avec l’obtention d’une nouvelle attache, seule barrière physiologique qui permette une étanchéité biologique réelle.
Que penser en comparaison du pronostic d’un implant dont la nouveauté éphémère ne peut à elle seule contrer le delta biologique et biomécanique, dans le cadre d’étiologies parodontales qui ont détruit les organes alvéolo-dentaires idéaux?
Avant le davier, censeur du traitement radical et irréversible d’un traitement parodontal par élimination, il semble capital de s’intéresser aux causes ces maladies complexes.
Analyser les différents facteurs défavorables, les corriger et les corriger à nouveau, avec une gestion délibérément chronophage et répétitive, un accompagnement du patient dans l’éducation, la prise de conscience, et les changements nécessaires. Réaliser un assainissement efficient du problème local, d’un point de vue bactériologique, et mais aussi du contexte physique et psychologique, permet parfois d’obtenir des succès qui vont à l’encontre d’un défaitisme facile regrettable.
Les raisons des ces pathologies complexes sont généralement multiples et parfois longues à contrer, mais le grand saut vers l’extraction directe ne règle que rarement les causes, et le pronostic du beau traitement radical est ainsi bien réservé.
Les moyens du succès
L’amélioration du pronostic de nos traitements conservateurs , la qualité des résultats de néo-attache/fermeture des poches parodontales est rendu possible par une prise en charge efficace, une communication plus adaptée, et des moyens techniques meilleurs.
Ici, l’emploi du Laser, Erbium-Yag notamment, en complément des outils ultra-soniques et aéropolisseurs, est une aide manifeste pour l’élimination du tissus de granulation, du tartre et smear-layer de la dentine contaminée, favorisant le caillot sanguin et l’adhésion des fibroblastes.
L’apport de ces outils est souvent sous-évalué.
Et pourtant le recul scientifique de ces moyens thérapeutiques laser-assistés est si grand qu’il peut nous rassurer et abonder à l’image positive qu’il encontre auprès des patients.
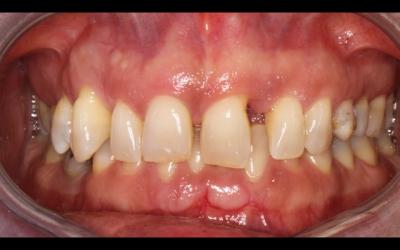
Fig 1a: Photographie initiale en PIM. Migrations et supraclusion évidentes. Inflammation gingivale faible. Facteur bactérien supra-gingival faible: La patiente fait des détartrages réguliers et brosse assez correctement. Mais cela ne compense pas les problèmes au niveau sous gingival: poches à activité bactérienne et dégâts du trauma occlusal.
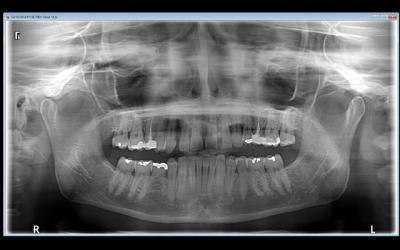
Fig 1b: Radiographie panoramique initiale. Contraste entre une situation globale correcte et quelques sites qui semblent bien atteints. La difficulté d’appréhender les défauts parodontaux, surtout au maxillaire, rendent l’utilisation d’un examen complémentaire cone-beam capital. Il nous aidera pour évaluer les défauts complexes, notamment, palatins, surtout dans ce cadre de supracclusion. Les radiographies panoramiques, d’une qualité de lecture forcément modeste ont pour intérêt principal la vision d’ensemble, et sont un outil de suivi et communication exceptionnel (simple, global, annotations).
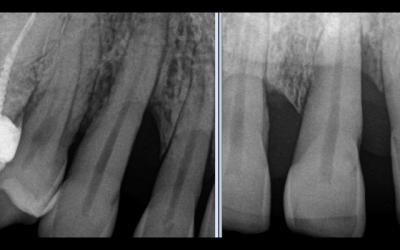
Fig 1c: Radiographie Rétro-alveolaire de qualité. De lecture souvent complexe si elle n ‘est pas associée à un CBCT, la rétro-alvéolaire est l’examen de la précision, l’examen qui permettra un suivi facile et fiable, avec un niveau de résolution le plus élevé, pouvant témoigner de la qualité des travées osseuses de l’environnent alvéolaire.
Elle s’appelle Ophélie…
Ophélie a 39ans, bonne fumeuse, très stressée, et à l’alimentation déséquilibrée. Elle travaille trop, semble proche du burn- out, et ses inquiétudes sur ses problèmes dentaires ne suffisent à lui faire trouver l’énergie de se prendre en main. Elle voit sans vraiment voir son problème. Elle n’ose plus sourire depuis des années et ressent un problème gingival, sans imaginer qu’il y a des options thérapeutiques possibles.
Finalement, elle est venue consulter au cabinet pour un motif esthétique: des migrations dentaires récentes, à progression rapide, au niveau du secteur esthétique.
Première consultation: entre protocole et art dans un cadre de psychologie
Dès la première consultation, chacun de nos mots, chacune de nos attitudes va être importante pour la patiente.
On se doute aisément de ses angoisses plus ou moins dissimulés qui peuvent la conduire à des réactions étonnantes.
Un mot mal choisi peut la renfermer et nous faire perdre toute chance d’adhésion à notre proposition de traitement. Nous allons demander une radiographie panoramique avant même l’entrée en salle puisque cet examen de base est une source immense d’informations qui nous sont dans tous les cas nécessaires pour un bilan. Il sera en plus notre road-book, support d’annotations et de dessins, pour expliquer, noter des remarques, et dessiner des projets thérapeutiques qui favorisent les échanges entre confrères, et aident la mémoire du patient…
Nous insistons sur le fait de ne jamais commencer les consultations directement au fauteuil, mais simplement au bureau. Face au patient, la première question correspond aux raisons de sa venue. Il est nécessaire de lui permettre d’exprimer ses problèmes connus et ressentis. Une écoute active en perspective avec un œil sur la panoramique et l’autre sur la gestuelle et le sourire du patient nous donne beaucoup d’informations que l’ on ne peut avoir autrement.
Il me semble que noter les mots du patient, le faire reformuler, et analyser son non verbal aide à une bonne compréhension.
Ensuite, place à l’examen clinique au fauteuil, pour lequel nous lui mettons en main un miroir….dès le début!
Cela nous aide à voir s’il regarde ou non sa bouche, permet de lui faire bien souvent découvrir sa bouche actuelle au même rythme que nous l’explorons.
Le bilan doit être global: ATM, occlusion, muqueuse, plaque, état dentaire…le tout orienté Prise de conscience et responsabilisation.
Bien souvent, en cas de problème parodontal complexe, un CBCT (imagerie Cône Beam) est nécessaire pour évaluer les lésions dans leur forme tridimensionnelle. Surtout au maxillaire supérieur (analyse des molaires, et visualisation de lésions infra osseuses éventuelles).
Cet examen désormais accessible et relativement peu irradiant (environ 1,7x une panoramique) me semble indispensable à une étude sérieuse aidant au diagnostic, à la prise de décision thérapeutique, à la communication avec le patient et les correspondants, ainsi que pour le suivi.
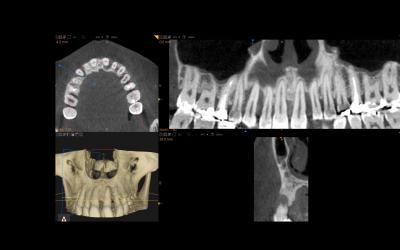
Fig 2.a: Vue globale de l’environnement du viewer d’imagerie (Kodak Carestream 9300). Une acquisition de qualité, avec un bon paramétrage de l’appareil et une immobilité parfaite du patient est capitale.
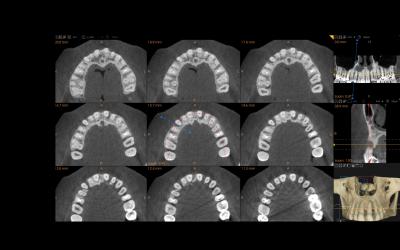
Fig 2.b: Série de coupes horizontales pour mieux comprendre les défauts parodontaux proximaux, mais également palatins de 13 et 21.
Les techniques d’imageries se complètent sans se remplacer! Ainsi, les rétro-alvéolaires sont également indispensables pour une analyse fine de l’os et du desmodonte par exemple.
Cependant, nous ne réalisons plus de status complet quand le CBCT est réalisé. Seuls des clichés RVG des sites d’intérêt particuliers comme ici en 13 et 21 sont pris. (fig 1.c).
Expliquer, écouter, éduquer, laisser mûrir, créer l’équipe, programmer…
La suite logique du bilan est bien complexe, mais il va falloir la rentre simple, compréhensible, et la soumettre aux différents intervenants, en rassurant le patient, sans lui faire croire que ce sera rapide et 100% prévisible. Les réserves sont évoquées avec simplicité et naturel dès cette étape.
Expliquer au patient jusqu’à ce qu’il le comprenne, en changeant le choix des mots et des exemples, trouver et comprendre avec le patient les causes puis décoder d’une façon interactive les moyens nécessaires à mettre en œuvre pour arrêter cette course vers la perte des dents.
Partir des constatations cliniques et s’appuyer sur les radiographies permet généralement de bien faire comprendre la réalité parodontale, qui est bien souvent plus grave que ne le perçoit le patient.
Les sondes parodontales colorées sont également une aide précieuse à l’évaluation de la situation, et à la compréhension des poches face au miroir. Ensuite, un modèle didactique plastique et quelques schémas aideront à modéliser la pathologie.
Des photos de la patiente sont également une aide précieuse. Ne pas hésiter à prendre sous plusieurs angles, même palatin, et à les mailer au patient.
L’éducation est la base.
Pour Ophélie, il était simple de lui faire comprendre: tout d’abord elle était prête à l’entendre, ensuite sa motivation décuplait sont intérêt.
Elle sous-estimait son problème mais elle était claire quand à détermination pour faire tout ce qu’il faudrait afin de donner toute les chances de succès à son traitement.
C’est capital.
Les explications de flore bactérienne, d’occlusion, de types de traitements, de pronostics, …ont pris près de 45mn.
Au fur et à mesure, nous avons pris de notes manuscrites et avons annoté la radiographie panoramique grâce aux outils du logiciel Carestream. Cette base, ainsi que les principales images du CBCT sont envoyées par email à l’équipe multidisciplinaire constituée: omnipraticien, orthodontiste, patiente et nous pour la parodontologie.
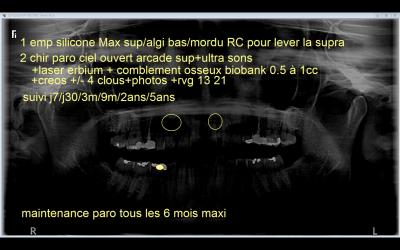
Fig 3: Radiographie panoramique rendue plus foncée pour mieux lire les annotations écrites.
Toutes les consultations de chaque praticien doivent avoir lieu avant le début de tout traitement (hors urgence), et donnent lieu à des échanges dans lesquels le patient est toujours impliqué.
Et tout peut commencer
Le plan de traitement global ainsi validé, la patiente ayant pu commencer à corriger ses facteurs d’hygiène de vie et hygiène buccale, les actes peuvent commencer.
Il faut traiter la parodontopathie, mais l’occlusion empêcherait tout succès…Gérer la parodontite impose ainsi de réaliser de l’orthodontie ou de la prothèse.
Les dents étant saines, nous excluons la prothèse.
Pour réaliser de l’ODF, il ne faut pas de parodontite, et pour gérer la maladie parodontale, il faut avoir réglé le problème d’occlusion…. le serpent se mord la queue!
PLO
Il est donc décidé en accord avec la patiente de déverrouiller la supraclusion avec une gouttière maxillaire qui sera portée jour et nuit, sauf repas.
Le PLO (Plan de Libération occlusale) va répartir les forces et empêcher tout trauma occlusal.
Il est réalisé au laboratoire (ici, laboratoire ABLB, Paris) en résine Unifast ivory GC.
Il doit être passif, rigide, tenir sans crochet en s’emboîtant dans les embrasures.
Remarque: pour les Cl I et II, nous les réalisons au maxillaire supérieur, avec une face occlusale lisse pour l’antagoniste.
Confortable car il ne dépasse pas en vestibulaire et son ajustage palatin est proche de celui d’un bridge provisoire, son esthétique est acceptable de par sa couleur. La matière permet de réaliser facilement des modifications ou des réparations.
Fig 4: PLO: Plan de Libération Occlusale réalisé en pré-opératoire.
Une séance capitale avant la chirurgie!
Nous pouvons regretter que lever un lambeau puisse bloquer bon nombre de confrères, et que la parodontologie chirurgicale, à ciel ouvert donc, soit victime d’une forme de image négative injuste.
Ophélie est un bel exemple des limites d’un traitement trop timide qui, loin de préserver, a laissé progresser la maladie et empiré la situation.
Dans sa prise en charge active, elle a bénéficié en premier lieu d’une séance de préparation à la chirurgie, avec de nouveaux détartrages bimaxillaires, un aéropolissage appliqué, et démonstration concrète des techniques de brossage et du passage des brossettes.
C’est fondamental, et ce doit être réalisé avant toute chirurgie.
Une seule (longue) chirurgie
Le jour de la chirurgie est arrivé. Sous Hydroxyzine, nous avons pour objectif de lever un lambeau de pleine épaisseur pour permettre un bon accès aux racines, les assainir totalement, les décontaminer. Puis, si la configuration est favorable comme l’analyse pré-opératoire le laissait présager, réaliser des ROG (Régénérations osseuses guidées).
Au moment où nous levons le lambeau, nous pouvons constater les limites de la préparation initiale (parodontologie médicale) qui laisse des racines totalement contaminées malgré le passage des ultra-sons. Il reste du tartre et autres dépôts sur toutes les faces des racines.
Les ultrasons font parfaitement sauter les calculs tartriques, mais ne peuvent rien à la couche type smear layer qui semble s’étaler et résister aux instruments soniques.
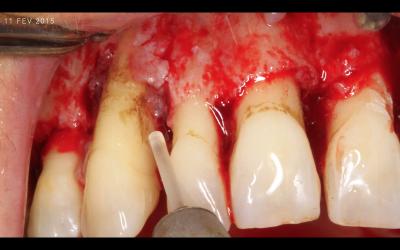
Fig 5a: Après avoir levé le lambeau, et juste avant de traiter les surface avec le laser Erbium-YAG Syneron.
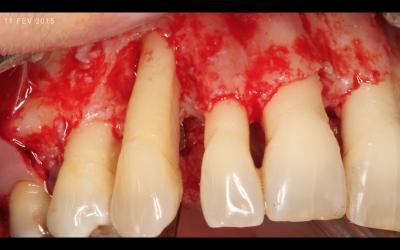
Fig 5b: Après élimination du tissus de granulation et décontamination des racines au laser Er-YAG.
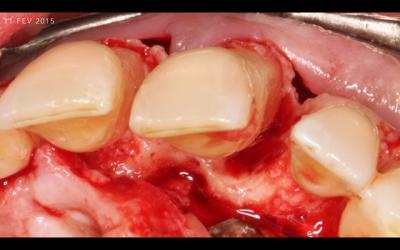
Fig 5c: vue occluse distale de 21 pour mettre en évidence la lésion parodontale après assainissement et avant comblement. Cette incisive centrale ne tient plus que par un peu de desmodonte en mésial.
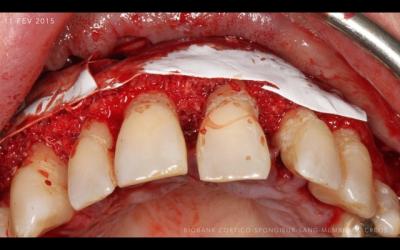
Fig 5d: ROG Allogreffe (Biobank)-Sang-Membrane collagene (Créos)
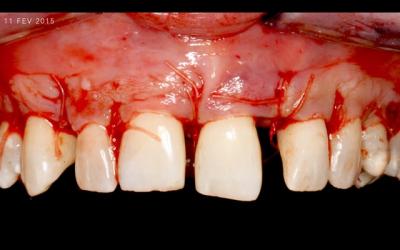
Fig 5e: Sutures résorbables PGA rapide 5/0
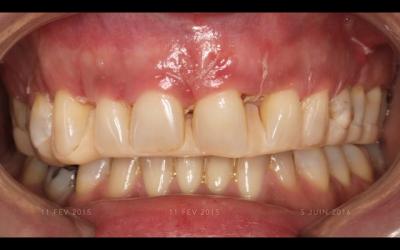
Fig 5f: cicatrisation à 8jours, PLO en place.
Laser Er-YAG pour nettoyer et éliminer les bactéries.
L’utilisation du laser Erbium-Yag Syneron permet de volatiliser toute la couche toxique de surface, laissant une dentine décontaminée, sans smear layer, et plus favorable à une re-adhésion des fibroblastes, élément capital pour une fermeture des poches parodontales.
En effet, le pouvoir bactéricide du laser Erbium est total, sans résistance à la différences des antibiotiques. De même, son action sans contact, laissant un champ de vision parfaitement dégagé pour bien visualiser sous loupes fibrées le phénomène de sublimation: passage de l’état solide (couche contaminée) directement à l’état gazeux (sans passer par un état liquide).
En outre, le laser permet de volatiliser le tissus de granulation avec énormément de précision, même sur des défauts fins, ou complexes, sans forcer sur une dent au support extrêmement fragile comme ici la 21. Cette dent serait probablement luxée par un traitement avec contact (fig 5c).
ROG
Une allogreffe (Biobank S cortico-spongieux) mélangé au sang in situ du patient est utilisé pour combler les défauts angulaires, mais également recouvrir les tables vestibulaires particulièrement fines et exposées par le lambeau.
En effet, la réalisation d’un lambeau, en exposant la surface corticale, peut induire une nécrose cellulaire de surface, ce traduisant par une résorption. Quand un lambeau large est réalisé, étendre la ROG en recouvrant le site exposé permet de limiter ce phénomène, voir de l’inverser.
Des membranes de collagène non réticulées à résorption lentes (Créos-Nobel Biocare) sont utilisées pour recouvrir la ROG (fig 5d).
Le périoste a été incisé à la lame 15 pour libérer les lambeaux, puis des sutures en matelassier vertical ont été réalisées avec du 5/0 PGA Résorbable Rapide (Neohm).
A 8 jours post opératoire, avec port de gouttières PLO et nourriture mixée, la cicatrisation est très satisfaisante, même si un retard d’adhésion conjonctif-conjonctif est visible en distal de 21.
La patient va bien et récupère de son œdème avec de légers hématomes.
Nous laissons Ophélie continuer à cicatriser puis maturer les tissus parodontaux, avec pour consigne de prendre le meilleur soin de son occlusion, de son alimentation, et de son hygiène buccale.
Outre un aéropolissage à 6 mois, rien n’a été réalisé jusqu‘à la visite de contrôle à plus d’un an avec examen clinique, CBCT, et RVG.
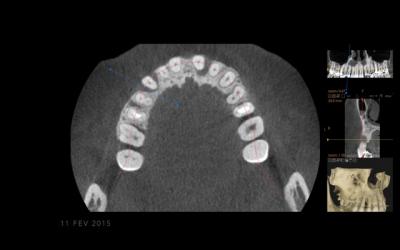
Fig 6a: CBCT pré-op montrant les lésions angulaires 13 et 21, ainsi que la finesse des tables vestibulaires
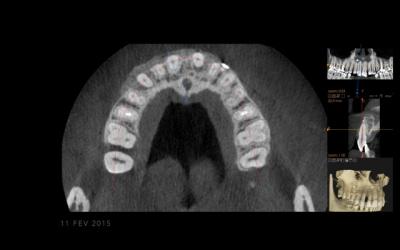
Fig 6b: CBCT post op j0, qui met en évidence la poudre cortico-spongieuse de Biobank.
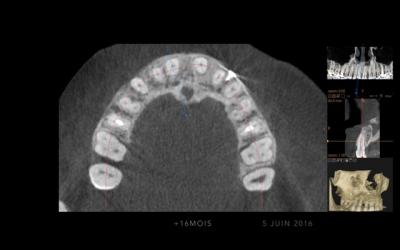
Fig 6c: CBCT à 16 mois montrant la cicatrisation osseuse et parodontale favorable, la corticalisation périphérique et le gain en épaisseur des tables vestibulaires.
Une cicatrisation parodontale très satisfaisante.
Ainsi, 16 mois après l’unique chirurgie parodontale, Ophélie ne présente plus de poche parodontale, plus de mobilité dentaire pathologique, et peut enfin recevoir son traitement multi-bagues par Dr Coralie Fauquet-Roure (Issy-les-Moulineaux)
Des attaches bimaxillaires vestibulaires ont été mises en places, ainsi que des buttées palatines pour lever la supraclusion.
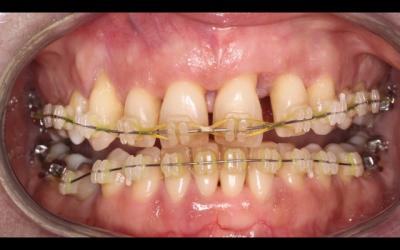
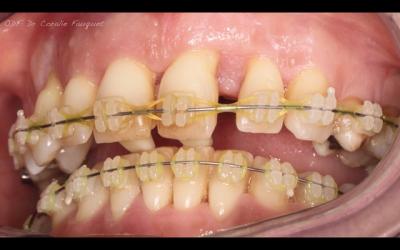
Fig 7a et 7b: Vue de face et de 3/4 de Ophélie en occlusion sur le dispositif orthodontique.
L’orthodontie et sa magie
Avec des forces lentes, en 18 mois, Dr Coralie Fauquet-Roure a levé la supraclusion, et fermé les espaces.
Pendant ce travail orthodontique, les déplacements dentaires n’ont jamais été gérés par la présence de biomatériaux. Les forces de déplacement ont manifestement induit un renforcement du parodonte. L’analyse des CBCT avant et après orthodontie montre une augmentation manifeste de l’épaisseur des tables vestibulaires.
La comparaison des radiographies rétro-alvéolaires montre un gain conséquent d’os entre les dents 13-12 et 21-22 contrairement aux convictions que ce type de gain est impossible.
Ophélie bénéficie d’un sourire harmonieux, sain, avec une papille globalement récupérée en 21-22.
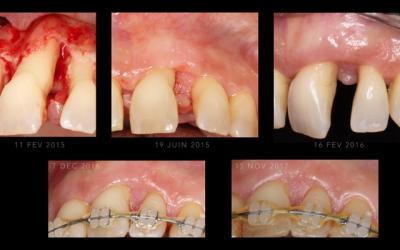
Fig. 8: Néo-génèse de la papille 21-22 par action de l’orthodontie sur un septum en ROG.
En fait, tout compte!
Il est évident que de tels pronostics sont toujours réservés, et dépendent de la capacité du patient à changer son image de soi, son alimentation, son hygiène de vie… bref, convertir tous ses facteurs de risque et atouts.
Sans une implication sans faille de la patiente (qualitativement et dans la durée), sans la collaboration de toute l’équipe (des assistantes aux différents spécialistes), sans des outils exceptionnels de décontamination des racines (laser Erbium-YAG) ou des biomatériaux hautement qualitatifs (Allogreffes Supercrit), … de tels traitements n’auraient gère de chance de succès.
Il me semble que l’occlusion et l’hygiène de vie avaient un rôle particulièrement dominants dans la problématique initiale. La motivation de la patiente, et l’utilisation rigoureuse du PLO ont permis à la chirurgie de donner un bon résultat. Une fois la maladie parodontale stabilisée, l’orthodontie a pu être mise en jeu sans crainte. Elle est la thérapeutique qui, avec l’élégance de la préservation qu’elle seule permet, corrige ce facteur de pathologies et de récidives sous-estimé: l’occlusion.
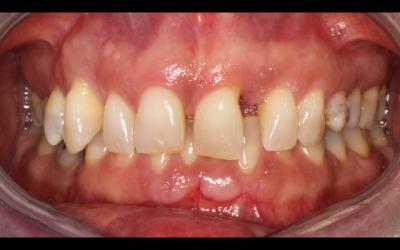
Fig 9a
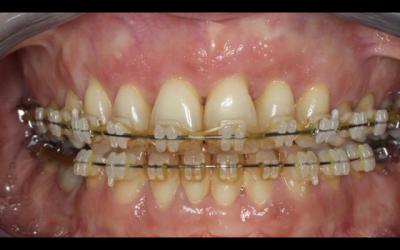
Fig 9a et 9b: L’essentiel du résultat visible après 18 mois d’orthodontie.
Fig 9c: Aspect de fin de traitement ODF. Occlusion non traumatique, esthétique favorable, papille 11-12 globalement bien régénérée.
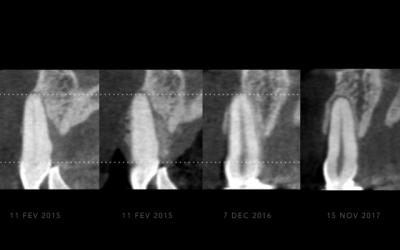
Fig 10a: Gérer la parodontologie seule ne peut faire cicatriser une telle lésion palatine. Mais le traitement combiné avec la prise en compte de l’occlusion a permis cela.
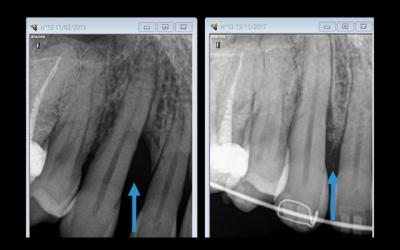
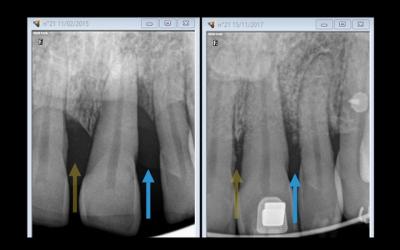
Fig 10b et 10c: La comparaison avant-après des radiographies rétro-alvéolaire est capitale pour l’analyse de la qualité de l’os septal, et son aspect reflétant une bonne activité cellulaire…
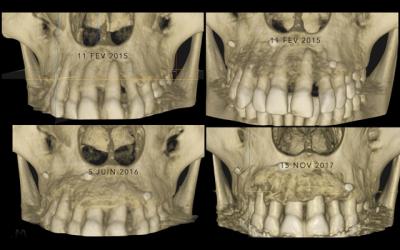
Fig 11: Les reconstructions 3D du logiciel Carestream Trophy avant la chirurgie, en post-op immédiat, après cicatrisation, puis apres 18 mois d’ODF. La densification osseuse est très nette.
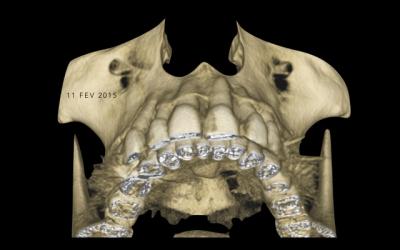
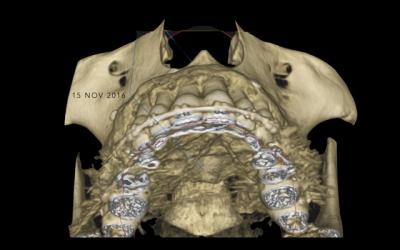
Fig 12 a et b: Vue 3D sur les procès alveolaires: matérialisation du gain vestibulaire.
Fig 12 c: Photographie de fin de traitement présentant le gain de volume vestibulaire.
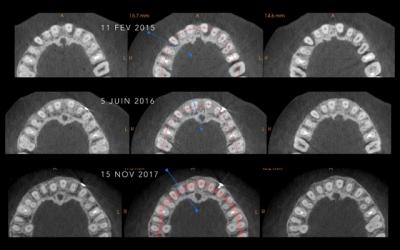
Fig 13: Comparer les 3 coupes horizontales aux mêmes niveaux, aux 3 moments clefs: pré-op, début ODF, après 18 mois ODF. C’est un outil exceptionnel qui ici nous a fait réaliser la qualité du gain obtenu.
Fig 14: Panoramique de fin de traitement.
Fig 15: Sourire final de la patiente.
Et du coté de l’orthodontiste, l’histoire est la suivante!
Lorsque Ophélie est arrivée au cabinet, elle parlait tout doucement, la main devant la bouche, sans sourire, très complexée par l’image qu’elle donnait de sa denture.
Ayant pris conscience de son état dentaire et de son parodonte très affaibli, responsable des migrations secondaires qui la complexe tant, elle accepte le plan de traitement pluridisciplinaire que le Dr Carole Leconte lui propose.
Les objectifs du traitement d’orthodontie vont être de corriger la supraclusion pour pouvoir rétablir un guide antérieur plus fonctionnel, mais également de fermer les espaces inter-incisifs maxillaires.
Pour cela un appareillage multi-attaches bimaxillaire a été collé, en technique vestibulaire selon la demande de la patiente, et des arcs à mémoire de forme, avec une forme d’arcade sélectionnée, ont été utilisés.
Afin de corriger la supraclusion, des cales rétro-incisives sont collées, dès les premières étapes du traitement, sur la face linguale des 11 et 21.
Ces cales en composite sont placées à 1,5 mm du bord libre, sans compensation postérieure afin d’optimiser le nivellement de la courbe de Spee, en partie responsable de l’excès de recouvrement antérieur, en plus de l’égression secondaire maxillaire.
Les forces utilisées sont des forces douces et continues, délivrées par des arcs en nickel titane à mémoire de forme et dont la forme d’arcade a été sélectionnée en fonction de la patiente pour éviter tout mouvement d’expansion transversale iatrogène.
Comme cela était prévisible, malgré la correction de la supraclusion et la fermeture des espaces, il persiste des triangles noirs entre les incisives et notamment entre les incisives centrales et latérales.
Pour minimiser ces triangles disgracieux, une réduction amélaire proximale sera nécessaire, et permettra également de déplacer le point de contact dentaire vers la papille qui pourra ainsi « recoloniser » l’espace inter-dentaire.
Des chaînettes continues permettront de fermer les espaces progressivement.
Après 18 mois de traitement, la patiente est débaguée et la contention par fils collés est réalisée.
La supraclusion est corrigée et les espaces antérieurs sont fermés. Grâce au stripping proximal et à la greffe osseuse, les papilles réinvestissent les espaces inter-dentaires et ferment progressivement les triangles noirs.
À l’examen radiologique il semble que les mouvements d’ingression des secteurs antérieurs aient renforcés l’attache parodontale avec une diminution significative de la mobilité dentaire.
Tout au long de ce traitement, une surveillance parodontale a été indispensable et devra être poursuivie au delà de la contention.
Le pronostic est favorable tant que la patiente respecte les règles d’hygiène, de maintenance parodontale et qu’elle ne reprend pas le tabac.
La contention devra être portée à vie et nécessitera également un suivi régulier.
Ce traitement pluridisciplinaire a redonné le sourire à Ophélie, elle ne se cache plus derrière sa main pour parler, elle retrouve confiance en elle .
Elle avoue que ça lui a changé la vie
C’est notre plus belle récompense !!
Docteur Coralie Fauquet-Roure
BIBLIOGRAPHIE
1-La genèse de la supraclusion
Emmanuelle Bocquet, Alexis Moreau, Édouard Decrucq, Narimem Djerbi, Chantale Danguy-Derot, Michel Danguy
Orthod Fr 2010; 81: 227-234
2- Le Traitement de la supraclusion
M.Danguy et C. Danguy-Derot Ortho FR 2003; 74: 511-517
3- Traitement orthodontique sur un parodonte affaibli : apport de l’orthodontie
Olivier Sorel, Dominique Glez, Solenn Hourdin
Orthod Fr 2010; 81:27-32
4- Root Surface Bio-modification with Erbium Lasers- A Myth or a Reality??
Vamsi Lavu, Subramoniam Sundaram, Ram Sabarish and Suresh Ranga Rao*-The Open Dentistry Journal, 2015, 9, 79-86
5 -Initial fibroblast attachment to Erbium: YAG laser-irradiated dentine.
Bolortuya G, Ebihara A, Ichinose S, et al.
Int Endod J 2011; 44: 1134-44.
6- In vivo effects of an Er: YAG laser , an ultrasonic system , scaling and root planing in biocompatibility of periodontally diseased root surfaces in cultures of human periodontal ligament fibroblasts.
Schwarz F, Aoki A, Sculean A, Georg T, Scherbaun W.
Lasers Surg Med 2003; 33: 140-47.
7- Comparative analysis of root surface smear layer removal by different etching modalities or erbium:ytrium-aluminum-garnet laser irradiation. A scanning electron microscopy study.
Theodoro LH, Zezell DM, Garcia VG, et al.
Lasers Med Sci 2010; 25: 485-91.
8-Orthodontics as an adjunct to rehabilitation.
MELSEN B et AGERBAEK N. - Periodontol 2000 1994;4:148-159.
9-Orthodontic treatment in dentitions with reduced periodontal support.
THILANDER B. - Rev Belg Méd Dent 1982;37(3):119-125.
10-Tobacco and gingivitis: statistical examination of the significance of tobacco in the development of ulceromembranous gingivitis and in the formation of calculus.
PINDBORG JJ. 1947
11- Cigarette Smoking and Periodontal Bone Loss
Jan Bergström, Sören Eliasson, and and Hans Preber
Journal of Periodontology, April 1991, Vol. 62, No. 4 , Pages 242-246
n




