Apport des différentes longueurs d’onde dans une intervention de regeneration osseuse
Introduction
Depuis plus de 20 ans les lasers sont entrés dans nos cabinets dentaires, apportant une approche plus technologique et biologiques à notre pratique.
Chaque LASER, chaque longueur d’onde, aura un effet spécifique sur les tissus cibles.
C’est à partir de ce postulat qu’ont évolué nos pratiques chirurgicales, de manières à combiner et superposer leurs effets afin d’optimiser les réponses biologiques, d’améliorer nos résultats et de diminuer les suites post-opératoires.
Les LASERS diode 980 nm, erbium yag 2940nm et l’utilisation de la luminothérapie (ATP38) sont désormais des outils indispensables.
Présentation des LASERS
La prise en compte des paramètres et caractéristiques permet d’appréhender les effets du laser sur les tissus cibles.
Laser erbium :Yag, action en surface, laser non pénétrant :
Effet photo-ablatif, c’est l’effet de coupe.
Effet Thermique, qui dépend du volume, toute absorption de photon engendre un effet thermique. On obtiendra une coagulation ou un saignement.
Effet mécanique, aussi appelé effet canon, une poussée mécanique se crée par une brusque émission de photons avec une grande puissance de crête.
Laser Diode 980 nm, action en profondeur, laser pénétrant :
Effet décontaminant, et photothérapie dynamique, l’activation d’une substance par un rayonnement va créer une réaction photochimique dont l’accepteur est l’oxygène. Cette photo oxydation est à l’origine de l’effet bactéricide.
Effet Biostimulant, l’augmentation de température intra tissulaire va entrainer une prolifération cellulaire, une libération de facteurs sanguins, la production d’ATP.
ATP 38, bio modulation
Afin de compléter l'action du laser Diode 980 nm, le patient est placé sous une lampe de luminothérapie.
L'effet est ici induit par les longueurs d'onde du spectre visible et non visible qui vont stimuler les différentes épaisseurs tissulaires, par augmentation de température contrôlée.
Cas clinique
Entretien Clinique
Patiente de 47 ans, adressée par une consœur, sportive (trail), non fumeuse, ne présentant pas d’allergies ni de suivi d’un traitement médical.
Lors de l’entretien elle explique avoir perdue ses dents ; il y a deux ans, dans le secteur antérieur à la suite de la fracture des piliers de bridge,
Elle porte depuis une prothèse partielle amovible en résine.
Elle souhaite une solution de réhabilitation fixe sans prendre appui sur les dents existantes, afin de ne pas revivre la même situation.
Examen clinique
Nous observons l’absence des dents 21, 22, 23. Une perte osseuse horizontale, avec une concavité vestibulaire.
Gencive kératinisée présente et un contrôle de plaque correcte. (fig 1et 2)
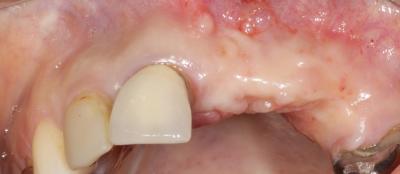
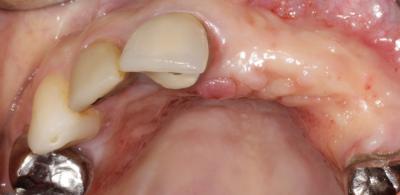
Fig. 1 et 2 vues intra buccales.
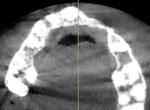
L’examen CBCT vient confirmer les observations cliniques tant sur les pertes verticales que horizontales (fig 3)
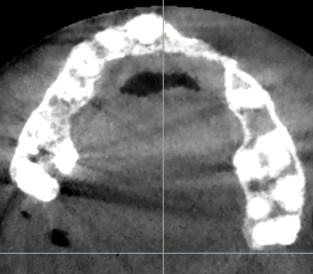
Fig. 3. Coupe cbct horizontale.
Proposition Thérapeutique
Après simulation sur logiciel deplanification chirurgical, la solution d’une ROG avec implantation différée est décidée et expliquée à à la patiente.
Les séquences opératoires et prothétiques se décomposeront ainsi :
- Réalisation d’une nouvelle prothèse temporaire
- Intervention de ROG
- Cicatrisation 6 mois
- CBCT de contrôle
- Intervention implantaire
- Cicatrisation 3 mois
- Conditionnement tissulaire par le provisoire et réalisation de la prothèse d’usage.
Cet article se concentrera sur la partie chirurgicale faisant intervenir les différentes longueurs d’onde des rayonnement lasers médicaux.
Intervention de R.O.G
Prémédication simple 2gr amoxicilline 1 heure avant l’intervention.
Anesthésie avec alphacaïne 1/200 000
Incisions à la lame froide 15c, décollement du lambeau, préparation de celui-ci de manière à obtenir de la laxité pour des sutures sans tensions et hermétiques (fig4 et 5)
Le lambeau est réalisé sans incisions de décharge.
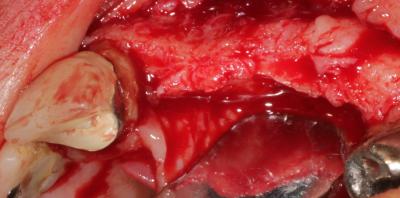
Fig. 4. Lambeau
.
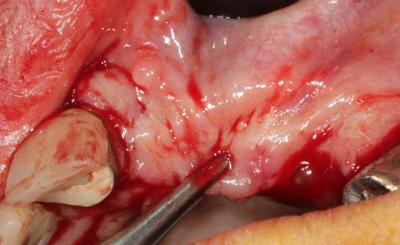
Fig. 5. Mobilisation du Lambeau.
Apres curetage mécanique méticuleux de la surface osseuse, le premier laser est utilisé.
Laser Er:Yag ( Pulser)
C’est le LASER ERBIUM YAG 2940 nm, qui par son action non pénétrante va créer des micro-cratères dans la corticale osseuse qui seront autant de points d’entrée pour la néo angiogenèse du site régénéré (fig. 6 et 7).
Le mouvement réalisé, est un mouvement de balayage de toute la zone, verticalement et horizontalement, sans contact du tips (0,5/ 1 mm de distance du tissus cible).
Réglage du laser :
- Préparation des surfaces osseuses moyen.
- Puissance moyenne avec un tips de 600 microns.
- Puissance 3,6 watts, énergie 180mj et fréquence 20 Hz, eau 70%.
Avec ce réglage on obtient la création de 20 micro-perforations par seconde, sans échauffement et sans perte de tissu osseux, ce qu’aucun instruments mécaniques, rotatifs ou piézo-électriques ne peut nous offrir.
Le temps d’application dépendra de la surface à stimuler.
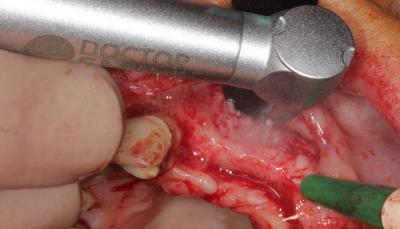
Fig. 6. Préparation du site par laser Erbium-Yag.
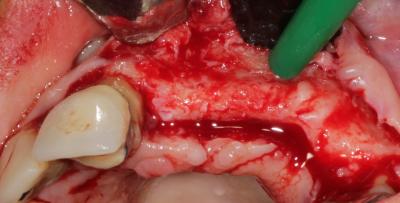
Fig. 7 : Vascularisation du site receveur après action du laser Erbium Yag
Les conditions sont désormais idéales pour la mise en place des matériaux de reconstruction.
On utilise une membrane en PTFE immobilisée par deus pins en apicale.
Le matériau de comblement synthétique est mélangé au facteur 2 du PRGF et positionné dans le volume délimité par la membrane (fig. 8).
Une vis d’ostéosynthèse est placée verticalement afin de fermer la membrane et d’éviter toute pression verticale sur le site traité (fig. 9).
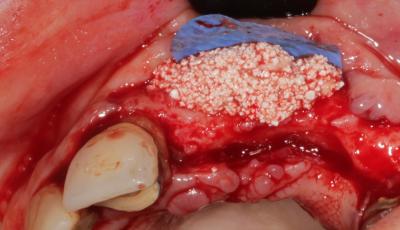
Fig. 8 : comblement et membrane PTFE
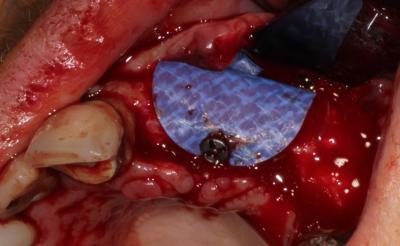
Fig. 9 : Vis d’ostéosynthèse verticale pour maintien du volume
Avant Suture, une membrane de PRGF est positionnée pour recouvrir et isoler la régénération (Fig. 10)
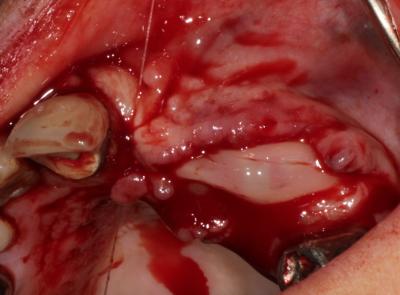
Fig. 10 : Membrane et fermeture du site sans tension.
Une fois les sutures terminées, intervient l’utilisation d’une autre longueur d’onde.
Laser Diode 980 nm (Wiser)
Ce sont les effets de décontamination et de bio modulation qui sont recherches à cette étape de la chirurgie.
Le site est irrigué avec du peroxyde d’hydrogène (fig. 11). La solution est laissée en place 1 minute avant utilisation du laser afin d’optimiser l’oxygénation des tissus.
Réglage du laser :
- Fibre de 400 microns
- Puissance 2, 5 watts
- Fréquence 6000 Hz
- T on 50 µs et T off 117 µs
Le laser est utilisé en défocalisant légèrement la fibre sans contact avec les tissus en effectuant des mouvements de balayage de la zone afin de limiter les effets thermiques.
L’oxygène qui est l’accepteur de l’énergie photonique va se transformer en oxygène singulet et triplet qui ont un fort pouvoir bactéricide, c’est l’effet décontaminant.
Ces oxygènes ayant une durée de vie courte, il faut donc privilégier des fréquences élevées afin d’en augmenter la production et donc d’optimiser la désinfection des sites
L’augmentation contrôlée de la température intra tissulaire, va permettre l’activation des protéines de choc thermique induisant la multiplication et la différenciation des cellules souches mésenchymateuses, c’est la bio modulation.
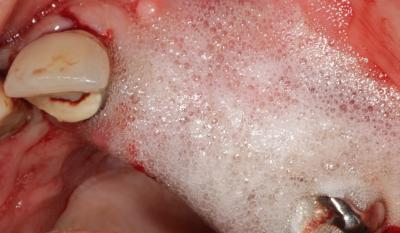
Fig. 11 : Irrigation du site en H2O2.
Une fois l’intervention terminée, une nouvelle action de photobiomodulation permettra d’augmenter et compléter les effets de bio modulation induit par l’utilisation des deux premières longueurs d’ondes.
L’ATP 38
On fait appel ici à LLLT (Low Light Level Therapy), qui par la diffusion de longueur d’ondes du visible et de l’invisible va permettre la stimulation des processus de régénération cellulaire en augmentant la production d’énergie intracellulaire, l’ATP (Aadénosine Tri Phosphate) par les mitochondries (fig 12)
La diffusion de ces photons va induire une réaction antalgique, anti inflammatoire et cicatrisante.
L’autre action, et non des moindre, et de permettre au patient de se détendre et de créer un sas de décompression après une intervention chirurgicale, le cycle offre ainsi 12 minutes de repos et de boost cicatriciel.
On renouvellera l’utilisation de la LLLT, à 3 jours, 6 jours et 14 jours post opératoire de manière à maintenir la production d’ATP intracellulaire.

Fig. 12: LLLT par ATP 38 (swiss bio innov)
Conclusion
La combinaison de ces différentes longueurs d’ondes peut sembler être chronophage, et économiquement assez important.
C’est devenu dans notre quotidien professionnel, un investissement indispensable à l’activité chirurgicale et implantaire dont le bénéfice clinique obtenu est immense
- La sécurisation du geste,
- La qualité de la néo angiogenèse,
- La décontamination du site,
- Les suites post opératoires maitrisées par la LLLT,
- L’image d’un cabinet utilisant les meilleures technologies
Mais aussi la confiance du patient qui comprend, que le praticien met en œuvre les meilleurs outils thérapeutiques pour répondre à sa demande de soins efficaces et consciencieux.
Ce qui est un effet complémentaire non négligeable des lasers médicaux.




