Qu’attendre du cône-beam en pratique libérale de stomatologie & chirurgie maxillo-faciale ?
 L’apparition et le développement du cône Beam dans notre spécialité a été une véritable révolution en matière d’imagerie. Plus d'informations.
L’apparition et le développement du cône Beam dans notre spécialité a été une véritable révolution en matière d’imagerie. Plus d'informations.
Auteur :
Dr Xavier Pouyat
Stomatologue
à Saint-Cyr-sur-Loire (37)
L’apparition et le développement du cône Beam dans notre spécialité a été une véritable révolution en matière d’imagerie. En effet cette technique permet d’obtenir des images de grande qualité avec toutes les conséquences que cela peut avoir sur nos techniques chirurgicales qui ont pu s’adapter à ces nouvelles données beaucoup plus exactes. Encore faut-il pour obtenir des images de très bonne qualité certaines règles de base comme une acquisition parfaite sans mouvement de la part du patient avec un positionnement adéquat et un traitement de l’imagerie nécessitant un bon entraînement pour obtenir les images que l’on désire.
1-Pathologie traumatique et tumorale
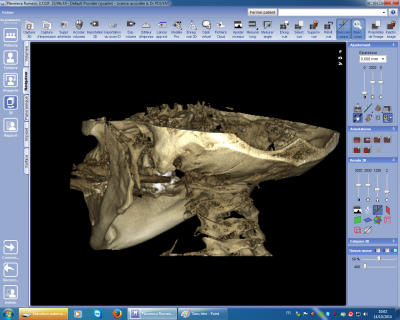
En matière de pathologie traumatique l’utilisation du cône Beam permet de visualiser exactement les traits de fracture ainsi que les déplacements secondaires au traumatisme (fig n°1 et 2) et de prévoir correctement l’intervention de réduction et contention. Les déplacements peuvent être visualisés dans les trois dimensions grâce aux possibilités de mobilisation de la reconstruction en trois dimensions. En matière de pathologie tumorale osseuse, indépendamment d’apprécier totalement le volume de la tumeur les ruptures de corticale peuvent être mises en évidence (fig n°3 et 4) mais l’extension aux parties molles nécessitera d’autres examens pour être évaluée.
 Fig. 1
Fig. 1
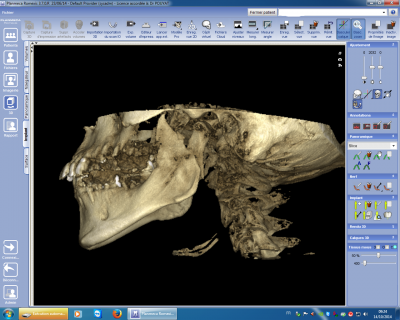 Fig. 2
Fig. 2
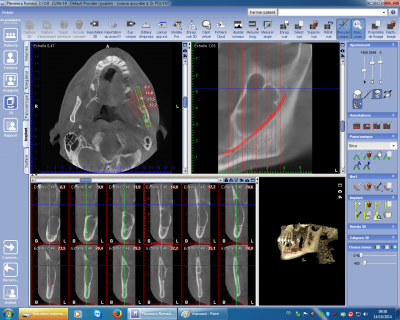 Fig. 3.
Fig. 3.
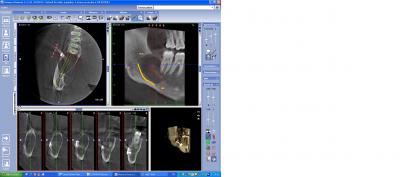 Fig. 4.
Fig. 4.
2-Visualisation du canal mandibulaire : ostéotomies, avulsion38/48
La visualisation du canal mandibulaire dans notre pratique est absolument primordiale pour certaines interventions. Le cône Beam permet de visualiser le trajet de ce canal dans son ensemble (fig n°5) permettant ainsi d’adapter la technique opératoire au risque présenté par la localisation quelquefois exceptionnelle de ce canal.
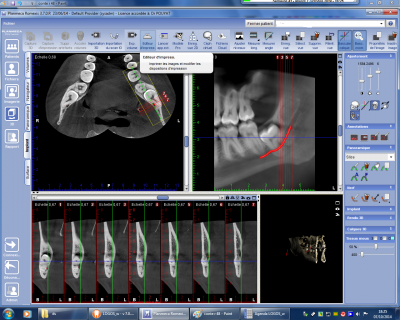 Fig. 5.
Fig. 5.
En règle générale le canal chemine plutôt en position linguale au niveau de l’angle mandibulaire et se dirige progressivement vers le trou mentonnier en se vestibulisant. Les rapports avec les racines des molaires voire avec la couronne de la troisième molaire dans des cas exceptionnels peuvent être parfaitement précisés en rapprochant les coupes permettant de bien déterminer le trajet du canal (fig n°6).
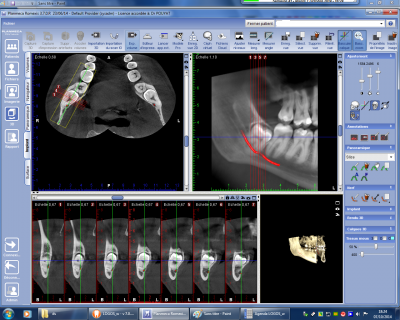 Fig. 6.
Fig. 6.
Les cas d’interposition radiculaire (fig n°7) sont assez fréquents nécessitant une technique chirurgicale adaptée avec section et séparation des racines obligatoire de façon à éviter une extraction qui traumatisera le contenu du canal.
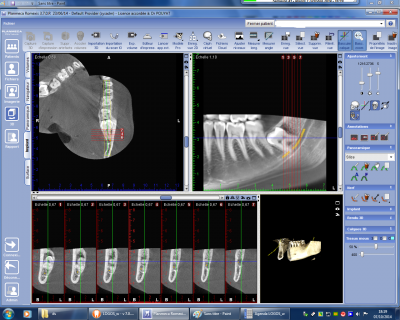 Fig. 7.
Fig. 7.
Dans les cas exceptionnels où le canal traverse la couronne de la troisième molaire (fig n°8 et 9 confirmé à l’intervention, situation totalement intracoronaire du canal mandibulaire) il est alors nécessaire de pratiquer un découpage précautionneux de la dent et de libérer totalement le contenu du canal mandibulaire. En matière d’ostéotomie mandibulaire le repérage du trajet du canal mandibulaire permet d’adapter le trait d’ostéotomie que ce soit au niveau de la face interne de la branche montante ou au niveau de la face externe de la branche horizontale. De la même façon l’ostéosynthèse sera adaptée au trajet du canal évitant toute blessure du contenu de ce dernier.
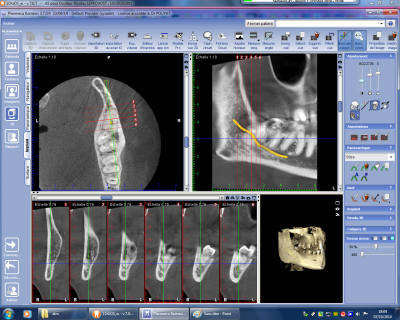 Fig. 8.
Fig. 8.
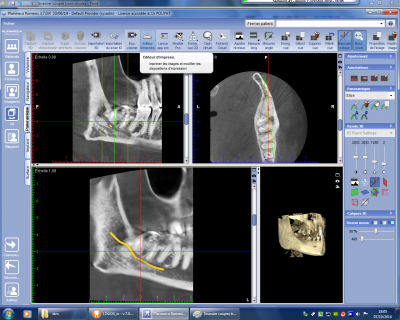 Fig. 9.
Fig. 9.
3-Pathologies des ATM
En matière d’articulation temporo-mandibulaire, le cône Beam nous amène des renseignements nettement supérieurs à la tomodensitométrie classique. Une bonne acquisition et un bon traitement de l’imagerie permette en effet de visualiser de manière précise la morphologie de la tête condylienne et de la glène du temporal. Le revêtement cartilagineux de ces deux surfaces peut également être apprécié sur une imagerie correcte ainsi que son éventuelle disparition voire l’apparition d’une synostose débutante. On peut apprécier les déformations morphologiques des surfaces articulaires, l’existence ou non de géodes ou d’ostéophytose (fig n°10 et 10 bis) sur les supports cartilagineux.
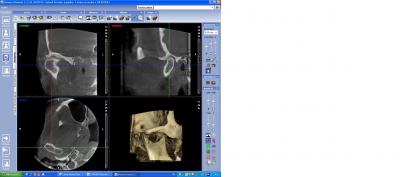 Fig. 10.
Fig. 10.
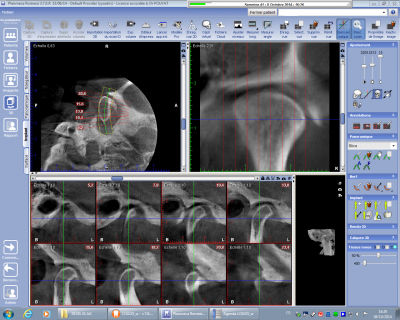 Fig. 10 bis
Fig. 10 bis
L’espace articulaire doit également être étudié dans son volume (pincement éventuel avec localisation du compartiment articulaire) et dans son intégrité : présence de corps étranger (fig n° 11 corps étranger vraisemblablement d’origine cartilagineuse dans le compartiment postérieur), voire d’un nodule dans la lame méniscale (fig n°12 dans le compartiment antérieur expliquant un claquement à l’ouverture et à la fermeture buccale).
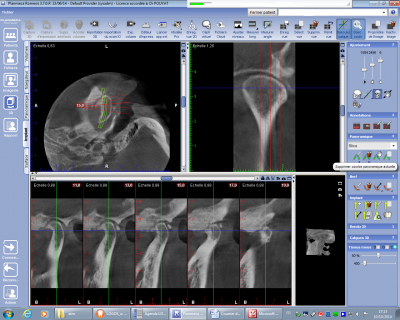 Fig. 11.
Fig. 11.
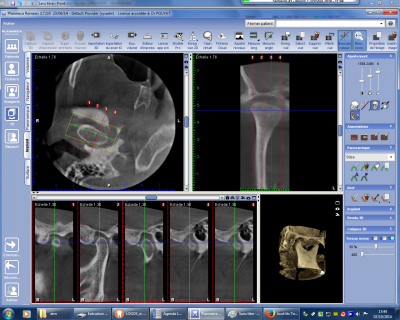 Fig. 12.
Fig. 12.
4-Pathologies des sinus
Concernant les cavités sinusiennes les renseignements sont fonction du capteur qui, si il est de grand volume permettra d’explorer la totalité des cavités sinusiennes, maxillaires, frontales et sphénoïdales dans le cadre d’une pansinusite. La plupart du temps ce sont les sinus maxillaires qui sont explorés à la recherche d’un aspergillome, d’un corps étranger (fig n°13 et 14 pâte dentaire) mais il conviendra également d’explorer avant toute intervention l’aération du sinus maxillaire et de poser à bon escient l’indication d’une méatotomie d’aération pour éviter une deuxième intervention.
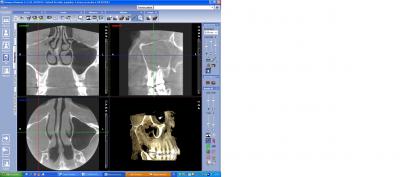 Fig. 13
Fig. 13
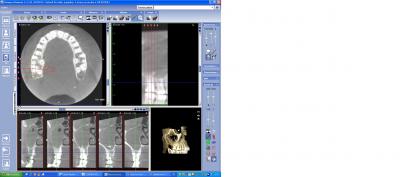 Fig. 14
Fig. 14
Dans le cadre d’un bilan préimplantaire et indépendamment de l’évaluation du stock osseux au niveau prémolo-molaire, il sera bon avant de proposer un comblement sinusien de juger de la conformation anatomique de la cavité sinusienne en recherchant les éventuels écueils à la bonne réalisation d’un comblement tel que l’existence de cloisons intersinusiennes , la conformation du bas fond de la cavité sinusienne (fig n°15 et 16 la crête visible sur le bas-fond sinusien est à redouter car l’adhérence de la muqueuse à ce niveau est importante et le risque de perforation également important. Dans de tels cas il est préférable de prévoir un comblement postérieur et antérieur par rapport à la crête sans essayer de décoller la muqueuse de cette dernière) et l’épaisseur de la muqueuse du sinus, une muqueuse légèrement hyperplasique et non infectée étant un atout de réussite de l’intervention.
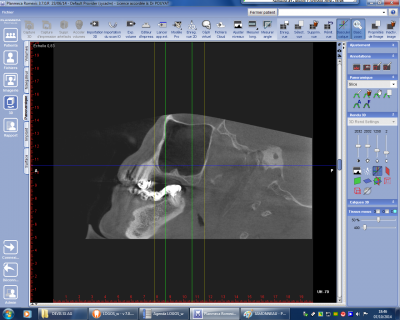 Fig. 15
Fig. 15
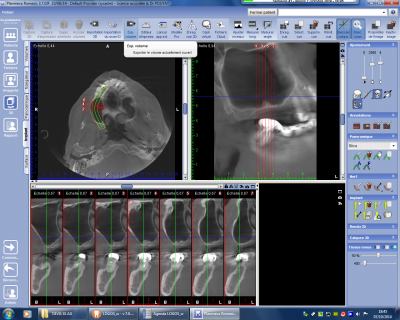 Fig. 16.
Fig. 16.
5-Recherche de foyers infectieux
En matière de recherche de foyer infectieux et dans le cadre des bilans avant intervention orthopédique ou de chirurgie cardiaque, le cône Beam peut être un très précieux allié permettant de visualiser avec une irradiation atténuée les éventuels foyers infectieux présents à l’apex des dents dévitalisées ou l’existence de fractures interradiculaires nécessitant l’éviction de ces foyers. À cet effet toute dent incluse devra être considérée comme un foyer infectieux potentiel, la communication avec le milieu buccal existant dans la plupart des cas.
6-Suivi des ORN & OCN
Le cône Beam n’est pas seulement un appareil de diagnostic mais également un appareil de suivi en particulier en matière de contrôle d’énucléation tumorale mais également en matière de surveillance évolutive des ostéonécroses qu’elles aient pour origine une radiothérapie ou une chimiothérapie. Sur le plan diagnostique comme sur le plan du suivi on s’attachera à mettre en évidence les ruptures de corticale (fig n°17 et 18), l’existence de séquestre osseux (fig n°19 et 20) ainsi que l’existence de fistule en particulier au niveau du bord basilaire pouvant faire craindre une évolution cutanée sans traitement approprié.
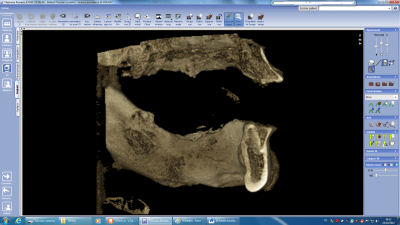 Fig. 17.
Fig. 17.
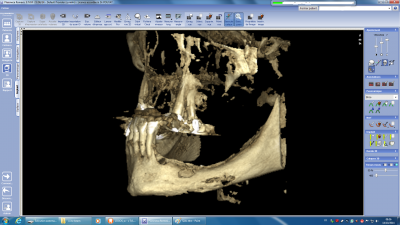 Fig. 18.
Fig. 18.
7-Bilan pré-implantaire
En matière de bilan préimplantaire l’attitude est fonction du stock osseux disponible. Lorsqu’il n’existe pas de problème de volume osseux, le bilan est relativement simple permettant immédiatement le positionnement des implants (fig n°21 et 22) grâce à la bibliothèque selon le schéma prothétique préalablement validé.
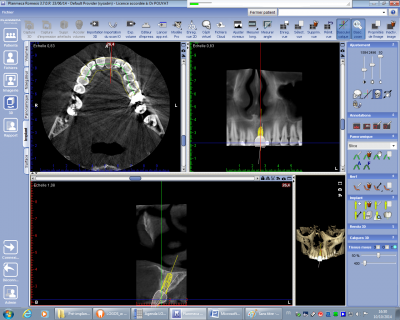 Fig. 21.
Fig. 21.
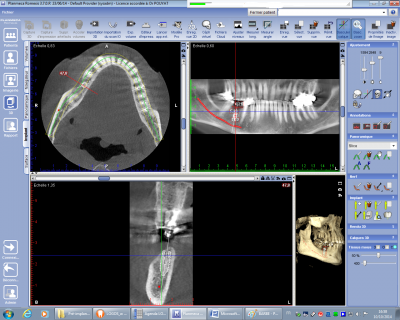 Fig. 22.
Fig. 22.
Dans le cas où le volume osseux est insuffisant en hauteur ou en épaisseur, le cône Beam apporte des éléments qui permettront de prévoir le type d’intervention permettant d’augmenter le volume osseux que ce soit en hauteur ou en épaisseur (fig n°23). A cet effet l’appréciation de la hauteur et de l’épaisseur crestale par rapport à l’obstacle anatomique présent permettra d’opter pour un certain type d’intervention, que ce soit une greffe d’apposition, un comblement, une greffe en sandwich voire plusieurs solutions combinées. Il permettra de faire un bilan des éventuels écueils présentés par l’anatomie du patient et de décider du type d’intervention la plus appropriée. Comme dans les autres indications il est primordial de savoir faire varier les plans de coupe dans les trois dimensions, les épaisseurs de section de coupes coronales et leur espacement.
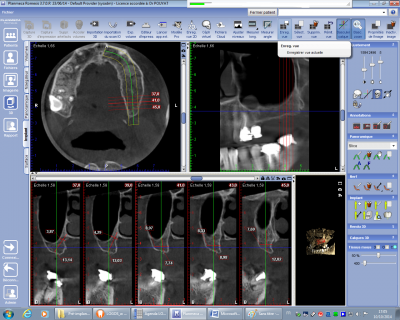 Fig. 23.
Fig. 23.
Parution Lettre de la Stomatologie 64 - Novembre 2014




