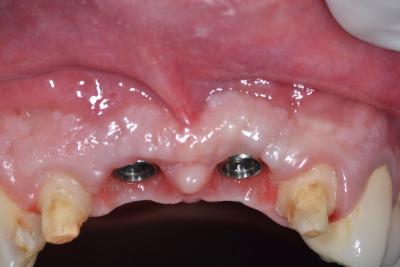
L'implanto d'accord... Mais la paro d'abord, pendant et après!
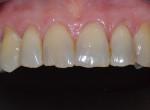
Ces protocoles, techniques, matériels et matériaux que nous avons délaissés au profit de…
Pour le deuxième volet de cette rubrique, le Dr Michel Abbou donne la parole à un parodontiste qui a fait le choix - comme tant d’autres - d’intégrer l’implantologie dans son arsenal thérapeutique. Sa démarche globale reste parodontale avant tout : la conservation de l’organe dentaire est sa priorité et le recours aux implants dentaires (pas n’importe lesquels !) est conditionné au respect des paramètres parodonto-favorables dans tous les cas, ainsi qu’à tous les stades du traitement. Son expérience de l’implantologie ostéointégrée l’a plutôt conforté dans ses convictions parodontales.
L’IMPLANTO d’accord, mais… LA PARO d’abord, pendant et après !
Il importe d’évaluer notre capacité à apporter un réel bénéfice à nos patients au travers de nos réhabilitations implanto-prothétiques qui doivent être conçues pour s’inscrire dans la durée et permettre une mastication fonctionnelle, une phonation qualitative ainsi qu’une intégration esthétique pérenne dans le temps… tout en autorisant les manœuvres prophylactiques. C’est donc l’ensemble de ces paramètres qui doivent être pris en considération dès l’établissement du plan de traitement.
Cette prise en compte se traduit à mon niveau notamment par le recours exclusif aux implants Tissue Level depuis 20 ans (à surface SLA puis SLA active et aujourd’hui Roxolid).
- Sur le plan du design implantaire, le col lisse transgingival évasé permet une chirurgie en 1 temps moins invasive et plus respectueuse de la biologie, du maintien papillaire et de la stabilité gingivale dans le temps. Le joint entre la prothèse et le plateau implantaire étant positionné juxta-gingival en postérieur et très légèrement sous gingival en antérieur, la gencive ne s’en trouve pas agressée, et la maintenance hygiénique est bien facilitée.
- Sur le plan chirurgical et prothétique, le Tissue-level autorise l’abord mini-invasif en un seul temps chirurgical permettant de designer le profil d’émergence de mes prothèses par l’utilisation de piliers transitoires anatomiques « re-taillables » pouvant guider la cicatrisation des éventuels aménagements tissulaires (apports de conjonctifs enfouis) réalisés le jour de la pose implantaire. Je travaille ainsi en prothèse scellée en diminuant le risque de fusée de ciment de scellement en sous-gingival ; L’accès à ce joint étant accessible à la sonde parodontale le jour de la pose. De plus l’anatomie des céramiques n’est donc pas contrainte par la sortie des puits de serrage des piliers et des prothèses vissées ; elle me semble plus conforme aux impératifs occlusaux du fait de l’unité de la céramique comme en prothèse conventionnelle sur dent naturelle. Cet avantage prothétique du scellé permet aux prothèses de traverser le temps et répondre aux impératifs de longévité des dispositifs prothétiques en diminuant nettement les risques de bris de céramique à court ou moyen terme.
Je précise ici qu’à mon sens (et dans mon exercice) l’option implantaire ne doit s’envisager que dans un contexte sain, après abord parodontal et en gardant à l’esprit de privilégier systématiquement la conservation des dents naturelles plutôt qu’un remplacement trop souvent intempestif. Cette approche parodontale doit s’opérer en amont de la chirurgie implantaire et se poursuivre en cours de traitement implantaire (remaniements tissulaires éventuels), sans oublier les règles de prophylaxie post-thérapeutique.
1) Pour les remaniements tissulaires sur l’os :
• A type de greffes osseuses pré-implantaire
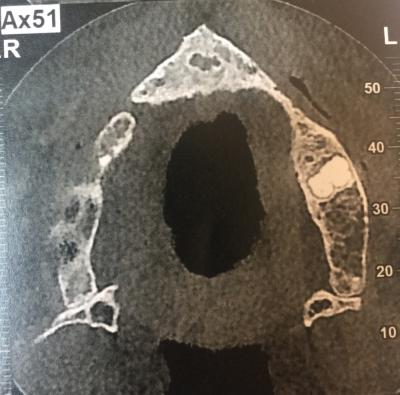
Avec pour objectif thérapeutique le renforcement osseux des secteurs édentés : greffe d’apposition de bloc autogène (immobilisé par des vis d’ostéosynthèse) ou bien particules hybrides d’os autogène combinées à des particules de xénogreffe recouvertes d’une membrane (résorbable ou non) ou encore bloc osseux allogénique en vue d’élargir une crête édentée trop fine pour envisager sereinement la pose implantaire. On pourra donc aménager les volumes osseux dans le sens horizontal et vertical 4 à 8 mois avant la pose des implants en fonction de la technique utilisée.
Photos : Greffe osseuse au maxillaire d’un édenté complet par fixation de lamina et apport de Mp3 (xénogreffe porcine)
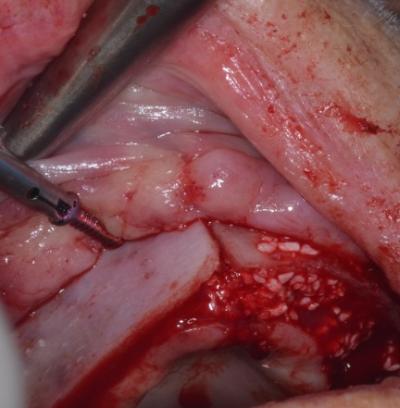
• A type de greffes osseuses per-implantaire
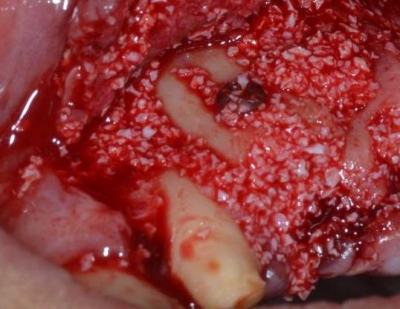
Par l’apport des régénérations osseuses guidées (ROG) très simples d’application, ou par la réalisation de split-crest moins répandus mais tout aussi efficaces (distraction osseuse de la crête édentée en vue de son élargissement). Ces techniques d’aménagement permettent, dans le même temps que la pose de l’implant, de remanier les tissus durs et gagner quelques mois sur la cicatrisation implantaire. Elles permettent aussi dans certaines conditions d’aménager les tissus durs pour avoir un volume péri-implantaire suffisant en épaisseur autour de l’implant et traverser les années en diminuant le risque de voir à moyen terme ces implants exposés au niveau de la crête osseuse vestibulaire.
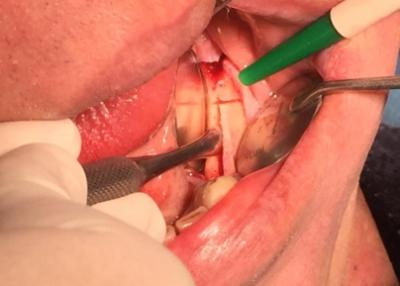
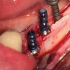
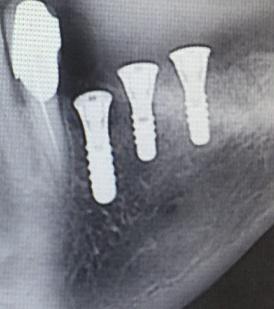
Photos : split-crest mandibulaire en vue d’un élargissement de crête pour la pose de 3 implants
Photos : Greffe d’apposition d’un bloc osseux issu du ramus en secteur incisif comblé d’un mélange d’os autogène et de particules de bioOss (augmentation horizontale et verticale de la crête osseuse)
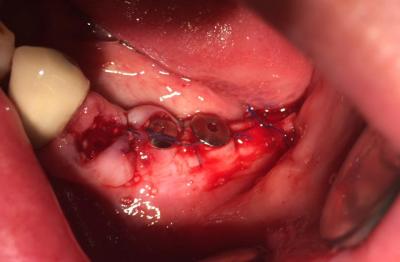
Photos : Régénération osseuse guidée (ROG) en vue du comblement du gap cervical vestibulaire autour d’un implant secteur 35
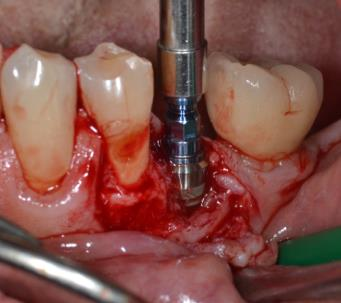
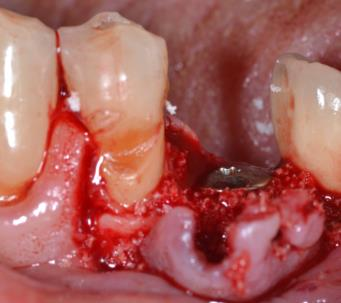
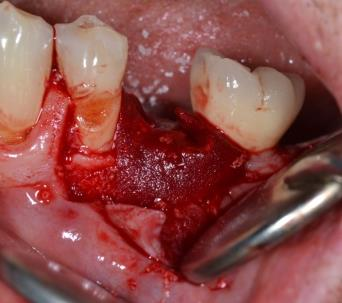
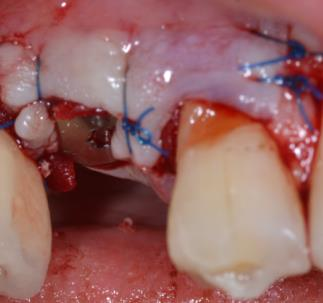
• A type de comblements post-implantaires (dans le cadre du suivi thérapeutique notamment)
En effet, dans le cas de la gestion des péri-implantites, la gestion osseuse se fait après dépose de la prothèse (si possible, quand celle-ci est démontable !) et décontamination de l’environnement péri-implantaire, puis régénération osseuse par apport de xénogreffe recouverte d’une membrane pour espérer stabiliser le niveau osseux autour des implants dits « décontaminés ».
Photos : Traitement d’une péri-implantite par comblement avec xénogreffe ( Bio-Oss) du gap péri-implantaire après décontamination de la surface implantaire.
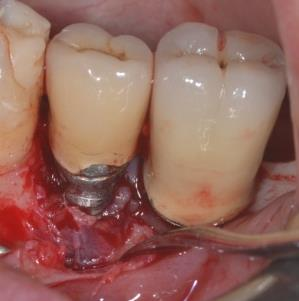
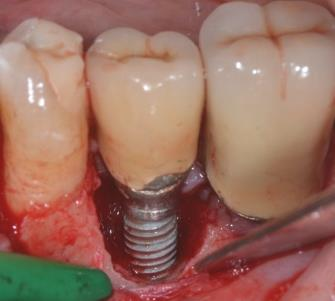
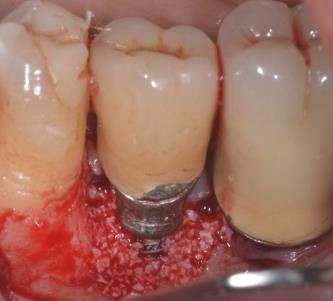
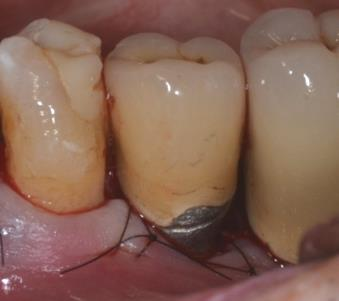
2) Pour l’aménagement des tissus mous:
En amont de la pose implantaire, nous pouvons optimiser le terrain
a) En améliorant le biotype gingival avant la pose des implants et en réaménageant la muqueuse édentée par l’apport d’un greffon épithélio-conjonctif ; Cela permet d’envisager la pose implantaire deux mois après la GGL sur une bande épaisse de tissu kératinisée ; ce qui pérennisera le traitement implantaire.
b) En préservation du site d’extraction par greffon épithélio-conjonctif protégeant l’alvéole d’une incisive fraichement extraite
Photos : a) GGL pour recréer avant implantation du tissu kératinisé sur une crête mandibulaire édentée (Dr Youri EMSALLEM)
b) Greffe gingivale pré-implantaire épithélio-conjonctive d’une alvéole fraichement extraite en secteur incisif
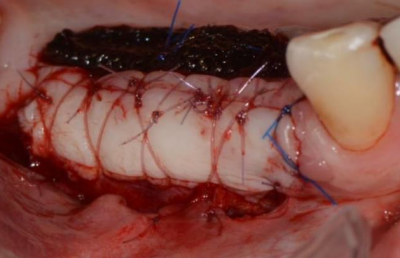
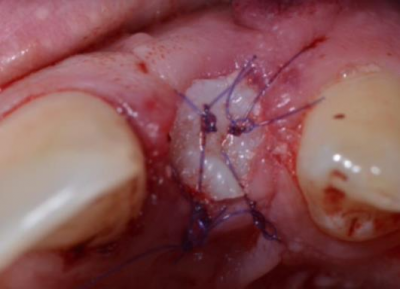
• Au moment de la pose implantaire
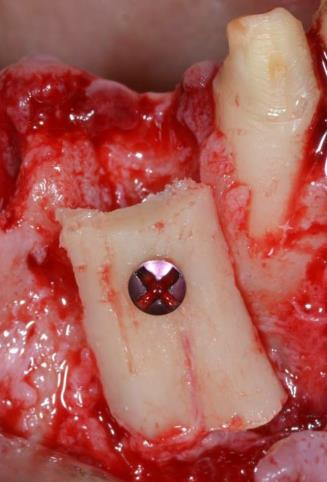
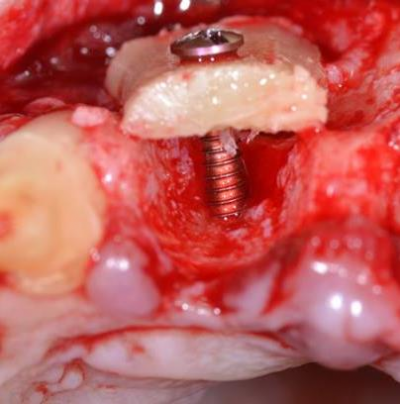
En secteur esthétique par exemple, en glissant un conjonctif enfoui (issu d’un prélèvement tubérositaire ou palatin) en regard de la gencive vestibulaire (technique de l’enveloppe), ou encore en décalant les incisions en palatin pour aménager l’excédent de tissu kératinisé en direction vestibulaire (technique du rouleau) ou enfin en déplaçant un lambeau pédiculé incisé en palatin et déplacé en direction vestibulaire ; Ces trois techniques permettant d’améliorer le bombé des profils d’émergence implantaire et d’assurer une optimisation de l’esthétique implantaire au moment de la temporisation en vue de la réalisation des couronnes en céramiques.
Réalisation de greffes de conjonctif enfouis lors de la pose d’implants incisifs dans l’objectif de bomber les profils d’émergence pour compenser une agénésie des incisives latérales avec des espaces recréés orthodontiquement
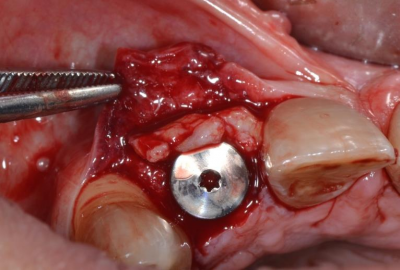
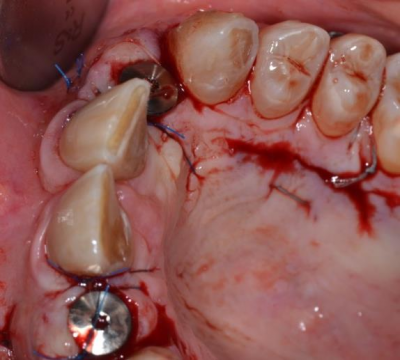
Pose de deux implants Tissue Level en secteur incisif sur un os greffé issu d’un prélèvement ramique. Mise en esthétique immédiate par l’apport de deux piliers transitoires anatomiques incisifs retaillés sur lesquels s’appuient deux greffons de conjonctifs enfoui. Cicatrisation avec vissage à 35 N des piliers en titane et pose de 4 céramiques sur chape zircone sur les 4 incisives maxillaires naturelles et implantaires.
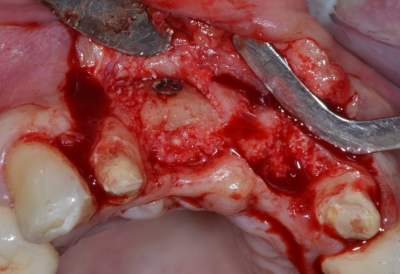
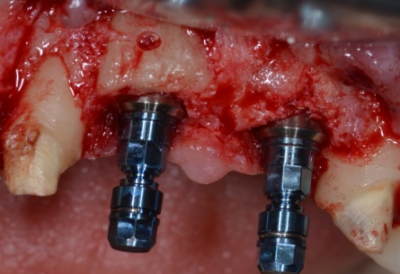
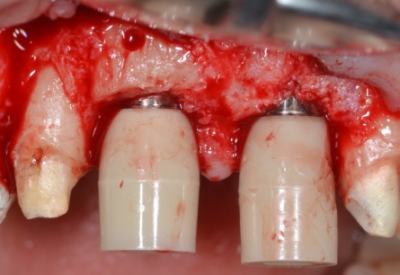
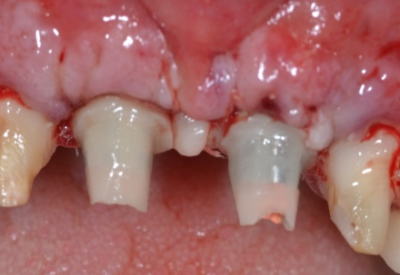
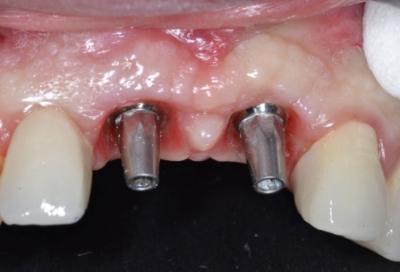
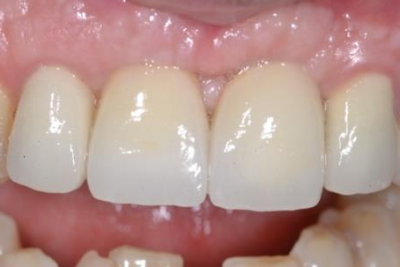
Gestion des profils d’émergence lors de la mise en charge immédiate de 2 prémolaires maxillaires.
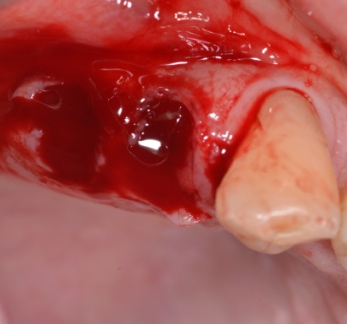
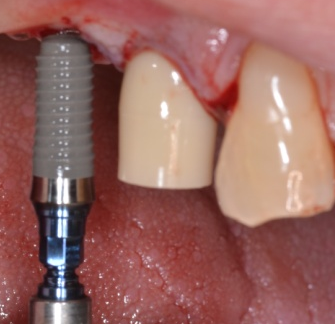
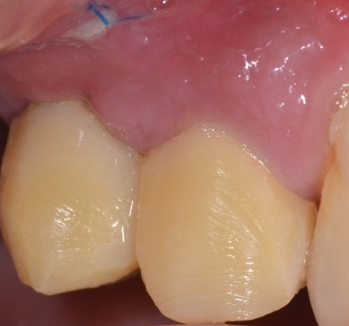
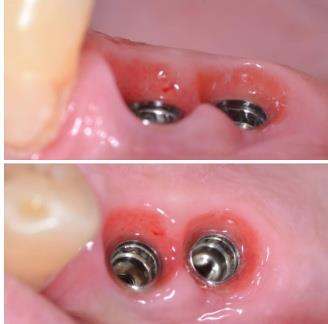
• En agissant après la pose des implants
GGL en vue d’un approfondissement vestibulaire et d’un renfort parodontal en regard de 3 implants ASTRA posés en 2008 qui étaient douloureux au brossage avant la greffe.
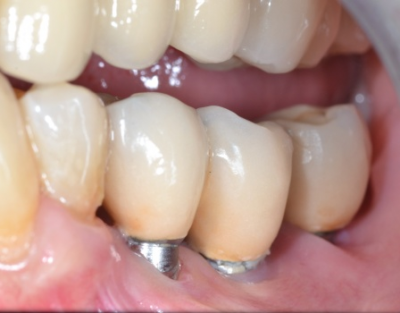
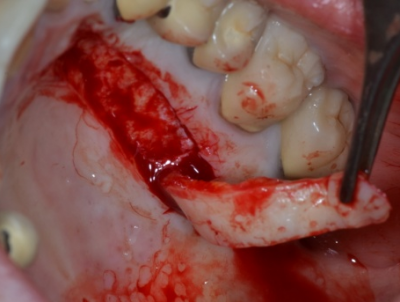
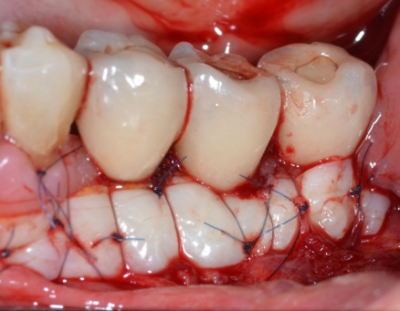
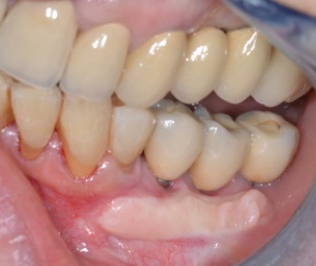
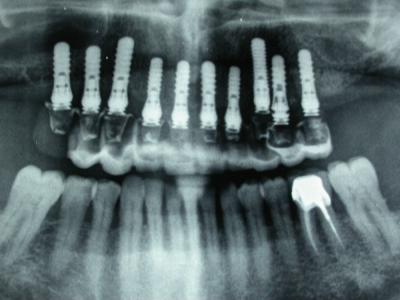
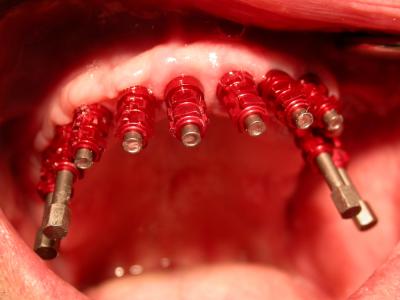
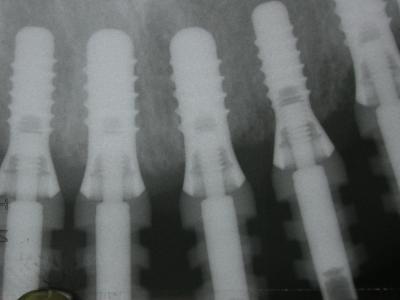
Réhabilitation complète implantaire au maxillaire par 3 bridges en céramique supportés par 1O implants Tissue Level. Des incisions décaléees en palatin ont été réalisées lors de la pose des implants pour augmenter l’épaisseur de tissu kératinisé en vestibulaire. Des piliers anatomiques ont permis une mise en esthétique précoce (prothèses transitoires à 15j) pour designer les profils d’émergence. Les deux dernières photos objectivent la réhabilitation à 10 ans postopératoires.
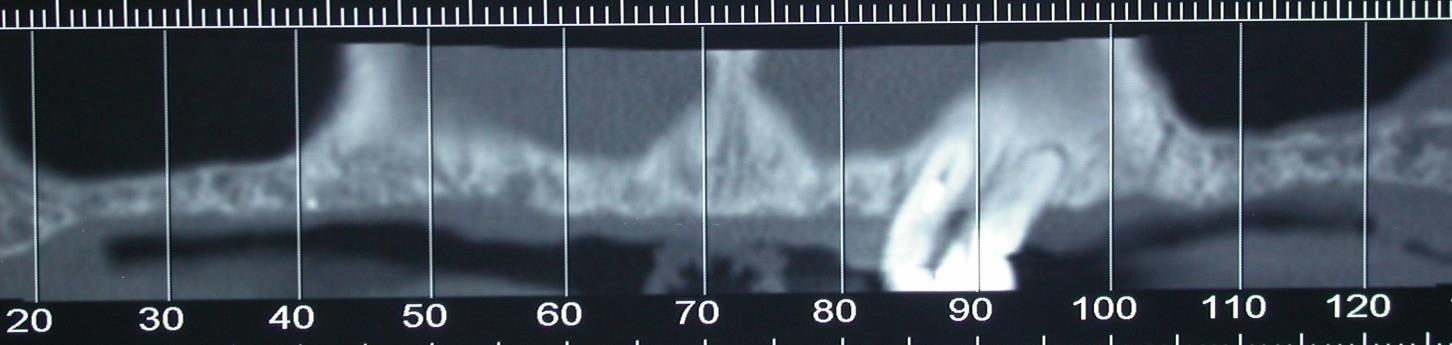
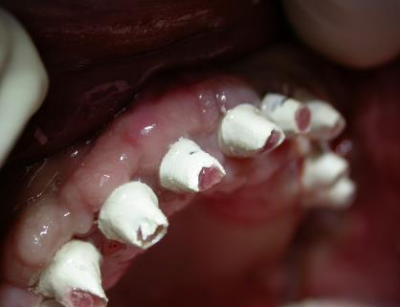
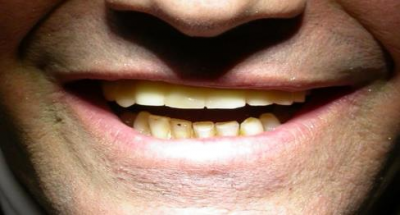
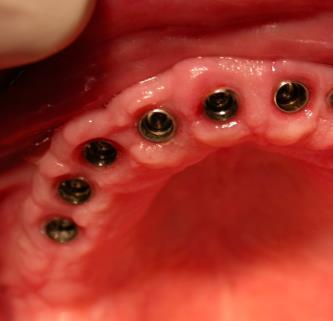
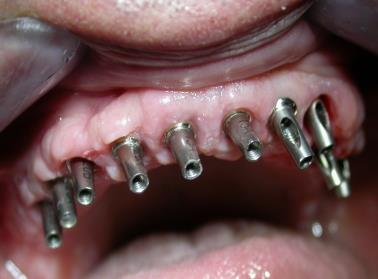
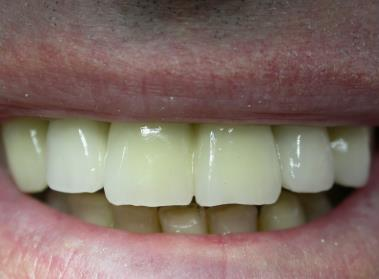
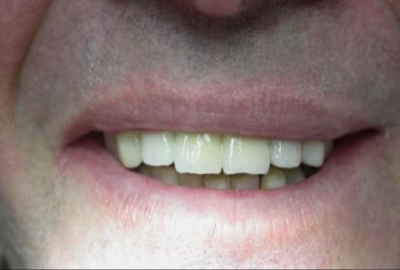
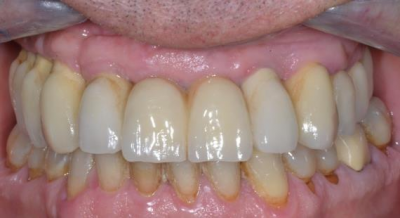
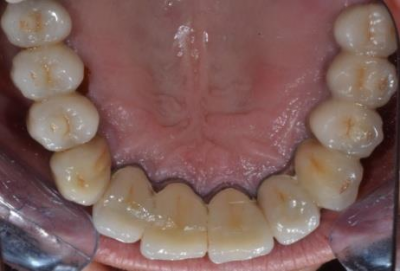
Patiente en situation d’édentement maxillaire semi-complet, atteinte de parodontite terminale sur les incisives et péri-implantite avancée ; Nous avons dû déposer les 5 implants contaminés, poser 10 implants Tissue Level, réaliser des greffes conjonctives maxillaires sur tout le secteur incisivo-canin et réaliser une réhabilitation sectorisée en 3 bridges scellés en céramique. La patiente est actuellement suivie tous les 3 mois en maintenance parodontale.
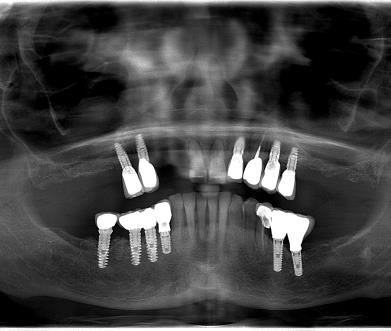
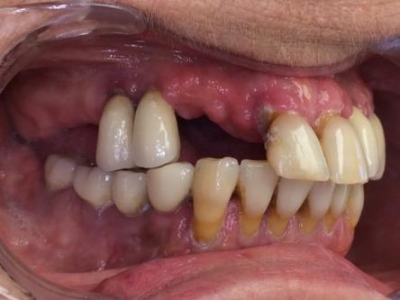
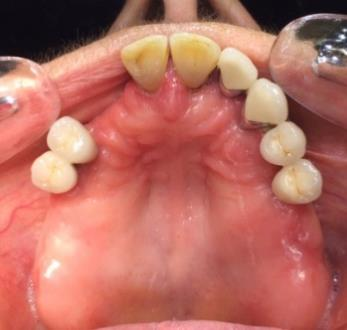
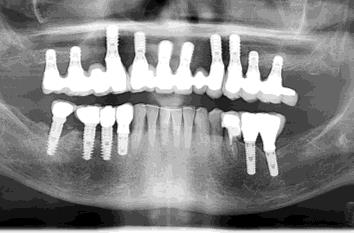
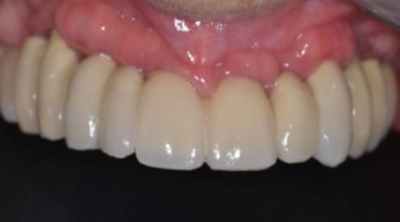
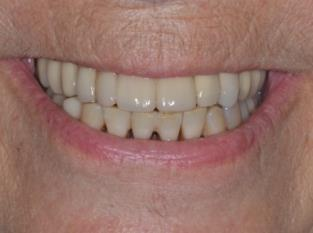
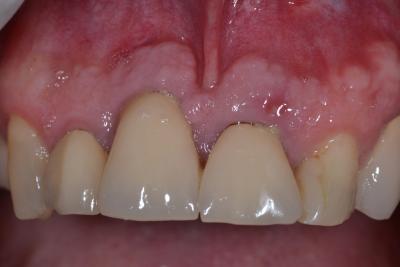
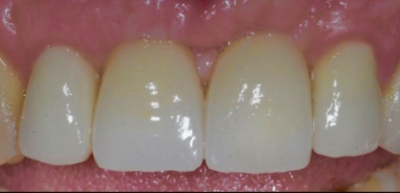
Remaniements tissulaires conduisant à l’harmonisation des collets implantaires et dentaires en secteur esthétique
Parallèlement à nos propositions thérapeutiques, il nous incombe d’informer les patients des risques de complications infectieuses à moyen et long terme, de les motiver à respecter une hygiène tout aussi rigoureuse, une fois les implants en bouche. A nous de leur recommander un suivi régulier pour agir de manière préventive sur les risques avérés de péri-implantites. Ce contrat moral, entre le chirurgien-dentiste poseur d’implants et son patient, est en principe bien compris et respecté quand le patient est parodonto-conscient et habitué à ce type de suivi depuis plusieurs années.

Docteur Pascal KARSENTI
Diplômé de la Faculté dentaire de Marseille
Expert près la Cour d’Appel d’Aix en Provence
BIBLIOGRAPHIE
1) Chirurgie plastique parodontale et péri-implantaire A.Borghetti, V. Monnet-Corti. Editions CDP collection JPIO 3em édition
2) Axelsson P, Nyström B, Lindhe J. The long term effect of the plaque control program on tooth mortality, caries and periodontal diseases in adults. Results after 30 years of maintenance. J Clin Periodontol 2004; 31(9):749-57.
3) Heitz-Mayfield LJA, Needleman I, Salvi GE, Pjetursson BE. Consensus statements and clinical recommandations for prevention and management of biologic and technical implant complications. Int J Oral Maxillofac Implants 2014;29 Suppl:346-50
4) Carcuac O, Berglundh T. Composition of Human Peri-implantitis and Periodontitis Lesions. J Dent Res 2014; 93(11):1083-8
5) Sousa V, Mardas N, Farias B, Petrie A, Needleman I, Spratt D, et al. A systematic review of implant outcomes in treated periodontitis patients. Clin Oral Implants Res 2016; 27(7):787-844
6) American Academy of Periodontology. Academy Report. Periodontal maintenance. J Periodontol 2003; 74: 1395-1401
7) Popelut A, Brochery B, Leymarie S, Malet J. 2015 Evaluation du risque parodontal le pronostic. Bouchard P. Parodontologie & Dentisterie implantaire. Paris: Lavoisier; 2015. p.531-42
8) Cairo F, Pagliaro U, Nieri M. Treatment of gingival recession with coronally advanced flap procedures: a systematic review. J Clin Periodontol 2008;35(8 Suppl):136-62
9) De Carvalho VF et al. Compliance improvement in periodontal maintenance. J App Oral Sci 2010;18(3) :215-9
10) Lin GH, Chan HL, Wang HL. The significance of keratinized mucosa on implant health: a systematic review. J Periodontol 2013;84(12):1755-67
11) Tonetti MS1, Chapple IL, Jepsen S, Sanz M. Primary and secondary prevention of periodontal and peri-implant diseases: Introduction to, and objectives of the 11th European Workshop on Periodontology consensus conference. J Clin Periodontol 2015;42 Suppl 16:S1-4
12) La parodontologie tout simplement Michèle Reners Espace ID 2018
13) Considérations esthétiques et parodontales en implantologie A-G.SCLAR Quintessence internationnal 2005