Suite 1 Laser et PDT (photothérapie dynamique) sans colorant
 Les problèmes techniques liés à la maîtrise des effets thermiques et les solutions, les applications cliniques en médecine dentaire.
Les problèmes techniques liés à la maîtrise des effets thermiques et les solutions, les applications cliniques en médecine dentaire.
Parution LS 76, Novembre 2017, Spécial ADF, par le Dr Gérard Rey. Suite 1.
Lire aussi sur les lasers :
La maintenance parodontale : acte essentiel aprés traitement des parodontites et peri implantites
Regénération osseuse assistée par laser
Simplicité et efficacité en hygiène bucco-dentaire
Place des lasers en Esthétique bucco dentaire quotidienne
Influence de l’utilisation d’un laser diode dans l’extraction des dents de sagesse incluses
Avulsion d'une racine fracturée en vue d'implantation assistée par laser
H. LES PROBLEMES TECHNIQUES LIES À LA MAITRISE DES EFFETS THERMIQUES
Les travaux effectués en laboratoire sur l’effet thermique des différents lasers disponibles ont montré que seul un réglage précis des temps de pulse et des temps de repos permet de maitriser l’effet thermique du rayonnement à une augmentation inférieur à la coagulation des protéines cellulaires.
Les modes en rayonnement « continu » ont donc été essentiellement réservés aux actions de coupe et de volatilisation. Le travail de maitrise thermique a porté sur les modes « pulsé » en essayant de conserver une puissance de crête suffisamment importante qui permette une pénétration maximale du rayonnement laser (Fig. 34. 2-3).
Pour l’effet décontaminant, la limite biologique d’environ 50° devait absolument être respectée pour ne pas dénaturer les protéines et conserver les tissus vivants lors de la PDT sans colorant sous peroxyde d’hydrogène (Fig. 34-5)
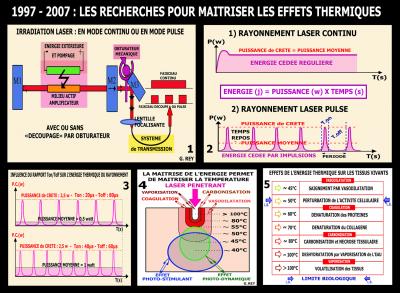
Fig. 34 - La maitrise de l’effet thermique des rayonnements a demandé de nombreux tests avec différents réglages
Les premiers lasers testés devaient être maniés avec une rapidité dans le geste qui permet de répartir l’énergie sur une surface importante afin de diminuer l’augmentation de température des tissus cibles.
Lorsque les réglages ont été définis avec précision, il a été possible de supprimer les effets néfastes (Fig. 35-1) (volatilisation, carbonisation, coagulation) pour ne laisser que des effets bénéfiques à la cicatrisation des tissus (Fig. 35-2) :
-
Vasodilatation
-
+ Décontamination
-
+ Biostimulation.
L’addition de ces trois effets définit une zone extrêmement intéressante dénommée le « Volume d’Efficacité Maximum » (V.E.M.) qui est beaucoup plus importante avec les réglages actuels. (REY G. 2016)
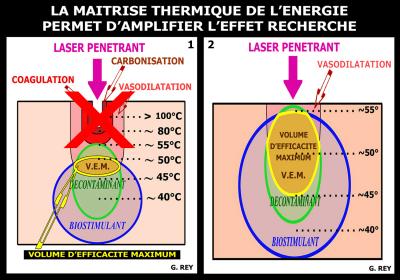
Fig. 35 - Les travaux de recherche sur la maitrise thermique de l’énergie ont permis d’obtenir
des lasers beaucoup plus sécurisants et simples d’utilisation.
Les lasers les plus faciles à régler pour obtenir une maitrise simple de l’effet thermique sans adjonction de spray, sont les lasers diodes qui peuvent être réglés en millisecondes ou même de préférence en microsecondes.
I. LA SOLUTION : PARTENARIAT SCIENTIFIQUES / INDUSTRIELS ET NAISSANCE DE LA TECHNOLOGIE ACTUELLE
Les lasers diodes étant le plus faciles à paramétrer avec précision, nous nous sommes adressés logiquement aux fabricants de ce type de matériel afin de tester différents prototypes.
Les premiers fabricants à comprendre l’intérêt de proposer un matériel simplifié et sécurisé ont été « Creation » avec le laser CML 7 w de 810 nm et « Galbiati » avec le laser G 8 w de 980 nm (Fig. 36).
Le travail effectué par la suite sur ces deux lasers diodes a permis de vérifier et de valider les réglages les plus efficaces en fonction des effets recherchés.
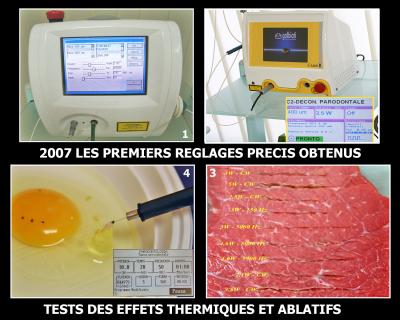
Fig. 36 - Les tests sur différents prototypes ont duré plusieurs années.
A tous ces paramètres, il faut également ajouter les facteurs de pénétration du rayonnement et de surface du rayon incident (diamètre des fibres de transmission) afin de définir les réglages les plus précis correspondants à la Fluence nécessaire pour l’effet recherché (Fig. 36-3-4).
Un simple calcul permet en effet de constater qu’entre des fibres de 200 microns et de 400 microns, nous obtenons 300 % de différence dans la Fluence obtenue ! (Fig. 37-3) … pourtant ces fibres ne semblent pas si différentes …. Il est donc nécessaire d’indiquer avec précision les fibres correspondant aux réglages.
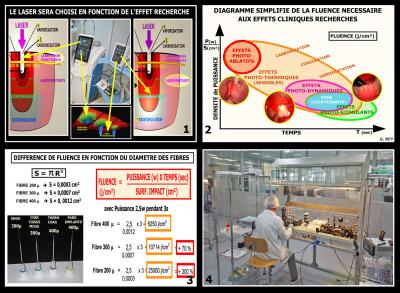
Fig. 37 - La prise en considération de l’ensemble des paramètres a permis une précision de réglages extrêmement fine.
C’est ensuite avec le fabricant Lambda qui possède une usine de fabrication à Brendola en Italie qu’une collaboration s’est installée afin de mettre au point les lasers actuellement disponibles pour un travail clinique en toute sécurité (Fig. 37. 38 et 39).
Un laser ne pourra jamais remplacer le diagnostic du praticien qui doit être suffisamment précis pour analyser la cause exacte des pathologies constatées et ensuite la qualité des tissus cibles qui seront irradiés par le rayonnement aussi bien superficiellement qu’en profondeur.
|
NOTE : les préréglages souvent systématisés sur des machines à caractère trop commercial, représentent un danger d’utilisation car ils ne prennent pas en compte les paramètres de diagnostic et d’analyse clinique extrêmement importants. |
Nous avons donc choisi de placer sur l’écran uniquement les effets lasers possibles, charge aux praticiens de choisir le type d’effet qu’il souhaite appliquer (Fig. 38-2)
Pour chacun de ces effets, nous avons calculé et déterminé 4 ou 5 réglages différents (faible – moyen – fort – très fort) qui permettent de choisir les réglages les mieux adaptés aux tissus cibles irradiés (Fig. 38-3) et à l’intensité de la pathologie constatée. (Par exemple, pour les bactéries plus résistantes types P.M. et T.F., il faut une puissance moyenne plus forte).
C’est l’ensemble de ces données qui devra être analysé par le praticien avant de choisir le réglage le mieux adapté à la situation clinique (Fig. 38-4)
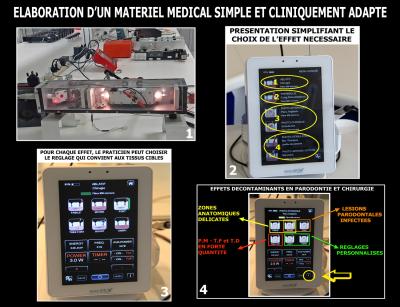
Fig. 38 - Les réglages des lasers Diodes consécutifs aux travaux précédents.
Il a semblé également important d’offrir aux praticiens utilisateurs une synthèse clinique et scientifique qui récapitule rapidement le choix des réglages, les applications possibles et les protocoles d’utilisation.
La touche Information (I) disponible permet de faire défiler pour chaque effet les conseils d’utilisation principaux qui découlent de notre expérience (Fig. 39).

Fig. 39 - Rappels des protocoles sur les écrans des lasers Diodes Wiser « Icône » et Er YAG « Pluser II »
Ce travail réalisé au départ pour sécuriser l’effet décontaminant des lasers diodes pénétrants (PDT sans colorant) a été par la suite mené de manière identique pour les lasers Er YAG « Pluser II » (Fig. 39) dont l’utilité est très importante dans de nombreux actes chirurgicaux et implantaires.
J. LES APPLICATIONS CLINIQUES EN MEDECINE DENTAIRE
Elles sont très nombreuses particulièrement dans tous les domaines de décontamination en Parodontologie et en Endodontie qui utilisent les principes d’un rayonnement laser pénétrant appliqué sur des tissus préalablement oxygénés (Fig. 40).
NOTE : Actuellement, le Professeur Ivo Krejci et l’Université de Genève travaillent sur l’application de ce protocole décontaminant en Dentisterie esthétique dans le but de prévention des caries afin d’anticiper les soins nécessaires avant la perte des tissus dentaires. Les résultats actuels sont très prometteurs et feront l’objet de parutions après la fin des tests.
-
En Parodontologie
Dans le traitement des Parodontites agressives ou chroniques, le traitement est toujours effectué suivant le même protocole décrit dans de nombreux ouvrages et particulièrement dans (Fig. 41) :
-
« Traitements parodontaux et lasers en Omnipratique dentaire » (Elsevier Masson)
-
Spécial ADF de novembre 2016 – N°72 de la « Lettre de la Stomatologie »
Il comprend la suppression de la cause, c’est à dire l’éradication des bactéries parodonto-pathogènes grâce à l’effet décontaminant des lasers pénétrants obtenu sur des tissus infectés préalablement oxygénés. (REY G. 2009)
Les résultats obtenus sont toujours positifs avec une cicatrisation assez rapide des tissus mous et une cicatrisation progressive des tissus durs osseux (Fig. 40).
L’ensemble de cette guérison est évidemment fonction de la prévention quotidienne par l’hygiène bucco-dentaire. (REY G. 2013)
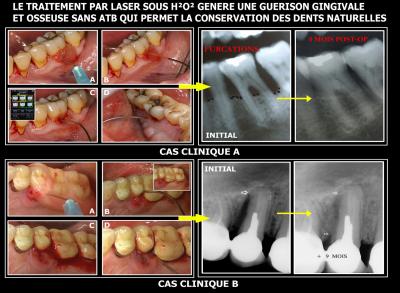
Fig. 40 - Guérison osseuse obtenue en quelques mois dans deux cas cliniques importants
Fig. 41 - Guérison gingivale et cicatrisation par traitement laser assisté
-
En Endodontie
Le rayonnement laser Diode 980 nm pénétrant aussi profondément les tissus durs que les tissus mous, il est possible de décontaminer en profondeur tout le réseau canalaire et même les tissus osseux du péri apex. (REY G et col. 2014)
La chirurgie Endodontique de la Fig. 42 montre une cicatrisation spectaculaire et stable d’une incisive initialement à extraire (Fig. 42-1,2,3 et 4).
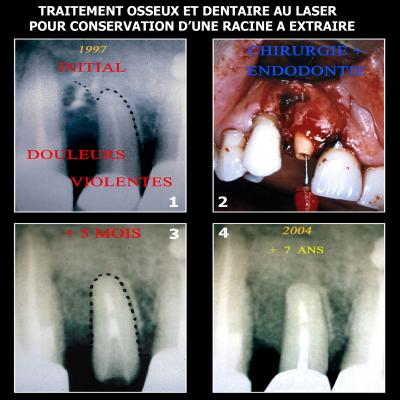
Fig. 42 - Guérison osseuse dans une chirurgie endodontique risquée
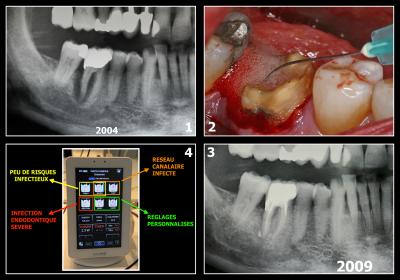
Fig. 43 - Traitement en une séance d’une infection endo-parodontale très douloureuse
Le cas de la Fig. 43 concerne une importante infection Endo-parodontale adressée initialement pour extraction (Fig. 43-1).
Dans ce cas précis, le traitement décontaminant se fait à la fois par la voie endodontique et par la voie parodontale. Les fibres sont différentes, de 200 microns pour le traitement endodontique et de 400 ou 600 microns pour le traitement des poches parodontales.
Les douleurs disparaissent dans la séance et la guérison s’effectue en quelques mois.
La dent, perdue à l’origine, est encore présente après de nombreuses années postopératoires (Fig. 43-3).
-
En Dentisterie
Certaines dents peuvent être conservées vivantes :
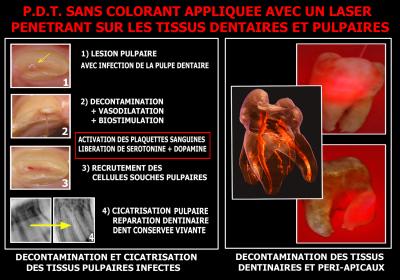
Les lasers pénétrants permettent aujourd’hui de décontaminer des réseaux canalaires infectés (Fig. 44-2) et de biostimuler la réaction pulpaire par activation des plaquettes sanguines et libération de sérotonine et de dopamine qui permettent le recrutement des cellules souches pulpaires et la cicatrisation dentinaire (Fig. 44-4).
Il est ainsi possible, dans certains cas, de conserver les dents vivantes et d’éviter les problèmes esthétiques et prothétiques liés parfois à la dévitalisation canalaire.
Fig. 44 – Décontamination et Biostimulation des tissus pulpaires, dentinaires et péri-apicaux